Aktive ingredienser: Heparin (kalsiumheparin)
CALCIPARINE 20.000 IE / 4 ml injeksjonsvæske, oppløsning for intravenøs bruk
Hvorfor brukes Calciparin? Hva er den til?
FARMAKO-TERAPEUTISK KATEGORI
Antitrombotisk.
TERAPEUTISKE INDIKASJONER
Profylakse og behandling av venøs og arteriell tromboembolisk sykdom
Kontraindikasjoner Når Calciparin ikke skal brukes
Natrium eller kalsiumheparin bør ikke brukes til pasienter:
- med overfølsomhet overfor virkestoffet eller overfor noen av hjelpestoffene;
- med alvorlig trombocytopeni;
- hvor koagulasjonstester som helblodstollingstid og aktivert delvis tromboplastintid (APTT) ikke kan utføres med passende intervaller. Denne kontraindikasjonen refererer til "natrium- eller kalsiumheparin ved antikoagulantdoser; det er generelt ikke behov for å overvåke koagulasjonsparametere hos pasienter som får heparin ved lave profylaktiske doser (mindre enn eller lik 0,2 ml 3 ganger daglig" for kalsiumheparin eller 15.000 enheter pr. dag for natriumheparin);
- med en ukontrollert blødningstilstand; hvis det er assosiert med disseminert intravaskulær koagulasjon (DIC), vil bruken av heparin bli evaluert i den spesifikke kliniske konteksten;
- lokalregionær anestesi for elektive kirurgiske inngrep er kontraindisert hos pasienter som får heparin i antikoagulantdoser;
- med hemoragiske cerebrovaskulære ulykker;
- i nærvær av organiske lesjoner med høy risiko for blødning, vil bruken av heparin bli evaluert i den spesifikke kliniske konteksten med tanke på risiko / nytte-forholdet i det enkelte tilfellet;
- periode med terapeutisk aktivitet av antivitaminer K.
Forholdsregler for bruk Hva du trenger å vite før du bruker Calciparin
Behandling av eldre mennesker, personer med en historie med allergi eller med lever- eller nyreinsuffisiens krever spesiell overvåking.
Blødninger
De kan forekomme hvor som helst i kroppen hos pasienter som får natrium og kalsiumheparin. Et uforklarlig fall i hematokrit, blodtrykksfall eller andre tegn eller symptomer som ikke kan tilskrives andre årsaker, bør øke mistanken om en blødning. Natrium eller kalsiumheparin bør brukes med ekstrem forsiktighet under forhold der det er fare for blødning. Noen av disse tilstandene er:
- kardiovaskulær: subakutt bakteriell endokarditt, alvorlig hypertensjon som ikke kontrolleres av antihypertensiv behandling;
- hematologisk: tilstander forbundet med økt blødningstendens, for eksempel hemofile syndromer eller mangel på koagulasjonsfaktorer, trombocytopeni, trombocytopatier og noen hemoragisk vaskulær purpura (type Rendu-Osler sykdom);
- gastrointestinal: magesår, esophagitt eller erosiv gastritt, inflammatorisk tarmsykdom i den aktive fasen, andre gastroenterologiske patologier med hemoragisk risiko, kontinuerlig drenering av magen eller tynntarmen;
- kirurgisk: under og umiddelbart etter: a) rachycentese eller spinalbedøvelse eller b) større kirurgi som involverer hjernen, ryggraden eller øyet;
- andre: leversykdommer med endringer i koagulasjonsparametere og / eller esophageal varices eller gastropati fra portal hypertensjon med høy blødningsrisiko, trussel om abort.
Koagulasjonstest
Når natrium- eller kalsiumheparin administreres i antikoagulantdoser, bør dosen justeres med hyppige koagulasjonstester. Hvis koagulasjonstester er over det terapeutiske området eller hvis det oppstår blødninger, bør dosen reduseres eller, hvis det er hensiktsmessig, heparin seponeres. (se "Dose, metode og tidspunkt for administrering).
Gitt natriumheparins forbigående virkning, vil hemokoagulasjonstester gå tilbake til normale grenser i løpet av få timer; lengre tider kan være nødvendig for kalsiumheparin.
Heparinindusert trombocytopeni
Trombocytopeni er en velkjent komplikasjon av natrium- eller kalsiumheparinbehandling og kan dukke opp 4 til 10 dager etter behandlingsstart, men også tidligere når det gjelder tidligere heparinindusert trombocytopeni. I 10-20% av pasientene, en mild trombocytopeni (blodplater teller større enn 100 000 / mm3), som kan forbli stabil eller gå tilbake, selv om administrering av heparin fortsetter.
I noen tilfeller i stedet (fra 0,3 til 3% av tilfellene) kan en mer alvorlig form (heparintrombocytopeni type II) bestemmes, immunmediert, preget av dannelse av antistoffer mot heparin-blodplate faktor 4-komplekset. De kan utvikle nye trombose assosiert med trombocytopeni, som skyldes "irreversibel aggregering av blodplater indusert av" heparin, det såkalte "hvite trombus syndrom".
Denne prosessen kan føre til alvorlige tromboemboliske komplikasjoner som hudnekrose, gangren i ekstremiteter som i noen tilfeller kan kreve amputasjon, hjerteinfarkt, lungeemboli, hjerneslag og noen ganger død. Derfor bør administrering av natrium eller kalsiumheparin avbrytes ytterligere for starten av trombose, selv om pasienten utvikler en ny trombose eller en forverring av en tidligere trombose. "heparin, med et alternativt antikoagulant. Bruk av hepariner med lav molekylvekt i disse tilfellene er risikabelt på grunn av muligheten for kryssreaktivitet, det samme gjelder for umiddelbar introduksjon av oral antikoagulant terapi (beskrevet tilfeller av forverring av trombose). Derfor må trombocytopeni av enhver art overvåkes nøye. Hvis antall blodplater faller under 100000 / mm3, eller hvis det oppstår tilbakevendende trombose, bør natrium- eller kalsiumheparin seponeres. Trombocyttall bør evalueres før behandling og deretter to ganger i uken deretter den første måneden ved langvarig administrering.
Redusert følsomhet for heparin:
redusert følsomhet for natrium eller kalsiumheparin kan oppstå ved feber, trombose, tromboflebitt, infeksjoner med trombotisk tendens, inflammatoriske tilstander, noen ganger under hjerteinfarkt, kreft, antitrombin III-mangel og hos postoperative pasienter. av heparinbehandling ved antikoagulantdoser til unngå intramuskulær administrering av legemidler.
Hos pasienter som gjennomgår spinal- eller epiduralanestesi, epidural analgesi eller lumbalpunksjon, kan profylakse med lave doser ufraksjonert heparin svært sjelden være assosiert med spinal eller epidural hematomer, noe som kan føre til langvarig eller permanent lammelse. Risikoen øker ved bruk av peridurale katetre for kontinuerlig infusjon, ved samtidig inntak av legemidler som påvirker hemostase som ikke-steroide antiinflammatoriske legemidler (NSAID), blodplateaggregeringshemmere eller antikoagulantia, fra traumer eller fra gjentatt spinal punktering , ved tilstedeværelsen av en underliggende hemostatisk lidelse og ved alderdom. Tilstedeværelsen av en eller flere av disse risikofaktorene må vurderes nøye før du fortsetter med denne typen anestesi / analgesi, under profylakse med ufraksjonerte hepariner.
Som regel må innsetting av ryggkateteret utføres minst 8-12 timer etter siste administrering av ufraksjonert heparin (vanligvis kalsium) ved lave profylaktiske doser. Påfølgende doser skal ikke administreres før minst 2-4 timer har gått etter at kateteret er satt inn eller fjernet, eller ytterligere forsinket eller ikke administrert ved hemoragisk aspirat under første ryggrad eller epidural nålplassering. fjerning av et "innvendig" epiduralt kateter bør gjøres så langt unna som mulig (ca. 8-12 timer) fra den siste profylaktiske dosen av heparin utført under anestesi.
Hvis det besluttes å administrere ufraksjonert heparin før eller etter en "epidural eller spinalbedøvelse, bør ekstrem forsiktighet og hyppig overvåking utføres for å identifisere tegn og symptomer på nevrologiske endringer som: lumbal smerte, sensorisk og motorisk underskudd (nummenhet og svakhet i nedre lemmer ), endringer i blære- eller tarmfunksjon Sykepleiepersonalet bør instrueres i å identifisere disse tegnene og symptomene.
Pasienter bør instrueres til å varsle medisinsk eller sykepleier umiddelbart hvis noen av symptomene ovenfor oppstår. Hvis det er mistanke om tegn eller symptomer på epidural eller spinal hematom, bør en umiddelbar diagnose gjøres og behandling som inkluderer dekompresjon av ryggmargen startes.
Interaksjoner Hvilke medisiner eller matvarer kan endre effekten av Calciparin
Fortell legen din eller apoteket dersom du nylig har tatt andre legemidler, også reseptfrie.
Kombinasjoner med medisiner som øker risikoen for blødning
Orale antikoagulantia
Natrium- eller kalsiumheparin med antikoagulantdose kan forlenge protrombintiden litt (økning på omtrent 0,5 av INR). Dette aspektet må vurderes ved evaluering av denne parameteren, spesielt når heparinbehandlingen kombineres med den orale antikoagulantia. Stor klinisk laboratorieoppmerksomhet anbefales (hyppig evaluering av PT og APTT) ved kombinert bruk av ufraksjonert heparin i antikoagulantdoser med disse legemidlene.
Antiplatelet midler
Legemidler som acetylsalisylsyre, salisylater, dipyridamol, hydroksyklorokin, tiklopidin, glykoprotein Iib / IIIa -hemmere eller andre legemidler som forstyrrer blodplateaggregering (som er det viktigste hemostatiske forsvaret til den hepariniserte pasienten) kan forårsake blødning og bør brukes med stor forsiktighet ved pasienter behandlet med natrium- eller kalsiumheparin, spesielt ved antikoagulantdoser.
Trombolytikk
Mulig økt risiko for blødning.
Dextran 40 (injiserbar)
Økt risiko for blødning (på grunn av hemming av blodplatefunksjonen)
Ikke-steroide antiinflammatoriske legemidler (NSAIDs)
Økt risiko for blødning (hemming av blodplatefunksjon og skadelig effekt på mage-duodenalslimhinnen).
Foreninger som krever spesielle forholdsregler
Andre samtidige behandlinger
Digitalis, tetracykliner, nikotin, glukokortikoider, penicilliner, fenotiaziner, antihistaminer kan delvis redusere antikoagulerende virkning av heparin.
Blandinger av CALCIPARIN med løsninger av andre legemidler kan gi opphav til bunnfall og tap av kl
Advarsler Det er viktig å vite at:
Graviditet og amming
Rådfør deg med lege eller apotek før du tar medisiner.
Svangerskap
Heparin krysser ikke placentabarrieren. CALCIPARINE må brukes under spesiell overvåking under graviditet, spesielt i siste trimester og i umiddelbar postpartum, på grunn av risiko for utero-placentablødning.
Svangerskap
CALCIPARINE skilles ikke ut i morsmelk.
Påvirker evnen til å kjøre bil og bruke maskiner
CALCIPARINE påvirker ikke evnen til å kjøre bil eller bruke maskiner
Dosering og bruksmåte Hvordan bruke Calciparin: Dosering
Intravenøs administrering: Ikke injiser intramuskulært.
Ifølge resept.
Når natrium eller kalsiumheparin administreres i en antikoagulant dose, bør dosen bestemmes av hyppige koagulasjonstester. Hvis koagulasjonstester er over det terapeutiske området eller hvis det oppstår blødninger, bør dosen reduseres eller, hvis det er hensiktsmessig, heparin seponeres (se Forholdsregler for bruk).
Antagonistisk virkning av protamin
Protamin tjener til rask nøytralisering av heparinaktivitet ved betydelig blødning (se "Overdosering"). Mengden som kreves avhenger av blodnivået av heparin som administreres og tiden som går fra injeksjonen. Administrering av protamin må gjøres ved langsom intravenøs infusjon; 50 mg protamin nøytraliserer 5000 IE heparin. Dosen protamin som må administreres til nøytralisere en heparin bolus reduseres i forhold til tiden som har gått fra administrering av bolus (100% av dosen umiddelbart etter bolus, 50% etter 1 time, 25% etter 2 timer).
Protamindosen som skal administreres ved kontinuerlig infusjon av heparin er den som er nyttig for å nøytralisere IE for heparin som er infisert de siste 4 timene.
Overdosering Hva du skal gjøre hvis du har tatt for mye Calciparin
Utilsiktet overdose av heparin kan forårsake blødningskomplikasjoner.
Risikoen for blødning er proporsjonal med nivået av hypokoagulering og pasientens vaskulære integritet.
Nøytralisering av heparinemi oppnås umiddelbart ved hjelp av en intravenøs injeksjon av protaminsulfat som nøytraliserer heparin for å danne et inaktivt kompleks: se Dose, metode og tidspunkt for administrering: "Protamin antagonistisk virkning".
Imidlertid må bruken av denne motgiften ta hensyn til bivirkningene.
Ved utilsiktet inntak / inntak av overdreven dose CALCIPARINE, må du varsle legen din umiddelbart eller gå til nærmeste sykehus.
Spør lege eller apotek hvis du har spørsmål om bruk av CALCIPARIN.
Bivirkninger Hva er bivirkningene av Calciparin
Som alle legemidler kan CALCIPARIN forårsake bivirkninger, men ikke alle får det.
Bivirkninger er listet opp nedenfor etter organ, organ / system og etter frekvens.
Frekvenser er definert som: svært vanlige (≥1 / 10), vanlige (≥1 / 100,
Forstyrrelser i blod og lymfesystem
Vanlig: blødning. Blødning er den viktigste komplikasjonen som kan oppstå under behandling med natrium- eller kalsiumheparin, spesielt ved antikoagulantdoser.
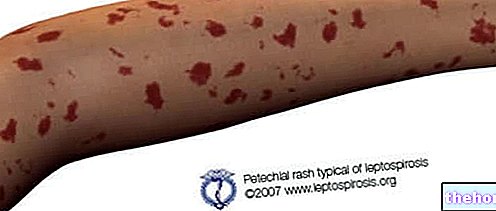
Hemoragiske fenomener er registrert både i form av hematom på injeksjonsstedet og ved forskjellige lokaliseringer: hematom i operasjonssåret, blødning i mage-tarmkanalen, retro-peritoneal eller intrakraniell blødning, hematuri, epistaxis, gingival blødning, subkonjunktival blødning og hematom øyelokk, hemorroide blødninger, mindre blødninger.
Koaguleringstider over det terapeutiske området eller små blødninger under behandlingen kan vanligvis løses ved å redusere dosen eller, hvis det er aktuelt, midlertidig stoppe medisinen.
Gastro-enterisk eller urinblødning under antikoagulasjonsbehandling kan indikere tilstedeværelsen av en underliggende okkult lesjon. Blødning kan forekomme i alle deler av kroppen, men visse spesifikke blødningskomplikasjoner kan være vanskelige å oppdage:
a) Adrenal blødning, som resulterer i akutt binyreinsuffisiens, er beskrevet under antikoagulasjonsbehandling. Derfor bør behandlingen avbrytes hvis pasienten utvikler tegn og symptomer på akutt binyreinsuffisiens;
b) ovarial blødning (corpus luteum) har utviklet seg hos kvinner i fertil alder på lang eller kortvarig antikoagulant terapi;
c) retroperitoneal blødning.
I alle tilfeller uten mindre blødning, vil heparinbehandlingen bli avbrutt, og ved større blødninger vil heparinet som fortsatt er i sirkulasjon bli nøytralisert ved administrering av protamin (se "Dose, metode og tidspunkt for administrering").
Sjelden: eosinofili, trombocytopeni. Det har vært rapporter om trombocytopeni hos pasienter som får natrium- eller kalsiumheparin (se "Forholdsregler for bruk") Selv om det er mildt og klinisk ubetydelig, er trombocytopeni noen ganger ledsaget av alvorlige trombotiske og / eller emboliske komplikasjoner.
Forstyrrelser i immunsystemet
Vanlige: generaliserte overfølsomhetsreaksjoner med frysninger, feber og elveblest og, mer sjelden, astma, rhinitt, lakrimasjon, sjokk
Endokrine patologier
Sjelden: osteoporose - etter langtidsbehandling med høye doser, undertrykkelse av aldosteronsyntese.
Metabolisme og ernæringsforstyrrelser
Sjelden: rebound hyperlipidemi ved seponering av behandlingen.
Nevrologiske sykdommer:
Mindre vanlige: anoreksi, svimmelhet, hodepine, parestesi, hjerneslag.
Frekvens ikke kjent: postural ustabilitet.
Hjertepatologier
Sjelden: Bradykardia-asystol, synkende ødem.
Vaskulære patologier
Mindre vanlige: akutt hypotensjon.
Frekvens ikke kjent: akutt iskemi i øvre lem.
Gastrointestinale lidelser
Mindre vanlige: kvalme, oppkast, epigastralgi, gastritt, periodontal sykdom, hemorroider.
Hyppighet ikke kjent: diaré.
Hud- og subkutant vevssykdom
Mindre vanlige: eksem, alopecia, forbigående forsinket alopecia.
Sjelden: hudnekrose.
Frekvens ikke kjent: makulopapulært eller impetiginøst utslett, ekssudativ erytem, urtikariell toksikodermi, eksematøs dermatitt, polymorf erytem, punktert utbrudd.
Muskel -skjelett- og bindevevssykdommer
Sjelden: kramper, smerter i korsryggen.
Sykdommer i reproduktive system og bryst
Sjelden: priapisme.
Generelle lidelser og tilstander på administrasjonsstedet
Vanlig: Lokal irritasjon med kløe, erytem, hudknuter, milde smerter, hematom, sårdannelse, subkutan abscess eller flebitt kan følge subkutan heparinadministrasjon.
Disse komplikasjonene er mye mer vanlige etter intramuskulær administrering, så denne siste bruken må absolutt unngås, selv av og til.
Frekvens ikke kjent: asteni, ubehag, smerter, tetthet i brystet, tromboflebitt, svette.
Diagnostiske tester
Sjeldne: økte transaminaser.
Overholdelse av instruksjonene i pakningsvedlegget reduserer risikoen for bivirkninger.
Rådfør deg med lege eller apotek dersom noen av bivirkningene blir alvorlige, eller du merker noen bivirkninger som ikke er nevnt i dette pakningsvedlegget.
Utløp og oppbevaring
Utløpsdato: se utløpsdatoen som er trykt på pakken.
Utløpsdatoen refererer til produktet i intakt emballasje, riktig lagret.
Advarsel: ikke bruk medisinen etter utløpsdatoen som er angitt på pakningen.
Legemidler skal ikke kastes i avløpsvann eller husholdningsavfall. Spør apoteket om hvordan du skal kaste medisiner du ikke bruker lenger. Dette vil bidra til å beskytte miljøet.
Hold denne medisinen utilgjengelig for barn.
SAMMENSETNING
1 hetteglass med 4 ml inneholder:
Aktivt prinsipp
Kalsiumheparin * 20.000 IE
Hjelpestoff
Vann til injeksjonsvæsker
* (renset fra EDTA)
LEGEMIDDELFORM OG INNHOLD
Injeksjonsvæske, oppløsning intravenøst. 10 ampuller à 4 ml (20.000 IE)
Kildepakningsvedlegg: AIFA (Italian Medicines Agency). Innhold publisert i januar 2016. Informasjonen som er tilstede er kanskje ikke oppdatert.
For å få tilgang til den mest oppdaterte versjonen, er det lurt å gå til nettstedet til AIFA (Italian Medicines Agency). Ansvarsfraskrivelse og nyttig informasjon.
01.0 LEGEMIDLETS NAVN
CALCIPARINE LØSNING FOR INJEKSJON FOR SUBKUTAN BRUK
02.0 KVALITATIV OG KVANTITATIV SAMMENSETNING
a) CALCIPARINE 0,2 ml (5000 IE)
Hver enhetsdose på 0,2 ml inneholder:
Kalsiumheparin (renset fra EDTA) 5000 IE
b) CALCIPARINE 0,5 ml (12 500 IU)
Hver enhetsdose på 0,5 ml inneholder:
Kalsiumheparin (renset fra EDTA) 12 500 IE
For fullstendig liste over hjelpestoffer, se pkt.6.1
03.0 LEGEMIDDELFORM
Injeksjonsvæske, oppløsning for subkutan bruk.
04.0 KLINISK INFORMASJON
04.1 Terapeutiske indikasjoner
Profylakse og behandling av venøs og arteriell tromboembolisk sykdom.
04.2 Dosering og administrasjonsmåte
Ifølge resept.
Når natrium eller kalsiumheparin administreres i en antikoagulant dose, bør dosen bestemmes av hyppige koagulasjonstester. Hvis koagulasjonstester er over det terapeutiske området eller hvis det oppstår blødninger, bør dosen reduseres eller, hvis det er hensiktsmessig, heparin seponeres (se pkt. 4.4 Spesielle advarsler og forsiktighetsregler ved bruk).
Antagonistisk virkning av protamin
Protamin tjener til rask nøytralisering av heparinaktivitet ved betydelig blødning (se pkt. 4.9 Overdosering). Mengden som kreves avhenger av blodnivået av heparin som administreres og tiden som går fra injeksjonen. Administrering av protamin må gjøres ved langsom intravenøs infusjon; 50 mg protamin nøytraliserer 5000 IE heparin. Dosen protamin som må administreres til nøytralisere en heparin bolus reduseres i forhold til tiden som har gått fra administrering av bolus (100% av dosen umiddelbart etter bolus, 50% etter 1 time, 25% etter 2 timer).
Protamindosen som skal administreres ved kontinuerlig infusjon av heparin er den som er nyttig for å nøytralisere IE for heparin som er infisert de siste 4 timene.
Ved behandling med subkutan kalsiumheparin i en antikoagulant dose, bør en dose protamin administreres for å nøytralisere omtrent 25% av den siste heparindosen, og gjenta denne administrasjonen hver tredje time opptil 4 ganger.
HVORDAN FYLLES SPRØYTEN
Forsikre deg om at innholdet i hetteglasset ikke samles i nakken: i dette tilfellet overføres det til bunnen ved å riste hetteglasset gjentatte ganger og deretter holde det i oppreist stilling i minst 30 "for å tillate fullstendig innsamling av væske på bunnen.
Deretter fungerer som følger:
- knekk hetteglasset
- aspirer med nålen festet til sprøyten for å unngå dannelse av luftbobler.
Hvis disse forekommer:
1) Sett sprøyten i oppreist stilling med nålen pekende oppover
2) suge inn en "ekstra mengde" luft
3) bank lett og gjentatte ganger på sprøyten med en negl for å samle all luft i den øvre delen av sprøyten
4) slipp luften ut.
INJEKSJONSTEKNIKK
Injeksjonen, ved bruk av en 1 ml sprøyte med tiendedeler og en nål 45/100 tykk og 10 mm lang, må utføres i det subkutane cellulære vevet, fortrinnsvis i baken eller i området rundt iliacakammen, både til høyre og til venstre.
Nålen må føres helt, vinkelrett og ikke tangentielt, inn i tykkelsen på en hudfold mellom tommelen og pekefingeren til operatøren.
Brettet må opprettholdes gjennom hele injeksjonsperioden. Hvis innføringen av nålen resulterte i alvorlig smerte (skade på et kar), trekk den ut og injiser fra den motsatte siden.
04.3 Kontraindikasjoner
Natrium eller kalsiumheparin bør ikke brukes til pasienter:
• med overfølsomhet overfor virkestoffet eller overfor noen av hjelpestoffene;
• med alvorlig trombocytopeni;
• hvor koagulasjonstester som for eksempel helblodkoaguleringstid og aktivert delvis tromboplastintid (APTT) ikke kan utføres med passende intervaller. Denne kontraindikasjonen refererer til "natrium- eller kalsiumheparin ved antikoagulantdoser; det er generelt ikke behov for å overvåke koagulasjonsparametere hos pasienter som får heparin ved lave profylaktiske doser (mindre enn eller lik 0,2 ml 3 ganger daglig" for kalsiumheparin eller 15.000 enheter pr. dag for natriumheparin);
• med en ukontrollert blødningstilstand; hvis det er assosiert med disseminert intravaskulær koagulasjon (DIC), vil bruken av heparin bli evaluert i den spesifikke kliniske konteksten;
• lokalregionær anestesi for valgfrie kirurgiske inngrep er kontraindisert hos pasienter som får heparin i antikoagulantdoser;
• med hemoragiske cerebrovaskulære ulykker;
• i nærvær av organiske lesjoner med høy blødningsrisiko, vil bruken av heparin bli evaluert i den spesifikke kliniske konteksten med tanke på risiko-nytte-forholdet i det enkelte tilfellet;
• periode med terapeutisk aktivitet av antivitaminer K.
04.4 Spesielle advarsler og passende forholdsregler for bruk
Behandling av eldre mennesker, personer med en historie med allergi eller med lever- eller nyreinsuffisiens krever spesiell overvåking.
Blødninger:
De kan forekomme hvor som helst i kroppen hos pasienter som får natrium og kalsiumheparin. Et uforklarlig fall i hematokrit, blodtrykksfall eller andre tegn eller symptomer som ikke kan tilskrives andre årsaker, bør øke mistanken om en blødning.
Natrium eller kalsiumheparin bør brukes med ekstrem forsiktighet under forhold der det er fare for blødning. Noen av disse tilstandene er:
• kardiovaskulær: subakutt bakteriell endokarditt, alvorlig hypertensjon som ikke kontrolleres av antihypertensiv behandling;
• hematologisk: tilstander forbundet med økt blødningstendens som hemofile syndromer eller mangel på koagulasjonsfaktorer, trombocytopeni, trombocytopatier og noen hemoragisk vaskulær purpura (for eksempel Rendu-Oslers sykdom);
• gastrointestinal: magesår, esophagitt eller erosiv gastritt, inflammatorisk tarmsykdom i en aktiv fase, andre gastroenterologiske patologier med risiko for blødning, kontinuerlig drenering av magen eller tynntarmen;
• kirurgisk: under og umiddelbart etter:
a) rachycentese eller spinalbedøvelse o
b) større kirurgi som involverer hjernen, ryggraden eller øyet;
• andre: leversykdommer med endringer i koagulasjonsparametere og / eller esophageal varices eller gastropati fra portalhypertensjon med høy blødningsrisiko, fare for abort.
Koagulasjonstest
Når natrium- eller kalsiumheparin administreres i antikoagulantdoser, bør dosen justeres med hyppige koagulasjonstester. Hvis koagulasjonstester er over det terapeutiske området eller hvis det oppstår blødning, bør dosen reduseres eller, hvis det er hensiktsmessig, heparin seponeres (se pkt. 4.2 Dosering og administrasjonsmåte).
Gitt natriumheparins forbigående virkning, vil hemokoagulasjonstester gå tilbake til normale grenser i løpet av få timer; lengre tider kan være nødvendig for kalsiumheparin.
Heparinindusert trombocytopeni
Trombocytopeni er en velkjent komplikasjon av natrium- eller kalsiumheparinbehandling og kan dukke opp 4 til 10 dager etter behandlingsstart, men også tidligere i tilfelle av tidligere heparinindusert trombocytopeni. Hos 10 - 20% av pasientene, en mild trombocytopeni (antall blodplater) større enn 100 000 / mm3), som kan forbli stabil eller gå tilbake, selv om administrering av heparin fortsetter.
I noen tilfeller i stedet (fra 0,3 til 3% av tilfellene) kan en mer alvorlig form (heparintrombocytopeni type II) bestemmes, immunmediert, preget av dannelse av antistoffer mot heparin-blodplate faktor 4-komplekset. De kan utvikle nye trombose assosiert med trombocytopeni, som skyldes "irreversibel aggregering av blodplater indusert av" heparin, det såkalte "hvite trombus syndrom". Denne prosessen kan føre til alvorlige tromboemboliske komplikasjoner som hudnekrose, gangren i ekstremiteter som i noen tilfeller kan kreve amputasjon, hjerteinfarkt, lungeemboli, hjerneslag og noen ganger død.
Derfor bør administreringen av natrium- eller kalsiumheparin stoppes i tillegg til trombocytopeni, selv om pasienten utvikler en ny trombose eller en forverring av en tidligere trombose.
Fortsettelse av antikoagulant terapi, for trombose som er årsaken til pågående behandling eller for et nytt utseende eller forverring, bør utføres etter heparinsuspensjon med et alternativt antikoagulant.
Bruk av hepariner med lav molekylvekt i disse tilfellene er risikabelt på grunn av muligheten for kryssreaktivitet, det samme gjelder for umiddelbar introduksjon av oral antikoagulant terapi (beskrevet tilfeller av forverring av trombose). Derfor må trombocytopeni av enhver art overvåkes nøye. Hvis blodplatetallet faller under 100 000 / mm3, eller hvis det oppstår tilbakevendende trombose, bør natrium- eller kalsiumheparin seponeres. Trombocyttall bør evalueres før behandling og deretter to ganger i uken deretter den første måneden ved langvarig administrering.
Redusert følsomhet for heparin:
redusert følsomhet for natrium eller kalsiumheparin kan forekomme ved feber, trombose, tromboflebitt, infeksjoner med trombotisk tendens, inflammatoriske tilstander, noen ganger under hjerteinfarkt, kreft, antitrombin III-mangel og hos postkirurgiske pasienter.
Ved heparinbehandling ved antikoagulantdoser, unngå intramuskulær administrering av legemidler.
Hos pasienter som gjennomgår spinal- eller epiduralanestesi, epidural analgesi eller lumbalpunksjon, kan profylakse med lave doser ufraksjonert heparin svært sjelden være assosiert med spinal eller epidural hematomer, noe som kan føre til langvarig eller permanent lammelse. Risikoen øker ved bruk av peridurale katetre for kontinuerlig infusjon, ved samtidig inntak av legemidler som påvirker hemostase som ikke-steroide antiinflammatoriske legemidler (NSAID), blodplateaggregeringshemmere eller antikoagulantia, fra traumer eller fra gjentatt spinal punktering , ved tilstedeværelsen av en underliggende hemostatisk lidelse og ved alderdom. Tilstedeværelsen av en eller flere av disse risikofaktorene må vurderes nøye før du fortsetter med denne typen anestesi / analgesi, under profylakse med ufraksjonerte hepariner.
Som regel må innsetting av ryggkateteret utføres minst 8-12 timer etter siste administrering av ufraksjonert heparin (vanligvis kalsium) ved lave profylaktiske doser. Påfølgende doser skal ikke administreres før minst 2-4 timer har gått etter at kateteret er satt inn eller fjernet, eller ytterligere forsinket eller ikke administrert ved hemoragisk aspirat under første ryggrad eller epidural nålplassering. Fjerning av et "innvendig" epiduralt kateter bør gjøres så langt unna som mulig (ca. 8-12 timer) fra den siste profylaktiske dosen av heparin som ble utført under anestesi.
Hvis det besluttes å administrere ufraksjonert heparin før eller etter en "epidural eller spinalbedøvelse, bør ekstrem forsiktighet og hyppig overvåking utføres for å identifisere tegn og symptomer på nevrologiske endringer som: lumbal smerte, sensorisk og motorisk underskudd (nummenhet og svakhet i nedre lemmer ), endringer i blære- eller tarmfunksjon Sykepleiepersonalet bør instrueres i å identifisere disse tegnene og symptomene. Pasienter bør instrueres i å varsle medisinsk eller sykepleier umiddelbart hvis noen av symptomene ovenfor oppstår.
Hvis det er mistanke om tegn eller symptomer på epidural eller spinal hematom, bør en umiddelbar diagnose gjøres og behandling som inkluderer dekompresjon av ryggmargen startes.
04.5 Interaksjoner med andre legemidler og andre former for interaksjon
Kombinasjoner med medisiner som øker risikoen for blødning
Orale antikoagulantia
Natrium- eller kalsiumheparin med antikoagulantdose kan forlenge protrombintiden litt (økning på omtrent 0,5 av INR). Dette aspektet må vurderes ved evaluering av denne parameteren, spesielt når heparinbehandlingen kombineres med den orale antikoagulantia. Stor klinisk laboratorieoppmerksomhet anbefales (hyppig evaluering av PT og APTT) ved kombinert bruk av ufraksjonert heparin i antikoagulantdoser med disse legemidlene.
Antiplatelet midler
Legemidler som acetylsalisylsyre, salisylater, dipyridamol, hydroksyklorokin, tiklopidin, glykoprotein IIb / IIIa -hemmere eller andre legemidler som forstyrrer blodplateaggregering (som er det viktigste hemostatiske forsvaret til den hepariniserte pasienten) kan forårsake blødning og bør brukes med stor forsiktighet ved pasienter behandlet med natrium- eller kalsiumheparin, spesielt ved antikoagulantdoser.
Trombolytikk
Mulig økt risiko for blødning.
Dextran 40 (injiserbar)
Økt risiko for blødning (på grunn av hemming av blodplatefunksjonen).
Ikke-steroide antiinflammatoriske legemidler (NSAIDs)
Økt risiko for blødning (hemming av blodplatefunksjon og skadelig effekt på mage-duodenalslimhinnen).
Foreninger som krever spesielle forholdsregler
Andre samtidige behandlinger
Digitalis, tetracykliner, nikotin, glukokortikoider, penicilliner, fenotiaziner, antihistaminer kan delvis redusere antikoagulerende virkning av heparin.
Blandinger av CALCIPARIN med løsninger av andre legemidler kan forårsake bunnfall og tap av aktivitet.
04.6 Graviditet og amming
Svangerskap
Heparin krysser ikke morkaken. CALCIPARINE må brukes under spesiell overvåking under graviditet, spesielt i siste trimester og i umiddelbar postpartum periode, på grunn av risiko for blødning i livmoren.
Foringstid
CALCIPARINE skilles ikke ut i morsmelk.
04.7 Påvirkning av evnen til å kjøre bil og bruke maskiner
CALCIPARINE påvirker ikke evnen til å kjøre bil eller bruke maskiner.
04.8 Bivirkninger
Bivirkninger er listet opp nedenfor etter organ, organ / system og etter frekvens.
Frekvenser er definert som: svært vanlige (≥1 / 10), vanlige (≥1 / 100,
Forstyrrelser i blod og lymfesystem
Vanlig: blødning. Blødning er den viktigste komplikasjonen som kan oppstå under behandling med natrium- eller kalsiumheparin, spesielt ved antikoagulantdoser.
Hemoragiske fenomener er registrert både i form av hematom på injeksjonsstedet og ved forskjellige lokaliseringer: hematom i operasjonssåret, blødning i mage-tarmkanalen, retro-peritoneal eller intrakraniell blødning, hematuri, epistaxis, gingival blødning, subkonjunktival blødning og hematom øyelokk, hemorroide blødninger, mindre blødninger.
Koaguleringstider over det terapeutiske området eller små blødninger under behandlingen kan vanligvis løses ved å redusere dosen eller, hvis det er aktuelt, midlertidig stoppe medisinen.
Gastro-enterisk eller urinblødning under antikoagulasjonsbehandling kan indikere tilstedeværelsen av en underliggende okkult lesjon. Blødning kan forekomme i alle deler av kroppen, men visse spesifikke blødningskomplikasjoner kan være vanskelige å oppdage:
a) adrenal blødning, som resulterer i akutt binyreinsuffisiens, er beskrevet under antikoagulasjonsbehandling. Derfor bør behandlingen avbrytes hvis pasienten utvikler tegn og symptomer på akutt binyreinsuffisiens;
b) ovarial blødning (corpus luteum) har utviklet seg hos kvinner i fertil alder på lang eller kortvarig antikoagulant terapi;
c) retroperitoneal blødning.
I alle tilfeller uten mindre blødning vil heparinbehandlingen bli avbrutt, og ved større blødninger vil heparinet som fortsatt er i sirkulasjon bli nøytralisert ved administrering av protamin (se pkt. 4.2 "antagonistvirkning av protamin").
Sjelden: eosinofili, trombocytopeni. Tilfeller av trombocytopeni er rapportert hos pasienter som får natrium- eller kalsiumheparin (se pkt. 4.4. Spesielle advarsler og forsiktighetsregler ved bruk).
Forstyrrelser i immunsystemet
Vanlige: generaliserte overfølsomhetsreaksjoner med kuldegysninger, feber og urtikaria og, mer sjelden, astma, rhinitt, tåreflod, sjokk.
Endokrine patologier
Sjelden: osteoporose - etter langtidsbehandling med høye doser, undertrykkelse av aldosteronsyntese.
Metabolisme og ernæringsforstyrrelser
Sjelden: rebound hyperlipidemi ved seponering av behandlingen.
Nevrologiske sykdommer:
Mindre vanlige: anoreksi, svimmelhet, hodepine, parestesi, hjerneslag.
Frekvens ikke kjent: postural ustabilitet.
Hjertepatologier
Sjelden: Bradykardia-asystol, synkende ødem.
Vaskulære patologier
Mindre vanlige: akutt hypotensjon.
Frekvens ikke kjent: akutt iskemi i øvre lem.
Gastrointestinale lidelser
Mindre vanlige: kvalme, oppkast, epigastralgi, gastritt, periodontal sykdom, hemorroider.
Hyppighet ikke kjent: diaré.
Hud- og subkutant vevssykdom
Mindre vanlige: eksem, alopecia, forbigående forsinket alopecia.
Sjelden: hudnekrose.
Frekvens ikke kjent: makulopapulært eller impetiginøst utslett, ekssudativ erytem, urtikariell toksikodermi, eksematøs dermatitt, polymorf erytem, punktert utbrudd.
Muskel -skjelett- og bindevevssykdommer
Sjelden: kramper, smerter i korsryggen.
Sykdommer i reproduktive system og bryst
Sjelden: priapisme.
Generelle lidelser og tilstander på administrasjonsstedet
Vanlig: Lokal irritasjon med kløe, erytem, hudknuter, milde smerter, hematom, sårdannelse, subkutan abscess eller flebitt kan følge subkutan heparinadministrasjon.
Disse komplikasjonene er mye mer vanlige etter intramuskulær administrering, så denne siste bruken må absolutt unngås, selv av og til.
Frekvens ikke kjent: asteni, ubehag, smerter, tetthet i brystet, tromboflebitt, svette.
Diagnostiske tester
Sjeldne: økte transaminaser.
04.9 Overdosering
Utilsiktet overdose av heparin kan forårsake blødningskomplikasjoner.
Risikoen for blødning er proporsjonal med nivået av hypokoagulering og pasientens vaskulære integritet.
Nøytralisering av heparinemi oppnås umiddelbart ved hjelp av en intravenøs injeksjon av protaminsulfat som nøytraliserer heparin for å danne et inaktivt kompleks (se pkt. 4.2 "Protaminantagonistvirkning").
Imidlertid må bruken av denne motgiften ta hensyn til bivirkningene.
05.0 FARMAKOLOGISKE EGENSKAPER
05.1 Farmakodynamiske egenskaper
Farmakoterapeutisk gruppe: antitrombotisk.
ATC -kode B01AB01.
CALCIPARIN subkutan og en konsentrert løsning av kalsiumheparin (renset fra EDTA). Dette kalsiumsaltet er spesielt beregnet for subkutan heparinbehandling: faktisk er kalsiumheparin, som allerede er mettet med kalsium, ikke fortrengt dette ionet fra karene, så når det injiseres under huden, respekterer det kapillærenes integritet og tillater en langsom gradvis reabsorpsjon, noe som resulterer i en varig og effektiv heparinemi, uten overdreven topp (som beskytter mot blødning relatert til overdreven hypokoagulering) eller plutselige fleksjoner. Effekten oppstår omtrent 30 minutter etter injeksjonen og opprettholdes, når doseringen er passende, i omtrent 12 timer.
05.2 Farmakokinetiske egenskaper
En subkutan injeksjon på 15.000 IE kalsiumheparin resulterer i en heparinemi på 0,2 IE / ml (derfor allerede effektiv) mellom det 15. og 30. minutt. Heparinkonsentrasjonen øker gradvis opp til 3. time og stabiliserer seg rundt 0,5 IE / ml mellom 3. og 7. time.
Deretter reduseres heparinemi gradvis for å nå en verdi på ca. 0,15 I.U./ml ved 12. time, som i mange tilfeller fremdeles kan fremkalle en tilstand av hypokoagulering.
05.3 Prekliniske sikkerhetsdata
Heparins toksisitet er lav (LD50 i intravenøs mus er 2 g / kg). Svært høye doser kan administreres til forsøksdyr uten vesentlige toksiske effekter: Hvis traumer unngås, vises heller ingen hemoragiske fenomener.
06.0 LEGEMIDDELOPPLYSNINGER
06.1 Hjelpestoffer
a) CALCIPARINE 0,2 ml (5000 IE)
Vann til injeksjonsvæsker q.s. til 0,2 ml
b) CALCIPARINE 0,5 ml (12 500 IU)
Vann til injeksjonsvæsker q.s. til 0,2 ml
06.2 Uforlikelighet
Ikke kjent.
06.3 Gyldighetsperiode
5 år.
06.4 Spesielle forholdsregler for lagring
Denne medisinen krever ingen spesielle oppbevaringsbetingelser.
06.5 Emballasje og innhold i pakningen
Eske med 10 ampuller à 0,2 ml (5000 IE).
1 ml hetteglass med klart glass med forhåndsbrudd.
Eske med 10 ampuller à 0,5 ml (12 500 IU).
1 ml hetteglass med klart glass med forhåndsbrudd.
06.6 Bruksanvisning og håndtering
07.0 INNEHAVER AV MARKEDSFØRINGSTILLATELSE
ITALFARMACO S.p.A. - Viale Fulvio Testi 330 - 20126 MILAN
08.0 NUMMER FOR MARKEDSFØRINGSTILLATELSE
5000 IE / 0,2 ml injeksjonsvæske, oppløsning for subkutan bruk 10 ampuller
AIC n. 022579128
12 500 IE / 0,5 ml injeksjonsvæske, oppløsning til subkutan bruk 10 ampuller
AIC n. 022579193
09.0 DATO FOR FØRSTE GODKJENNELSE ELLER FORNYELSE AV GODKJENNINGEN
Fullmakt: 17.07.1987
Fornyelse: 01.06.2010
10.0 DATO FOR REVISJON AV TEKSTEN
AIFA BESTEMMELSE N. 179/2013 AV 17/06/2013