Aktive ingredienser: Bupivacaine
BUPIVACAINE ANGELINI 2,5 mg / ml, injeksjonsvæske, oppløsning
BUPIVACAINE ANGELINI 5 mg / ml, injeksjonsvæske, oppløsning
BUPIVACAINE ANGELINI 5 mg / ml, hyperbar injeksjonsvæske, oppløsning
BUPIVACAINE ANGELINI 10 mg / ml, hyperbar injeksjonsvæske, oppløsning
Hvorfor brukes Bupivacaine - Generisk legemiddel? Hva er den til?
FARMAKOTERAPEUTISK KATEGORI
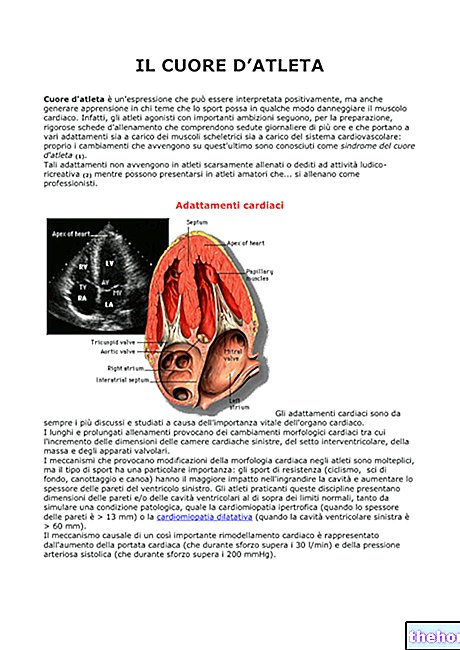
Lokalbedøvelse av amidtypen.
TERAPEUTISKE INDIKASJONER
Bupivacaina Angelini kan brukes i alle typer perifer anestesi:
- lokal tronkulær, lokoregional infiltrasjon
- sympatisk blokk
- retrograd intravenøs blokk og intra -arteriell blokk - peridural, sakral - spinal subarachnoid.
Bupivacaine Angelini er derfor indisert ved all generell kirurgi, ortopedi, oftalmologi, otolaryngologi, stomatologi, obstetrik og gynekologi, dermatologi, både brukt alene og assosiert med narkose.
BUPIVACAINA ANGELINI 2,5 mg / ml injeksjonsvæske, oppløsning
BUPIVACAINA ANGELINI 5 mg / ml injeksjonsvæske, oppløsning
- Kirurgisk anestesi hos voksne og barn over 12 år.
- Behandling av akutte smerter hos voksne, spedbarn og barn over 1 år.
BUPIVACAINA ANGELINI 5 mg / ml hyperbar injeksjonsvæske, oppløsning
- Spinalbedøvelse hos voksne og barn i alle aldre.
Kontraindikasjoner Når Bupivacaine - Generic Drug ikke skal brukes
Overfølsomhet overfor den aktive ingrediensen, overfor noen av hjelpestoffene eller overfor andre nært beslektede stoffer fra et kjemisk synspunkt; spesielt mot lokalbedøvelse av samme gruppe (amidtype).
Bruk av Bupivacaine skal unngås hos pasienter som er kjent eller mistenkt for å være gravide (se "Graviditet").
Tilfeller av hjertestans er rapportert etter bruk av bupivakain for epiduralanestesi hos fødende kvinner; i de fleste tilfeller skjedde dette etter bruk av 0,75% løsning. Derfor bør bruk av 0,75% bupivakain unngås ved epiduralbedøvelse i obstetrik. Denne konsentrasjonen bør være forbeholdt de kirurgiske inngrepene der det kreves høy grad av muskelavslapping og langvarig effekt. Produktet er også kontraindisert ved paracervikal blokk og regional intravenøs anestesi (Bier Block).
Generelle kontraindikasjoner bør vurderes ved intratekal anestesi:
- akutte aktive sykdommer i sentralnervesystemet, som hjernehinnebetennelse, svulster, polio og intrakranielle blødninger - spinal stenose og aktiv sykdom i ryggraden (f.eks. spondylitt, tuberkulose, svulst) eller nylig traume (f.eks. brudd)
- septikemi
- skadelig anemi kombinert med subakutt degenerasjon av ryggmargen
- pyogen hudinfeksjon på injeksjonsstedet eller området rundt
- kardiogent eller hypovolemisk sjokk
- koagulasjonsforstyrrelser eller antikoagulerende behandlinger pågår.
Forholdsregler for bruk Hva du trenger å vite før du bruker Bupivacaine - Generic Drug
Sikkerhet og effekt av noen injeksjoner av BUPIVACAINE ANGELINI for å bedøve deler av kroppen under operasjonen er ikke fastslått hos barn under 12 år og hos barn under 1 år.
Total dosering bør justeres i henhold til pasientens generelle tilstand, alder og relevante sykehistorie. Tilfeller av hjertestans eller død er rapportert etter bruk av bupivakain ved epidural anestesi eller perifer nerveblokk. I noen tilfeller var gjenopplivning vanskelig eller umulig til tross for tilsynelatende tilstrekkelig forberedelse og oppførsel av personalet. I de fleste tilfeller har dette skjedd etter bruk av 7,5 mg / ml oppløsning.
Intratekal anestesi bør bare utføres av lege eller under oppsyn av klinikere med nødvendig kompetanse og erfaring.
Bupivakain, som alle lokale bedøvelsesmidler, kan, når det brukes til lokalbedøvelsesprosedyrer som resulterer i høye blodkonsentrasjoner av legemidlet, forårsake akutte toksiske effekter på sentralnervesystemet og kardiovaskulærsystemet, spesielt ved tilfeldig intravaskulær administrering eller injeksjon i sterkt vaskularisert områder. Ventrikulær arytmi, ventrikkelflimmer, plutselig kardiovaskulær kollaps og død er rapportert etter forhøyede systemiske konsentrasjoner av bupivakain. Imidlertid forventes det ikke høye systemiske konsentrasjoner ved doser som vanligvis brukes for intratekal anestesi.
Regionale anestesiprosedyrer må alltid utføres i tilstrekkelig utstyrte områder og av kvalifisert personell. Det er nødvendig å ha umiddelbart tilgjengelig utstyr og medisiner som er nødvendige for overvåking og nødopplivning.
Hos pasienter som gjennomgår større blokker eller får høye doser av legemidlet, må det settes inn et intravenøst kateter før lokalbedøvelse administreres. Behandling av bivirkninger, systemisk toksisitet eller andre komplikasjoner (se "Bivirkninger" og "Overdosering").
Blokkering av de store perifere nervene kan innebære administrering av et stort volum av lokalbedøvelse i sterkt vaskulariserte områder, ofte nær store kar der det er økt risiko for intravaskulær injeksjon og / eller rask systemisk absorpsjon, noe som kan føre til forhøyede plasmakonsentrasjoner.
Selv om regional anestesi ofte er den valgte bedøvelsesteknikken, krever noen pasienter spesiell oppmerksomhet for å redusere risikoen for farlige bivirkninger:
- eldre eller svekkede pasienter;
- pasienter med delvis eller fullstendig hjerteblokk som lokalbedøvelse kan dempe hjerteledning;
- pasienter med avansert leversykdom eller alvorlig nedsatt nyrefunksjon;
- hypovolemiske pasienter kan utvikle alvorlig og plutselig hypotensjon under intratekalbedøvelse, uavhengig av lokalbedøvelse som brukes. Hypotensjon oppstår vanligvis etter intratekal blokk hos den voksne;
- pasienter som behandles med klasse III antiarytmiske legemidler (f.eks. amiodaron) bør overvåkes nøye og EKG -overvåking bør vurderes, da hjerteeffekter kan være additive.
Noen lokalbedøvelsesteknikker kan være forbundet med alvorlige bivirkninger, uavhengig av lokalbedøvelse som brukes:
- Sentralnervøs blokk: kan forårsake kardiovaskulær depresjon, spesielt i nærvær av hypovolemi. Epidural anestesi bør derfor brukes med forsiktighet hos pasienter med redusert kardiovaskulær funksjon;
- Retrobulbar injeksjoner: de kan i svært sjeldne tilfeller nå subaraknoidalområdet i hjernen og forårsake midlertidig blindhet, kardiovaskulær kollaps, apné, kramper, etc. Slike reaksjoner må diagnostiseres og behandles umiddelbart;
- Retro og peribulbar injeksjon av lokalbedøvelse: har lav risiko for vedvarende muskeldysfunksjon i øyet. Primære årsaker inkluderer traumer og / eller lokale toksiske effekter på muskler og / eller nerver. Alvorlighetsgraden av disse vevsreaksjonene er relatert til omfanget av traumet, konsentrasjonen av lokalbedøvelse og varigheten av vevseksponering for lokalbedøvelsen. Som med alle lokale bedøvelsesmidler er det derfor nødvendig å bruke de laveste dosene og konsentrasjonene. kan tillate å oppnå ønsket effekt. Vasokonstriktorer kan forverre vevsreaksjoner og bør bare brukes hvis det er angitt. Utilsiktede intra-arterielle injeksjoner i kranial og livmorhalsregionen kan forårsake umiddelbare hjernesymptomer selv ved lave doser.
- Paracervikal blokk kan noen ganger forårsake føtal bradykardi / takykardi. Det er derfor nødvendig med nøye overvåking av fostrets hjertefrekvens.
En sjelden, men alvorlig bivirkning etter spinalbedøvelse er total eller høy spinalblokk og påfølgende kardiovaskulær og respirasjonsdepresjon. Kardiovaskulær depresjon er forårsaket av omfattende sympatisk blokk som resulterer i dyp hypotensjon og bradykardi eller til og med hjertestans. Åndedrettsdepresjon kan være forårsaket av blokkering av innervering av respirasjonsmuskulaturen, inkludert membranen. Risikoen for total eller høy ryggmargsblokk er større hos eldre pasienter. Dosen bør derfor reduseres hos disse pasientene.
Utbruddet av nevrologisk skade er en sjelden konsekvens av intratekal anestesi og kan føre til parestesi, anestesi, motorisk svakhet og lammelse. Noen ganger er slik skade permanent.
Forsiktighet tilrådes hos pasienter med nevrologiske lidelser som multippel sklerose, hemiplegi, paraplegi og nevromuskulære lidelser, selv om det antas at intratekal anestesi ikke påvirker disse lidelsene negativt. Før du starter behandling, bør det vurderes om fordelene er større enn mulig risiko for pasienten.
Epidural bedøvelse kan forårsake hypotensjon og bradykardi. Risikoen kan reduseres ved å fylle sirkulasjonen med oppløsninger av krystalloider eller kolloider. Hypotensjon bør behandles umiddelbart med administrering, eventuelt gjentatt, av et intravenøst sympatomimetikum. Hos barn bør doseringen være passende for alder og vekt.
Individuelle tilfeller av redusert eller ingen effekt er rapportert ved bruk av Bupivacaine Angelini, spesielt ved spinalbedøvelse.
Som med andre lokalbedøvelsesmidler, rapporterer litteratur og overvåkingsdata etter markedsføring mangel på effekt etter spinalbedøvelse i en variabel prosentandel. De vanligste årsakene til denne ineffektiviteten kan være tekniske problemer, utilstrekkelige doser eller upassende pasientposisjonering. I nærvær av riktige doser og injeksjonsteknikk kan årsaken til en utilstrekkelig blokk skyldes feil fordeling av den aktive ingrediensen, variasjon i anatomi i det subaraknoidale rommet eller motstand mot virkningene av lokalbedøvelse.
Når bupivakain administreres intraartikulært, utvises forsiktighet hvis det er mistanke om større intraartikulære traumer eller når kirurgi har resultert i "omfattende eksponering av leddet", da dette kan akselerere absorpsjonen og føre til konsentrasjoner. Høyere plasmanivåer.
Hvis det praktiseres infiltrasjoner av lokalbedøvelse i områder uten mulighet for sikker sirkulasjon (fingre, penisrot, etc.) er det et forsiktighetstiltak for å bruke bedøvelsen uten vasokonstriktor for å unngå iskemisk nekrose. Bruk Bupivacaine Angelini 0,50% injeksjonsvæske, oppløsning med adrenalin. Produktet bør brukes med absolutt forsiktighet hos personer som gjennomgår behandling med MAO -hemmere eller trisykliske antidepressiva. Før bruk må legen kontrollere tilstanden til sirkulasjonsforholdene til pasientene som skal behandles. Det anbefales å bruke en tilstrekkelig dosetest, muligens i kombinasjon med adrenalin, for å umiddelbart unngå utilsiktet intravenøs eller intratekal injeksjon. bedøvelsesmiddel. den må injiseres med forsiktighet i små doser etter ca. 10 sekunder etter en forebyggende aspirasjon.
Spesielt når svært vaskulariserte områder må infiltreres, er det lurt å ta omtrent 2 minutter å gå før du går videre til selve lokalregionen.
Pasienten bør overvåkes nøye ved å avbryte administrasjonen umiddelbart ved første tegn på alarm (f.eks. Endringer i sensorikken).
Det er nødvendig å ha umiddelbar tilgjengelighet av utstyr, medisiner og personell egnet for akuttbehandling, siden det i sjeldne tilfeller, etter bruk av lokalbedøvelse, er rapportert om alvorlige reaksjoner, noen ganger med dødelig utgang, selv i fravær av individuelle overfølsomhet for anamnese.
Interaksjoner Hvilke medisiner eller matvarer kan endre effekten av Bupivacaine - Generic Drug
Fortell legen din eller apoteket dersom du nylig har tatt andre legemidler, også reseptfrie.
Bupivakain bør brukes med forsiktighet hos pasienter som behandles med andre lokalbedøvelsesmidler eller stoffer som er strukturelt relatert til lokalbedøvelsesmidler av amid-typen, f.eks. Visse antiarytmika som lidokain, mexiletin og tocainide, da de systemiske toksiske effektene er additive. Forsiktighet tilrådes hos pasienter behandlet med klasse III antiarytmika (f.eks. Amiodaron) til tross for fravær av spesifikke interaksjonsstudier av legemidler (se "Forholdsregler for bruk").
Produktet bør brukes med absolutt forsiktighet hos personer som gjennomgår behandling med MAO -hemmere eller trisykliske antidepressiva.
Advarsler Det er viktig å vite at:
Graviditet og amming
Rådfør deg med lege eller apotek før du tar medisiner.
Svangerskap
Ikke bruk stoffet under kjent eller mistenkt graviditet (se "Kontraindikasjoner").
Foringstid
Som andre lokalbedøvelsesmidler kan bupivakain skilles ut i morsmelk, men i så små mengder at det vanligvis ikke er noen risiko for det nyfødte.
EFFEKTER PÅ MULIGHETEN FOR Å KJØRE KJØRETØYER OG PÅ BRUK AV MASKINER
Lokale bedøvelsesmidler, i tillegg til den direkte bedøvelseseffekten, kan ha en veldig mild effekt på mental funksjon og koordinering, selv i fravær av åpenbar sentralnervesystemtoksisitet, og kan midlertidig påvirke bevegelse og grad av årvåkenhet negativt.
Dosering og bruksmåte Hvordan bruke Bupivacaine - Generisk legemiddel: Dosering
Bruk hos barn og ungdom
Avhengig av hvilken type anestesi som kreves, infuseres BUPIVACAINE ANGELINI sakte i vertebral kanalen (en del av ryggraden) eller andre deler av kroppen av en anestesilege med erfaring i pediatriske anestetiske teknikker. Doseringen avhenger av pasientens alder og vekt og bestemmes av anestesilege.
BUPIVACAINA ANGELINI 2,5 mg / ml injeksjonsvæske, oppløsning
BUPIVACAINA ANGELINI 5 mg / ml injeksjonsvæske, oppløsning
Pediatriske pasienter i alderen 1 til 12 år
Pediatriske regionale anestesiprosedyrer bør utføres av kvalifiserte leger med teknisk erfaring og kjennskap til denne typen pasienter.
Dosene som er vist i tabellen bør tas som retningslinjer for bruk i pediatri, selv om det kan forekomme variasjoner på individuell basis. Hos barn med høyere kroppsvekt er det ofte nødvendig med en gradvis reduksjon i dosering, som bør baseres på ideell kroppsvekt ...
For faktorene som kan påvirke spesifikke blokkeringsteknikker og for pasientens individuelle behov, bør referansetekstene konsulteres. Den laveste dosen som er nødvendig for å oppnå tilstrekkelig anestesi bør brukes.
Doser anbefalt til barn
a) Oppstart og varighet av perifer nerveblokk avhenger av typen blokk og dosen som administreres.
b) Torakale epiduralblokker bør administreres i økende doser til ønsket nivå av anestesi er oppnådd.
Hos barn skal dosen beregnes på grunnlag av vekt opptil 2 mg / kg.
For å forhindre utilsiktet intravaskulær injeksjon, aspirer før og under administrering av hoveddosen. Dette må injiseres sakte i økende doser, spesielt i lumbal og thorax epidural, med konstant og nøye observasjon av pasientens vitale funksjoner.
Peritonsillar infiltrasjon bør utføres hos barn over 2 år, ved bruk av 2,5 mg / ml bupivakain i en dose på 7,5-12,5 mg per mandel.
Ilioinguinal-ileoipogastriske blokker bør utføres hos barn i alderen minst 1 år eller eldre, ved bruk av bupivakain 2,5 mg / ml i en dose på 0,1-0,5 ml / kg tilsvarende 0,25-1,25 mg / kg. Barn 5 år eller eldre bør behandles med bupivakain 5 mg / ml i en dose på 1,25-2 mg / kg.
For blokk av penis, bruk bupivakain 5 mg / ml med en total dose på 0,2-0,5 ml / kg tilsvarende 1-2,5 mg / kg.
Sikkerhet og effekt av BUPIVACAINE ANGELINI hos barn under 1 år er ikke fastslått. Bare en begrenset mengde data er tilgjengelig.
Sikkerhet og effekt av intermitterende epidural bolusinjeksjoner eller kontinuerlig infusjon er ikke fastslått. Bare en begrenset mengde data er tilgjengelig.
BUPIVACAINA ANGELINI 5 mg / ml hyperbar injeksjonsvæske, oppløsning
Nyfødte, spedbarn og barn opptil 40 kg.
BUPIVACAINE ANGELINI 5 mg / ml hyperbar injeksjonsvæske, oppløsning kan brukes hos barn.
En av forskjellene mellom små barn og voksne er et relativt høyt CSF -volum hos nyfødte og spedbarn, noe som krever en relativt høyere dose / kg for å fortsette på samme nivå av blokk sammenlignet med voksne.
Pediatriske regionale anestesiprosedyrer bør utføres av kvalifiserte leger med teknisk erfaring og kjennskap til denne typen pasienter.
Dosene vist i tabellen bør tas som retningslinjer for bruk i pediatri, selv om variasjoner kan forekomme på individuell basis. For faktorene som kan påvirke spesifikke blokkeringsteknikker og for pasientens individuelle behov, bør tekstene konsulteres. Den laveste dosen som er nødvendig for å oppnå tilstrekkelig anestesi bør brukes.
Doser anbefalt til nyfødte, spedbarn og barn
Voksne
Bupivacaine brukes vanligvis i minimumsdoser, varierende i henhold til indikasjonene, fra 2-3 mg til 100-150 mg som angitt for veiledning i tabellen:
(a): posologi s "betyr for hvert interkostalrom.
(b): starter med 10 ml deretter 3-5-8 ml hver 4-6 time, avhengig av segmentene som skal bedøves og pasientens alder.
Advarsel: hetteglassene, ettersom de ikke inneholder konserveringsmidler, skal kun brukes til én administrering. Eventuelle beholdninger vil bli kastet.
Maksimal dosering for en voksen og for en enkelt administrasjon bør ikke overstige 150 mg, tilsvarende 30 ml 0,50% løsning og 60 ml 0,25% løsning; mer generelt er sikkerhetsdosen, både for voksne og for barn, som det anbefales å ikke overskride, 2 mg / kg for en enkelt administrasjon.
Ved langvarig smertestillende behandling brukes vanligvis doser fra 0,25 til 1 mg / kg kroppsvekt; administrasjonen kan gjentas 2-3 ganger på 24 timer.
N.B. Når forlengede blokker brukes for påfølgende bolusadministrasjon, må risikoen for å nå toksiske plasmakonsentrasjoner eller forårsake lokal nevronskade vurderes.
Dosen som skal administreres bør beregnes på grunnlag av erfaring fra legen og kunnskap om pasientens kliniske status.Det er nødvendig å bruke de laveste dosene som kan tillate tilstrekkelig anestesi. Individuelle variasjoner kan forekomme i forhold til oppstartstidene og varigheten. For faktorene som kan påvirke spesifikke blokkeringsteknikker og for pasientens individuelle behov, bør referansetekstene konsulteres. Graden av diffusjon av anestesi kan være vanskelig å forutsi, men påvirkes av volumet av administrert medisin, spesielt når det gjelder isobariske løsninger.
For å forhindre utilsiktet intravaskulær injeksjon, bør aspirasjon utføres før og under administrering av hoveddosen, som skal injiseres sakte eller i økende doser. Under prosedyren må du nøye overvåke pasientens vitale funksjoner og opprettholde verbal kontakt. I tilfelle epiduralbedøvelse er nødvendig, anbefales det å gå foran en testdose på 3-5 ml bupivakain med epinefrin.
En "utilsiktet intravaskulær injeksjon kan gjenkjennes ved en midlertidig økning i hjertefrekvensen; en" utilsiktet intratekal injeksjon gjenkjennes av tegn på ryggmargsblokk. Ved første tegn på toksisitet, avslutt administrasjonen umiddelbart (se "Bivirkninger - akutt systemisk toksisitet og behandling av akutt systemisk toksisitet").
Den spesifikke tyngdekraften til Bupivacaine ved 0,25% eller 0,50% er 1,006 ved 20 ° C og 0,997 ved 37 ° C; Bupivacaine ved 1% hyperbar løsning har en egenvekt på 1,045 ved 20 ° C og 1,035 ved 37 ° C.
En overdose av bedøvelsesmiddel bør unngås og aldri gis to maksimaldoser av sistnevnte uten et intervall på minst 24 timer.
Imidlertid er det nødvendig å bruke de laveste dosene og konsentrasjonene som kan tillate å oppnå ønsket effekt.
Overdosering Hva du skal gjøre hvis du har tatt en overdose av Bupivacaine - Generic Drug
Utilsiktet intravaskulær injeksjon av lokalbedøvelse kan forårsake umiddelbare systemiske toksiske reaksjoner (fra sekunder til minutter). Ved overdosering oppstår systemisk toksisitet senere (15-60 minutter etter injeksjon), og dette skyldes en redusert økning i lokale blodkonsentrasjoner av lokale bedøvelsesmiddel (se "Bivirkninger - akutt systemisk toksisitet og behandling av akutt systemisk toksisitet").
Hyperbarisk Bupivacaine Angelini, under anbefalte bruksbetingelser, er usannsynlig å fremme blodnivåer som er høye nok til å forårsake systemisk toksisitet. Imidlertid, hvis andre lokale bedøvelsesmidler administreres samtidig, er de toksiske effektene additive og kan forårsake systemisk toksisitet (se "Bivirkninger - akutt systemisk toksisitet og behandling av akutt systemisk toksisitet").
Når de første tegnene på overdosering oppstår, må du stoppe administreringen av preparatet og plassere pasienten i en horisontal stilling, og sørge for at luftveiene er åpne. Hvis pustevansker oppstår, er assistert ventilasjon nødvendig (Ambu -posen kan også brukes i nødstilfeller). Bruk av bulbar analeptika anbefales ikke da de øker oksygenforbruket Utbruddet av krampaktige manifestasjoner kan kontrolleres med diazepam i venen (10-20 mg), men barbiturater som kan fremheve bulbar depresjon anbefales ikke.
For å støtte sirkulasjonen kan kortisonmedisiner brukes intravenøst; fortynnede løsninger av alfa-beta-stimulanter med vasokonstriktiv virkning (mefentermin, metaraminol og andre) eller av atropinsulfat kan tilsettes. Korreksjonen av enhver etablert sur tilstand kan korrigeres ved bruk av passende intravenøse natriumbikarbonatløsninger.
Informer legen din umiddelbart eller kontakt nærmeste sykehus ved utilsiktet inntak / inntak av overdreven dose Bupivacaine Angelini.
Spør lege eller apotek hvis du har spørsmål om bruk av Bupivacaine Angelini.
Bivirkninger Hva er bivirkningene av Bupivacaine - Generic Drug
Ytterligere bivirkninger hos barn og ungdom
Bivirkninger hos barn er lik de hos voksne.
Generell
Som alle legemidler kan Bupivacaine Angelini forårsake bivirkninger, men ikke alle får det.
Bivirkningsprofilen til Bupivacaine Angelini er sammenlignbar med den for andre langtidsvirkende lokalbedøvelsesmidler. Bivirkningsreaksjonene er vanskelige å skille fra de fysiologiske effektene som følge av nerveføringsblokk (for eksempel reduksjon i blodtrykk, bradykardi, oppbevaring av midlertidig urinveier) ) og hendelser forårsaket direkte av injeksjonen (f.eks. traumer av nervefibre, spinal hematom) eller indirekte (f.eks. epidural abscess og hjernehinnebetennelse) eller hendelser forbundet med cerebrospinal tap (f.eks. post-dural punkteringshodepine) Utbruddet av nevrologisk skade er en sjelden, men vel kjent konsekvens av regional anestesi og spesielt av epidural og spinalbedøvelse.
Tabell over bivirkninger
- Karsykdommer: hypotensjon
- Mage -tarmlidelser: kvalme.
- Hjertesykdommer: Bradykardi
- Karsykdommer: hypertensjon
- Mage -tarmlidelser: oppkast
- Urologiske og nyreforstyrrelser: urinretensjon, urininkontinens.
- Nervesystemet: tegn og symptomer på CNS-toksisitet (kramper, parestesi i omkretsområdet, nummenhet i tungen, hyperakusi, synsforstyrrelser, bevissthetstap, skjelving, ørhet, tinnitus, dysartri, parese, dysestesi)
- Lidelser i muskuloskeletale systemet, bindevev og beinvev: muskelsvakhet, ryggsmerter.
- Immunsystemet: allergiske reaksjoner, anafylaktiske reaksjoner / sjokk
- Nervesystemet: nevropati, perifer nerveskade, araknoiditt, parese, paraplegi, total spinalblokk (utilsiktet), lammelse
- Øyesykdommer: diplopi
- Hjertesykdommer: hjertestans, hjertearytmier
- Åndedrettsforstyrrelser: respirasjonsdepresjon
Andre rapporterte bivirkninger inkluderer fenomener av sentralnervestimulering (spenning, desorientering, mydriasis, økt metabolisme og kroppstemperatur, trismus, svette, takypné, bronkodilatasjon, vasodilatasjon) og allergiske reaksjoner med lokale manifestasjoner (urticaria, kløe) eller systemisk (bronkospasme, laryngeal ødem).
Overholdelse av instruksjonene i pakningsvedlegget reduserer risikoen for bivirkninger.
Informer lege eller apotek dersom noen av bivirkningene blir alvorlige, eller du merker noen bivirkninger som ikke er nevnt i dette pakningsvedlegget.
Akutt systemisk toksisitet
Systemiske toksiske reaksjoner påvirker hovedsakelig sentralnervesystemet og det kardiovaskulære systemet. Disse reaksjonene skyldes høye blodkonsentrasjoner av lokalbedøvelsen etter utilsiktet intravaskulær injeksjon, overdose eller eksepsjonelt rask absorpsjon fra sterkt vaskulariserte områder (se "Forholdsregler for bruk"). Reaksjoner som påvirker sentralnervesystemet er sammenlignbare med andre lokalbedøvelsesmidler av amidtypen, mens hjertereaksjoner i større grad avhenger av både kvantitativt og kvalitativt av legemidlet.
Hyperbarisk Bupivacaine Angelini, under anbefalte bruksforhold, er usannsynlig å fremme blodnivåer som er høye nok til å forårsake systemisk toksisitet. Imidlertid, hvis andre lokale bedøvelsesmidler administreres samtidig, er de toksiske effektene additive og kan forårsake systemisk toksisitet.
Sentralnervesystemets toksisitet oppstår gradvis, med symptomer og tegn på økende alvorlighetsgrad. De første symptomene er vanligvis parestesi i omkretsområdet, nummenhet i tungen, svimmelhet, hyperakusis, tinnitus og synsforstyrrelser. Dysartri, muskelspasmer eller skjelving er mer alvorlige manifestasjoner og går foran utbruddet av generaliserte kramper. Disse tegnene må ikke forveksles med kjetterisk oppførsel.Bevisstløshet og anfall kan følge som kan vare fra noen få sekunder til flere minutter. Etter kramper forekommer hypoksi og hyperkapni raskt på grunn av økt muskelaktivitet, pusteforstyrrelser og mulig mangel på luftveispatens. I alvorlige tilfeller kan det oppstå apné. Acidose, hyperkalemi, hypokalsemi og hypoksi øker og forsterker toksiske effekter av lokalbedøvelse.
Pasientens tilbakevending til initial klinisk tilstand skyldes omfordeling av lokalbedøvelsen fra sentralnervesystemet og påfølgende metabolisme og utskillelse.Gjenoppretting kan være rask hvis store mengder av legemidlet ikke har blitt administrert.
I alvorlige tilfeller kan det oppstå kardiovaskulære effekter, vanligvis med tegn på toksisitet i sentralnervesystemet. Hos pasienter som er sterkt bedøvet eller under generell anestesi, kan virkningene på det kardiovaskulære systemet oppstå uten prodromale effekter på sentralnervesystemet.Hun kan føre til høye systemiske konsentrasjoner av lokalbedøvelse, hypotensjon, bradykardi, arytmier og til og med hjertestans. generert. men i sjeldne tilfeller har det oppstått hjertestans uten prodromale effekter av sentralnervesystemet.
Hos barn kan tidlige tegn på lokalbedøvelse systemisk toksisitet være vanskelig å oppdage når blokken administreres under generell anestesi.
Behandling av akutt systemisk toksisitet
Administrering av lokalbedøvelsen bør avbrytes umiddelbart hvis tegn på akutt systemisk toksisitet eller total ryggmargsblokk oppstår. Symptomer på sentralnervesystemtoksisitet (anfall, depresjon i sentralnervesystemet) bør behandles umiddelbart med tilstrekkelig støtte for åpenhet. Luftveier og puste og med administrering av antikonvulsiva midler, for eksempel diazepam i en dose på 10-20 mg intravenøst, men barbiturater som kan fremheve bulbar depresjon anbefales ikke. Sirkulasjonen kan støttes med administrering av kortisoner i passende intravenøse doser; fortynnede oppløsninger av alfa- beta-stimulanter med vasokonstriktiv virkning (mefentermin, metaraminol og andre) eller atropinsulfat kan tilsettes.
Skulle det oppstå sirkulasjonsstans, bør hjerte- og lungeredning utføres umiddelbart. Det er viktig å sikre optimal oksygenering, støtte ventilasjon og sirkulasjon og behandle acidose.
Hvis det oppstår kardiovaskulær depresjon (hypotensjon, bradykardi), bør tilstrekkelig behandling med intravenøse væsker, vasopressorer og / eller inotropiske midler vurderes. Hos barn bør doseringen være passende for alder og vekt. Hvis det oppstår hjertestans, kan det være nødvendig å forlenge gjenopplivningsmanøvrer for å oppnå et gunstig utfall.
Utløp og oppbevaring
Utløpsdato: se utløpsdatoen som er angitt på pakningen.
Utløpsdatoen refererer til produktet i intakt emballasje, riktig lagret.
Advarsel: Ikke bruk produktet etter utløpsdatoen som er angitt på pakken.
Medisiner bør ikke kastes i avløpsvann eller husholdningsavfall. Spør apoteket om hvordan du skal kaste medisiner du ikke bruker lenger. Dette vil bidra til å beskytte miljøet.
Oppbevar dette legemidlet utilgjengelig for barn.
Annen informasjon
SAMMENSETNING
Bupivacaine Angelini 2,5 mg / ml (0,25%) injeksjonsvæske, oppløsning
1 ml inneholder:
- Aktiv ingrediens: Bupivacaine 2,5 mg (som hydroklorid)
- Hjelpestoffer: natriumklorid, vann til injeksjonsvæsker
Bupivacaine Angelini 5 mg / ml (0,5%) injeksjonsvæske, oppløsning
1 ml inneholder:
- Aktiv ingrediens: Bupivacaine 5 mg (som hydroklorid)
- Hjelpestoffer: natriumklorid, vann til injeksjonsvæsker
Bupivacaine Angelini 5 mg / ml (0,5%) hyperbar injeksjonsvæske, oppløsning
1 ml hyperbar løsning inneholder:
- Aktiv ingrediens: Bupivacaine 5 mg (som hydroklorid)
- Hjelpestoffer: vannfri glukose, natriumhydroksid, vann til injeksjonsvæsker
Bupivacaine Angelini 10 mg / ml (1%) hyperbar injeksjonsvæske, oppløsning
1 ml hyperbar løsning inneholder:
- Aktiv ingrediens: Bupivacaine 10 mg (som hydroklorid)
- Hjelpestoffer: glukosemonohydrat, vann til injeksjonsvæsker.
LEGEMIDDELFORM OG INNHOLD
Bupivacaine Angelini 2,5 mg / ml (0,25%) injeksjonsvæske, oppløsning
Injeksjonsvæske, oppløsning: pakke med 1 eller 5 type I 5 ml nøytrale glassampuller; pakke med 1, 5 eller 10 type I nøytrale hetteglass med 10 ml.
Bupivacaine Angelini 5 mg / ml (0,5%) injeksjonsvæske, oppløsning
Injeksjonsvæske, oppløsning: pakke med 1 eller 5 type I 5 ml nøytrale glassampuller; pakke med 1, 5 eller 10 type I nøytrale hetteglass i glass på 10 ml.
Bupivacaine Angelini 5 mg / ml (0,5%) hyperbar injeksjonsvæske, oppløsning
Injeksjonsvæske, oppløsning: pakke med 10 type I nøytrale hetteglass med 4 ml.
Bupivacaine Angelini 10 mg / ml (1%) hyperbar injeksjonsvæske, oppløsning
Injeksjonsvæske, oppløsning: pakke med 10 type I 2 ml nøytrale glassampuller.
Kildepakningsvedlegg: AIFA (Italian Medicines Agency). Innhold publisert i januar 2016. Informasjonen som er tilstede er kanskje ikke oppdatert.
For å få tilgang til den mest oppdaterte versjonen, er det lurt å gå til nettstedet til AIFA (Italian Medicines Agency). Ansvarsfraskrivelse og nyttig informasjon.
01.0 LEGEMIDLETS NAVN
BUPIVACAINA ANGELINI
02.0 KVALITATIV OG KVANTITATIV SAMMENSETNING
BUPIVACAINE ANGELINI 2,5 mg / ml injeksjonsvæske, oppløsning: 1 ml inneholder 2,5 mg bupivakain (som hydroklorid).
BUPIVACAINE ANGELINI 5 mg / ml injeksjonsvæske, oppløsning: 1 ml inneholder 5 mg bupivakain (som hydroklorid).
BUPIVACAINE ANGELINI 5 mg / ml hyperbar injeksjonsvæske, oppløsning: 1 ml inneholder 5 mg bupivakain (som hydroklorid).
BUPIVACAINE ANGELINI 10 mg / ml hyperbar injeksjonsvæske, oppløsning: 1 ml inneholder 10 mg bupivakain (som hydroklorid).
For fullstendig liste over hjelpestoffer, se pkt.6.1.
03.0 LEGEMIDDELFORM
Injiserbar løsning
04.0 KLINISK INFORMASJON
04.1 Terapeutiske indikasjoner
Bupivacaina Angelini kan brukes i alle typer perifer anestesi:
- lokal tronkulær, lokoregional infiltrasjon
- sympatisk blokk
- retrograd intravenøs blokk og intra-arteriell blokk
- peridural, sakral
- subaraknoid spinal.
Bupivacaine Angelini er derfor indisert ved all generell kirurgi, ortopedi, oftalmologi, otolaryngologi, stomatologi, obstetrik og gynekologi, dermatologi, både brukt alene og assosiert med narkose.
04.2 Dosering og administrasjonsmåte
Bupivacaine brukes vanligvis i minimumsdoser, varierende i henhold til indikasjonene, fra 2-3 mg til 100-150 mg som angitt for veiledning i tabellen:
(a): posologi s "betyr for hvert interkostalrom.
(b): starter med 10 ml deretter 3-5-8 ml hver 4-6 time, avhengig av segmentene som skal bedøves og pasientens alder.
Advarsel: hetteglassene inneholder ikke konserveringsmidler, de må brukes for en enkelt administrering. Eventuelle beholdninger vil bli kastet.
Maksimal dosering for en voksen og for en enkelt administrasjon bør ikke overstige 150 mg, tilsvarende 30 ml 0,50% løsning og 60 ml 0,25% løsning; mer generelt er sikkerhetsdosen, både for voksne og for barn, som det anbefales å ikke overskride, 2 mg / kg for en enkelt administrasjon.
Ved langvarig smertestillende behandling brukes vanligvis doser fra 0,25 til 1 mg / kg kroppsvekt; administrasjonen kan gjentas 2-3 ganger på 24 timer.
N.B. Når forlengede blokker brukes for påfølgende bolusadministrasjon, må risikoen for å nå toksiske plasmakonsentrasjoner eller forårsake lokal nevronskade vurderes.
Dosen som skal administreres bør beregnes på grunnlag av erfaring fra legen og kunnskap om pasientens kliniske status.Det er nødvendig å bruke de laveste dosene som kan tillate tilstrekkelig anestesi. Individuelle variasjoner kan forekomme i forhold til oppstartstidene og varigheten. Hos barn med høy kroppsvekt er ofte en gradvis reduksjon av dosen nødvendig og bør baseres på den ideelle kroppsvekten. Referansetekster bør konsulteres både om aspekter som påvirker spesifikke blokkeringsteknikker og om pasientens individuelle behov. Graden av diffusjon av anestesi kan være vanskelig å forutsi, men påvirkes av volumet av administrert medisin, spesielt når det gjelder isobariske løsninger.
For å forhindre utilsiktet intravaskulær injeksjon, bør aspirasjon utføres før og under administrering av hoveddosen, som skal injiseres sakte eller i økende doser. Under prosedyren må du nøye overvåke pasientens vitale funksjoner og opprettholde verbal kontakt. I tilfelle epiduralbedøvelse er nødvendig, anbefales det å gå foran en testdose på 3-5 ml bupivakain med epinefrin. En "utilsiktet intravaskulær injeksjon kan gjenkjennes ved en midlertidig økning i hjertefrekvensen; en" utilsiktet intratekal injeksjon gjenkjennes av tegn på ryggmargsblokk. Ved første tegn på toksisitet, avslutt administrasjonen umiddelbart (se pkt. 4.8 "Akutt systemisk toksisitet" og "Behandling av akutt systemisk toksisitet").
Den spesifikke tyngdekraften til Bupivacaine ved 0,25% eller 0,50% er 1,006 ved 20 ° C og 0,997 ved 37 ° C; Bupivacaine ved 1% hyperbar løsning har en egenvekt på 1,045 ved 20 ° C og 1,035 ved 37 ° C.
En overdose av bedøvelsesmiddel bør unngås og aldri gis to maksimaldoser av sistnevnte uten et intervall på minst 24 timer.
Imidlertid er det nødvendig å bruke de laveste dosene og konsentrasjonene som kan tillate å oppnå ønsket effekt.
04.3 Kontraindikasjoner
Overfølsomhet overfor den aktive ingrediensen, overfor noen av hjelpestoffene eller overfor andre nært beslektede stoffer fra et kjemisk synspunkt; spesielt mot lokalbedøvelse av samme gruppe (amidtype).
Bruk av bupivakain bør unngås hos pasienter med kjent eller mistenkt graviditet (se pkt. 4.6).
Tilfeller av hjertestans er rapportert etter bruk av bupivakain for epiduralanestesi hos gravide; i de fleste tilfeller skjedde dette etter bruk av 0,75% løsning. Derfor bør bruk av 0,75% bupivakain unngås ved epiduralbedøvelse i obstetrik. Denne konsentrasjonen bør være forbeholdt de kirurgiske inngrepene der det kreves høy grad av muskelavslapping og langvarig effekt.
Produktet er også kontraindisert ved paracervikal blokk og regional intravenøs anestesi (Bier Block).
Generelle kontraindikasjoner bør vurderes ved intratekal anestesi:
- akutte aktive sykdommer i sentralnervesystemet, som meningitt, svulster,
poliomyelitt og intrakranielle blødninger
- spinal stenose og aktiv spinal sykdom (f.eks. spondylitt, tuberkulose, svulst) eller nylig traume (f.eks. brudd)
- septikemi
- skadelig anemi kombinert med subakutt degenerasjon av ryggmargen
- pyogen hudinfeksjon på injeksjonsstedet eller området rundt
- kardiogent eller hypovolemisk sjokk
- koagulasjonsforstyrrelser eller antikoagulerende behandlinger pågår.
04.4 Spesielle advarsler og passende forholdsregler for bruk
Den totale doseringen må være korrekt i forhold til de generelle forholdene, alder og relevante anamnestiske data fra pasienten.
Tilfeller av hjertestans eller død er rapportert etter bruk av bupivakain ved epidural anestesi eller perifer nerveblokk.I noen tilfeller var gjenopplivning vanskelig eller umulig til tross for tilsynelatende tilstrekkelig forberedelse og oppførsel av personalet. I de fleste tilfeller skjedde dette etter bruk 7,5 mg / ml løsning.
Intratekal anestesi bør bare utføres av lege eller under oppsyn av klinikere med nødvendig kompetanse og erfaring.
Bupivakain, som alle lokale bedøvelsesmidler, kan, når det brukes til lokalbedøvelsesprosedyrer som resulterer i høye blodkonsentrasjoner av legemidlet, forårsake akutte toksiske effekter på sentralnervesystemet og kardiovaskulærsystemet, spesielt ved tilfeldig intravaskulær administrering eller injeksjon i sterkt vaskularisert områder.Ventrikulær arytmi, ventrikkelflimmer, plutselig kardiovaskulær kollaps og død er rapportert etter forhøyede systemiske konsentrasjoner av bupivakain. Imidlertid forventes det ikke høye systemiske konsentrasjoner ved doser som vanligvis brukes for intratekal anestesi.
Regionale anestesiprosedyrer må alltid utføres i tilstrekkelig utstyrte områder og av kvalifisert personell. Det er nødvendig å ha umiddelbart tilgjengelig utstyr og medisiner som er nødvendige for overvåking og nødopplivning.
Hos pasienter som gjennomgår større blokkering eller får høye doser av legemidlet, må det settes inn et intravenøst kateter før administrering av lokalbedøvelsen. Behandling av bivirkninger, systemisk toksisitet eller andre komplikasjoner (se pkt. 4.8 og 4.9).
Blokkering av de store perifere nervene kan innebære administrering av et stort volum av lokalbedøvelse i sterkt vaskulariserte områder, ofte nær store kar der det er økt risiko for intravaskulær injeksjon og / eller rask systemisk absorpsjon, noe som kan føre til forhøyede plasmakonsentrasjoner.
Selv om regional anestesi ofte er den valgte bedøvelsesteknikken, krever noen pasienter spesiell oppmerksomhet for å redusere risikoen for farlige bivirkninger:
• eldre eller svekkede pasienter;
• pasienter med delvis eller fullstendig hjerteblokk som lokalbedøvelse kan redusere hjerteledningen;
• pasienter med avansert leversykdom eller alvorlig nedsatt nyrefunksjon;
• hypovolemiske pasienter kan utvikle alvorlig og plutselig hypotensjon under intratekalbedøvelse, uavhengig av lokalbedøvelse som brukes. Hypotensjon oppstår vanligvis etter intratekal blokk hos den voksne;
• Pasienter som behandles med klasse III antiarytmiske legemidler (f.eks. Amiodaron) bør overvåkes nøye, og EKG -overvåking bør vurderes, da hjerteeffekter kan være additive.
Noen lokalbedøvelsesteknikker kan være forbundet med alvorlige bivirkninger, uavhengig av lokalbedøvelse som brukes:
- Sentralnervøs blokk: det kan forårsake kardiovaskulær depresjon, spesielt i nærvær av hypovolemi. Epidural anestesi bør derfor brukes med forsiktighet hos pasienter med redusert kardiovaskulær funksjon;
- Retrobulbar injeksjoner: de kan i svært sjeldne tilfeller nå subaraknoidrom i hjernen og forårsake midlertidig blindhet, kardiovaskulær kollaps, apné, kramper, etc. Slike reaksjoner må diagnostiseres og behandles umiddelbart;
-Retro- og peribulbar injeksjoner av lokalbedøvelse: har lav risiko for vedvarende muskeldysfunksjon i øyet. Primære årsaker inkluderer traumer og / eller lokale toksiske effekter på muskler og / eller nerver. Alvorlighetsgraden av disse vevsreaksjonene er relatert til omfanget av traumet, konsentrasjonen av lokalbedøvelse og varigheten av vevseksponering for lokalbedøvelsen. Som med alle lokale bedøvelsesmidler er det derfor nødvendig å bruke de laveste dosene og konsentrasjonene. kan tillate å oppnå ønsket effekt. Vasokonstriktorer kan forverre vevsreaksjoner og bør bare brukes hvis det er angitt. Utilsiktede intra-arterielle injeksjoner i kranial og livmorhalsregionen kan forårsake umiddelbare hjernesymptomer selv ved lave doser.
Paracervikal blokk kan noen ganger forårsake føtal bradykardi / takykardi. Det er derfor nødvendig med nøye overvåking av fostrets hjertefrekvens.
En sjelden, men alvorlig bivirkning etter spinalbedøvelse er total eller høy spinalblokk og påfølgende kardiovaskulær og respirasjonsdepresjon. Kardiovaskulær depresjon er forårsaket av omfattende sympatisk blokk som resulterer i dyp hypotensjon og bradykardi eller til og med hjertestans. Åndedrettsdepresjon kan være forårsaket av blokkering av innervering av respirasjonsmuskulaturen, inkludert membranen. Risikoen for total eller høy ryggmargsblokk er større hos eldre pasienter. Dosen bør derfor reduseres hos disse pasientene.
Utbruddet av nevrologisk skade er en sjelden konsekvens av intratekal anestesi og kan føre til parestesi, anestesi, motorisk svakhet og lammelse. Noen ganger er slik skade permanent.
Forsiktighet tilrådes hos pasienter med nevrologiske lidelser som multippel sklerose, hemiplegi, paraplegi og nevromuskulære lidelser, selv om det antas at intratekal anestesi ikke påvirker disse lidelsene negativt. Før du starter behandling, bør det vurderes om fordelene er større enn mulig risiko for pasienten.
Epidural bedøvelse kan forårsake hypotensjon og bradykardi. Risikoen kan reduseres ved å fylle sirkulasjonen med oppløsninger av krystalloider eller kolloider. Hypotensjon bør behandles umiddelbart med administrering, eventuelt gjentatt, av et intravenøst sympatomimetikum. Hos barn bør doseringen være passende for alder og vekt.
Når bupivakain administreres intraartikulært, utvises forsiktighet hvis det er mistanke om større intraartikulære traumer eller når kirurgi har resultert i omfattende felles eksponering, da dette kan akselerere absorpsjonen og føre til plasmakonsentrasjoner.
Hvis det praktiseres infiltrasjoner av lokalbedøvelse i områder uten mulighet for sikker sirkulasjon (fingre, penisrot, etc.) er det et forsiktighetstiltak for å bruke bedøvelsen uten vasokonstriktor for å unngå iskemisk nekrose. Bruk Bupivacaine Angelini 0,50% injeksjonsvæske, oppløsning med adrenalin. Produktet bør brukes med absolutt forsiktighet hos personer som gjennomgår behandling med MAO -hemmere eller trisykliske antidepressiva. Før bruk må legen kontrollere tilstanden til sirkulasjonsforholdene til pasientene som skal behandles. Det anbefales å bruke en tilstrekkelig dosetest, muligens i kombinasjon med adrenalin, for å umiddelbart unngå utilsiktet intravenøs eller intratekal injeksjon. bedøvelsesoppløsning. den må injiseres med forsiktighet i små doser etter ca. 10 sekunder etter en forebyggende aspirasjon. Spesielt når svært vaskulariserte områder må infiltreres, er det lurt å la det gå ca. 2 minutter før du fortsetter med det lokale lokalområdet. blokkere.
Pasienten bør overvåkes nøye ved å avbryte administrasjonen umiddelbart ved første tegn på alarm (f.eks. Endringer i sensorikken).
Det er nødvendig å ha umiddelbar tilgjengelighet av utstyr, medisiner og personell egnet for akuttbehandling, siden det i sjeldne tilfeller, etter bruk av lokalbedøvelse, er rapportert om alvorlige reaksjoner, noen ganger med dødelig utgang, selv i fravær av individuelle overfølsomhet for anamnese.
04.5 Interaksjoner med andre legemidler og andre former for interaksjon
Bupivakain bør brukes med forsiktighet hos pasienter som behandles med andre lokalbedøvelsesmidler eller stoffer som er strukturelt relatert til lokalbedøvelsesmidler av amid-typen, f.eks. Visse antiarytmika som lidokain, mexiletin og tocainide, da de systemiske toksiske effektene er additive. Forsiktighet tilrådes hos pasienter behandlet med klasse III antiarytmika (f.eks. Amiodaron) til tross for fravær av spesifikke interaksjonsstudier av legemiddelklasse (se pkt. 4.4).
Produktet bør brukes med absolutt forsiktighet hos personer som gjennomgår behandling med MAO -hemmere eller trisykliske antidepressiva.
04.6 Graviditet og amming
Svangerskap
Ikke bruk stoffet under kjent eller mistenkt graviditet (se pkt. 4.3).
Foringstid
Som andre lokalbedøvelsesmidler kan bupivakain skilles ut i morsmelk, men i så små mengder at det vanligvis ikke er noen risiko for det nyfødte.
04.7 Påvirkning av evnen til å kjøre bil og bruke maskiner
Lokale bedøvelsesmidler, i tillegg til den direkte bedøvelseseffekten, kan ha en veldig mild effekt på mental funksjon og koordinering, selv i fravær av åpenbar sentralnervesystemtoksisitet, og kan midlertidig påvirke bevegelse og grad av årvåkenhet negativt.
04.8 Bivirkninger
Generell
Bivirkningsprofilen til Bupivacaine Angelini er sammenlignbar med andre langtidsvirkende lokalbedøvelsesmidler. Bivirkningsreaksjonene er vanskelige å skille fra de fysiologiske effektene som følge av nerveføringsblokk (for eksempel reduksjon i blodtrykk, bradykardi, midlertidig urinretensjon) og hendelser direkte forårsaket av injeksjonen (f.eks. traumer i nervefibrene, spinal hematom) eller indirekte (f.eks. epidural abscess e hjernehinnebetennelse) o hendelser forbundet med cerebrospinal tap (f.eks. post-dural punkteringshodepine). Utbruddet av nevrologisk skade er en sjelden, men velkjent konsekvens av regional anestesi og spesielt epidural og spinalbedøvelse.
Tabell over bivirkninger
Andre rapporterte bivirkninger inkluderer fenomener av sentralnervestimulering (spenning, desorientering, mydriasis, økt metabolisme og kroppstemperatur, trismus, svette, takypné, bronkodilatasjon, vasodilatasjon) og allergiske reaksjoner med lokale manifestasjoner (urticaria, kløe) eller systemisk (bronkospasme, laryngeal ødem).
Akutt systemisk toksisitet
Systemiske toksiske reaksjoner påvirker hovedsakelig sentralnervesystemet og det kardiovaskulære systemet. Disse reaksjonene er forårsaket av høye blodkonsentrasjoner av lokalbedøvelsen etter utilsiktet intravaskulær injeksjon, overdose eller usedvanlig rask absorpsjon fra sterkt vaskulariserte områder (se pkt. 4.4) Sentralnervesystemreaksjonene er sammenlignbare med andre lokalbedøvelsesmidler av amidtypen. mens hjertereaksjoner i større grad avhenger av stoffet både kvantitativt og kvalitativt.
Hyperbarisk Bupivacaine Angelini, under anbefalte bruksforhold, er usannsynlig å fremme blodnivåer som er høye nok til å forårsake systemisk toksisitet. Imidlertid, hvis andre lokale bedøvelsesmidler administreres samtidig, er de toksiske effektene additive og kan forårsake systemisk toksisitet.
Sentralnervesystemets toksisitet oppstår gradvis, med symptomer og tegn på økende alvorlighetsgrad. De første symptomene er vanligvis parestesi i omkretsområdet, nummenhet i tungen, svimmelhet, hyperakusis, tinnitus og synsforstyrrelser. Dysartri, muskelspasmer eller skjelving er mer alvorlige manifestasjoner og går foran utbruddet av generelle kramper. Disse tegnene må ikke forveksles med kjetterisk oppførsel. Bevisstløshet og anfall kan følge som kan vare fra noen sekunder til flere minutter. Etter krampene kan en pga. til økt muskelaktivitet, forstyrrelser i pusten og mulig mangel på luftveier, hypoksi og hyperkapni oppstår raskt. I alvorlige tilfeller kan apné forekomme. Acidose, hyperkalemi, hypokalsemi og hypoksi øker og forsterker de toksiske effektene av lokalbedøvelse.
Pasientens tilbakevending til initial klinisk tilstand skyldes omfordeling av lokalbedøvelsen fra sentralnervesystemet og påfølgende metabolisme og utskillelse.Gjenoppretting kan være rask hvis store mengder av legemidlet ikke har blitt administrert.
I alvorlige tilfeller kan det oppstå kardiovaskulære effekter, vanligvis med tegn på toksisitet i sentralnervesystemet. Hos pasienter som er sterkt bedøvet eller under generell anestesi, kan virkningene på det kardiovaskulære systemet oppstå uten prodromale effekter på sentralnervesystemet.Hun kan føre til høye systemiske konsentrasjoner av lokalbedøvelse, hypotensjon, bradykardi, arytmier og til og med hjertestans. generert. men i sjeldne tilfeller har det oppstått hjertestans uten prodromale effekter av sentralnervesystemet.
Hos barn kan tidlige tegn på lokalbedøvelse systemisk toksisitet være vanskelig å oppdage når blokken administreres under generell anestesi.
Behandling av akutt systemisk toksisitet
Administrering av lokalbedøvelsen bør avbrytes umiddelbart hvis tegn på akutt systemisk toksisitet eller total ryggmargsblokk oppstår. Symptomer på sentralnervesystemtoksisitet (anfall, depresjon i sentralnervesystemet) bør behandles umiddelbart med tilstrekkelig støtte for patency. Luftveier og pust og med administrering av antikonvulsiva midler, for eksempel diazepam i en dose på 10-20 mg intravenøst, men barbiturater som kan fremheve bulbar depresjon anbefales ikke.Sirkulasjonen kan opprettholdes ved administrering av kortisonmedisiner i passende intravenøse doser; fortynnede løsninger av alfa-beta-stimulanter med vasokonstriktiv virkning (mefentermin, metaraminol og andre) eller av atropinsulfat kan tilsettes.
Skulle det oppstå sirkulasjonsstans, bør hjerte- og lungeredning utføres umiddelbart. Det er viktig å sikre optimal oksygenering, støtte ventilasjon og sirkulasjon og behandle acidose.
Hvis det oppstår kardiovaskulær depresjon (hypotensjon, bradykardi), bør tilstrekkelig behandling med intravenøse væsker, vasopressorer og / eller inotropiske midler vurderes. Hos barn bør doseringen være passende for alder og vekt.
Hvis det oppstår hjertestans, kan det være nødvendig å forlenge gjenopplivningsmanøvrer for å oppnå et gunstig utfall.
04.9 Overdosering
Utilsiktet intravaskulær injeksjon av lokalbedøvelse kan forårsake umiddelbare systemiske toksiske reaksjoner (fra sekunder til minutter). Ved overdosering oppstår systemisk toksisitet senere (15-60 minutter etter injeksjon), og dette skyldes en senket økning i lokale blodkonsentrasjoner av lokale bedøvelsesmiddel (se pkt. 4.8 "Akutt systemisk toksisitet" og "Behandling av akutt systemisk toksisitet").
Hyperbarisk Bupivacaine Angelini, under anbefalte bruksforhold, er usannsynlig å fremme blodnivåer som er høye nok til å forårsake systemisk toksisitet. Imidlertid, hvis andre lokalbedøvelsesmidler administreres samtidig, er de toksiske effektene additive og kan forårsake systemisk toksisitet (se pkt. 4.8 "Akutt systemisk toksisitet" og "Behandling av akutt systemisk toksisitet").
Når de første tegnene på overdosering oppstår, må du stoppe administreringen av preparatet og plassere pasienten i en horisontal stilling, og sørge for at luftveiene er åpne. Hvis pustevansker oppstår, er assistert ventilasjon nødvendig (Ambu -posen kan også brukes i nødstilfeller). Bruk av bulbar analeptika anbefales ikke da de øker oksygenforbruket Utbruddet av krampaktige manifestasjoner kan kontrolleres med diazepam i venen (10-20 mg), men barbiturater som kan fremheve bulbar depresjon anbefales ikke.
For å støtte sirkulasjonen kan kortisonmedisiner brukes intravenøst; fortynnede løsninger av alfa-beta-stimulanter med vasokonstriktiv virkning (mefentermin, metaraminol og andre) eller av atropinsulfat kan tilsettes. Korreksjonen av enhver etablert sur tilstand kan korrigeres ved bruk av passende intravenøse natriumbikarbonatløsninger.
05.0 FARMAKOLOGISKE EGENSKAPER
05.1 Farmakodynamiske egenskaper
Farmakoterapeutisk gruppe: lokalbedøvelse av amidtypen (bupivakain).
ATC -kode: N01BB01.
Bupivakainhydroklorid eller (N-butyl-2-piperidinkarbon) -2-6-dimetylanilid er et langtidsvirkende lokalbedøvelsesmiddel av amid-typen som ligner på Mepivacaine. Dets bedøvende effekt er lengre enn den som oppnås med andre. Lokale bedøvelsesmidler kan være opprettholdt, i betraktning av dosene som brukes, opptil 20 timer.
Aktivitetsstart og varigheten av den lokalbedøvende effekten av bupivakain avhenger av dosen og administrasjonsstedet.
Som andre lokalbedøvelsesmidler blokkerer bupivakain reversibelt nerveledning og forhindrer natriumioner i å komme inn i nervefibercellemembranen. Natriumkanalen til nervefibermembranen regnes som reseptoren som lokalbedøvelsesmidler virker på.
Lokalbedøvelse kan ha lignende effekter på andre eksiterende membraner som hjernen og myokardiet. For store mengder stoffet på systemisk nivå kan forårsake symptomer og tegn på toksisitet som hovedsakelig påvirker sentralnervesystemet og det kardiovaskulære systemet.
Sentralnervesystemets toksisitet forekommer ved lavere plasmakonsentrasjoner og går vanligvis foran kardiovaskulære effekter (se pkt. 4.8 "Behandling av akutt systemisk toksisitet"). Direkte effekter av lokalbedøvelse på myokardiet inkluderer langsom ledning, negativ inotropisme frem til hjertestans.
Indirekte kardiovaskulære effekter (hypotensjon, bradykardi) kan oppstå etter epidural administrering og er relatert til forlengelsen av den samtidige sympatiske blokken.
Bupivacaine Angelini 5 mg / ml Hyperbaric og Bupivacaine Angelini 10 mg / ml Hyperbaric er hyperbariske løsninger (i forhold til cerebrospinalvæske), og deres første diffusjon i det intratekale rommet påvirkes av tyngdekraften. På grunn av den lave dosen som administreres, resulterer intratekal fordeling i relativt lave legemiddelkonsentrasjoner og varigheten av den lokale bedøvelseseffekten har en tendens til å være relativt kort.
05.2 Farmakokinetiske egenskaper
Bupivacaine har en pKa på 8,2 og en fordelingskoeffisient på 346 (n-oktanol / fosfatbuffer ved pH 7,4 ved 25 ° C). Den farmakologiske aktiviteten til metabolittene er lavere enn bupivakain.
Plasmakonsentrasjonen av bupivakain avhenger av dosen, administrasjonsveien og vaskulariteten til injeksjonsstedet.
Bupivacaine viser fullstendig og bifasisk absorpsjon fra epiduralrommet, med halveringstider på henholdsvis 7 minutter og 6 timer. Hyperbar bupivacain har også fullstendig og bifasisk absorpsjon fra det subaraknoidale rommet, med halveringstid for de to fasene i rekkefølge på 50 og 408 minutter. Langsom absorpsjon er den begrensende faktoren for eliminering av bupivakain; dette forklarer hvorfor den tilsynelatende halveringstiden etter epidural eller subaraknoid administrering er lengre enn den etter intravenøs administrering.
På grunn av den lave dosen som kreves for intratekal administrering, er plasmakonsentrasjonene av bupivakain etter intratekal blokkering lave sammenlignet med de som ble funnet etter andre regionale anestesiprosedyrer. Normalt er økningen i maksimale plasmakonsentrasjoner omtrent 0,4 mg / liter for hver 100 mg injisert. Dette betyr at etter en 20 mg administrering vil plasmanivåene være omtrent 0,1 mg / liter.
Bupivakain oppviser en total plasmaclearance på 0,58 liter / minutt, et steady state distribusjonsvolum på 73 liter, en terminal halveringstid på 2,7 timer og et mellomliggende leverekstraksjonsforhold på 0,38 etter intravenøs administrering. Det er hovedsakelig bundet til alfa-1-syre glykoprotein, med en plasmabinding på 96%.
Klaringen av bupivakain skjer via metabolske prosesser nesten utelukkende i leveren og er mer følsom for endringer i leverenzymers egenfunksjon enn for hepatisk perfusjon.
Under kontinuerlig epidural infusjon ble det påvist en økning i total plasmakonsentrasjon som kan korreleres med en postoperativ økning i alfa-1-syre glykoprotein Konsentrasjonen av den ubundne, farmakologisk aktive fraksjonen var lik før og etter operasjonen.
Bupivakain krysser morkaken raskt og det oppnås lett likevekt mellom de bundne og frie fraksjoner Graden av plasmaproteinbinding i fosteret ser ut til å være mindre enn den som er observert hos moren, noe som sannsynligvis resulterer i en lavere total plasmakonsentrasjon hos fosteret.
Bupivakain metaboliseres i stor grad i leveren hovedsakelig ved aromatisk hydroksylering til 4-hydroksy-bupivakain og ved N-dealkylering til PPX, begge formidlet av cytokrom P450 3A4. Omtrent 1% av bupivakain skilles ut som uendret legemiddel i urinen i løpet av 24 timer og omtrent 5% som PPX. Plasmakonsentrasjoner av PPX og 4-hydroksy-bupivakain under og etter kontinuerlig administrering av bupivakain er lave sammenlignet med moderforbindelsen.
05.3 Prekliniske sikkerhetsdata
LD50 beregnet i akutt toksisitetsstudier ga følgende verdier: hos mus i.v. 7,8 mg / kg og s.c. 82 mg / kg; i marsvinet e.p. 50 mg / kg. Kroniske behandlinger utført på rotte (10 mg / kg s.c. i 90 dager) viste ingen endringer sammenlignet med kontrollene, for eksempel at de kan tilskrives de toksiske effektene av preparatet.
06.0 LEGEMIDDELOPPLYSNINGER
06.1 Hjelpestoffer
Bupivacaine Angelini 2,5 mg / ml (0,25%) injeksjonsvæske, oppløsning og Bupivacaine Angelini 5 mg / ml (0,5%) injeksjonsvæske, oppløsning:
Natriumklorid, vann til injeksjonsvæsker.
Bupivacaine Angelini 5 mg / ml (0,5%) hyperbar injeksjonsvæske, oppløsning:
Vannfri glukose, natriumhydroksid, vann til injeksjonsvæsker.
Bupivacaine Angelini 10 mg / ml (1%) hyperbar injeksjonsvæske, oppløsning:
Glukosemonohydrat, vann til injeksjonsvæsker.
06.2 Uforlikelighet
Produktet viser ikke inkompatibilitet med andre forbindelser.
06.3 Gyldighetsperiode
Bupivacaina Angelini 2,5 mg / ml Og 5 mg / ml: 3 år.
Bupivacaina Angelini 10 mg / ml hyperbar injiserbar løsning: 3 år.
Bupivacaina Angelini 5 mg / ml hyperbar injiserbar løsning: 24 måneder.
06.4 Spesielle forholdsregler for lagring
Denne medisinen krever ingen spesielle oppbevaringsbetingelser
06.5 Emballasje og innhold i pakningen
Bupivacaine Angelini 2,5 mg / ml (0,25%) injeksjonsvæske, oppløsning
Injeksjonsvæske, oppløsning: pakke med 1 eller 5 type I 5 ml nøytrale glassampuller; pakke med 1, 5 eller 10 type I nøytrale hetteglass i glass på 10 ml.
Bupivacaine Angelini 5 mg / ml (0,5%) injeksjonsvæske, oppløsning
Injeksjonsvæske, oppløsning: pakke med 1 eller 5 type I 5 ml nøytrale glassampuller; pakke med 1, 5 eller 10 type I nøytrale hetteglass i glass på 10 ml.
Bupivacaine Angelini 5 mg / ml (0,5%) hyperbar injeksjonsvæske, oppløsning
Injeksjonsvæske, oppløsning: pakke med 10 type I nøytrale hetteglass med 4 ml.
Bupivacaine Angelini 10 mg / ml (1%) hyperbar injeksjonsvæske, oppløsning
Injeksjonsvæske, oppløsning: pakke med 10 type I 2 ml nøytrale glassampuller.
06.6 Bruksanvisning og håndtering
Ubrukte medisiner og avfall fra denne medisinen må kastes i henhold til lokale forskrifter
07.0 INNEHAVER AV MARKEDSFØRINGSTILLATELSE
Joint Chemical Companies Angelini Francesco - A.C.R.A.F. S.p.A.
Viale Amelia, 70 - 00181 ROME.
08.0 NUMMER FOR MARKEDSFØRINGSTILLATELSE
Bupivacaine Angelini 2,5 mg / ml injeksjonsvæske, oppløsning, 10 ampuller med 10 ml AIC n. 029232016
Bupivacaine Angelini 5 mg / ml injeksjonsvæske, oppløsning, 10 ampuller med 10 ml AIC n. 029232028
Bupivacaine Angelini 5 mg / ml hyperbar injeksjonsvæske, oppløsning, 10 ampuller à 4 ml AIC n. 029232129
Bupivacaine Angelini 10 mg / ml hyperbar injeksjonsvæske, oppløsning, 10 ampuller à 2 ml AIC n. 029232030
Bupivacaine Angelini 2,5 mg / ml injeksjonsvæske, oppløsning, 1 ampull med 5 ml AIC n. 029232042
Bupivacaine Angelini 2,5 mg / ml injeksjonsvæske, oppløsning, 5 ampuller med 5 ml AIC n. 029232055
Bupivacaine Angelini 2,5 mg / ml injeksjonsvæske, oppløsning, 1 ampull med 10 ml AIC n. 029232067
Bupivacaine Angelini 2,5 mg / ml injeksjonsvæske, oppløsning, 5 ampuller med 10 ml AIC n. 029232079
Bupivacaine Angelini 5 mg / ml injeksjonsvæske, oppløsning, 1 ampull med 5 ml AIC n. 029232081
Bupivacaine Angelini 5 mg / ml injeksjonsvæske, oppløsning, 5 ampuller med 5 ml AIC n. 029232093
Bupivacaine Angelini 5 mg / ml injeksjonsvæske, oppløsning, 1 ampull med 10 ml AIC n. 029232105
Bupivacaine Angelini 5 mg / ml injeksjonsvæske, oppløsning, 5 ampuller med 10 ml AIC n. 029232117
09.0 DATO FOR FØRSTE GODKJENNELSE ELLER FORNYELSE AV GODKJENNINGEN
4.8.1995/4.8.2010
10.0 DATO FOR REVISJON AV TEKSTEN
23.07.2009