Generellitet
Gastroskopi er en diagnostisk test som tillater visuell utforskning av øvre fordøyelseskanal (spiserør, mage og tolvfingertarm) for å utelukke eller markere mistenkte funksjonelle endringer eller sykdommer; av denne grunn snakker vi mer riktig om spiserør-gastroduodenoskopi (EGD) .

De siste årene har den tradisjonelle gastroskopiske teknikken blitt flankert av den såkalte "trans-nasale gastroskopien", der tilgangen til de øvre delene av fordøyelsessystemet er via et enda tynnere endoskop introdusert gjennom nesen.
Indikasjoner
Hvorfor er det gjort?
Gastroskopi utføres når det er mistanke om en patologi i spiserøret, magen eller tolvfingertarmen, for eksempel for å undersøke visse symptomer, for eksempel blødninger (hematemese = utslipp av blod fra munnen, melaena = utslipp av mørk og tarry avføring), anemisk bilder, smerter, retrosternal brenning, kvalme og problemer med å svelge (dysfagi).
Blant de viktigste og vanligste lesjonene som ble funnet under en gastroskopi, husker vi: esophagitt, Barretts esophagus, komplikasjoner relatert til levercirrhose og portalhypertensjon (esophageal varices), esophageal neoplasmer, gastritt, magesår, gastriske neoplasmer og duodenalsår.
Andre ganger utføres gastroskopi for å overvåke utviklingen av en allerede diagnostisert sykdom, den terapeutiske effekten eller for å utføre endoskopiske behandlinger; for eksempel kan legen strekke områder som er rammet av stenose (innsnevring i spiserøret), fjerne polypper (generelt godartede vekster) eller fremmedlegemer som inntas ved et uhell, stoppe blødninger, injisere medisiner eller plassere terapeutiske hjelpemidler, uten å glemme muligheten for å samle vevsprøver (biopsi) å søke etter infeksjoner (Helicobacter pylori), for verifisering av tarmens gode funksjon og for diagnose av unormalt utseende vev, som kan avsløre patologier som cøliaki og pre-tumor eller svulstlesjoner.
Forberedelse
Hvordan forbereder du deg til eksamen?
Fraværet av mat i de øvre delene av fordøyelsessystemet garanterer bedre visualisering og diagnostisk nøyaktighet. Av denne grunn er det tilrådelig å faste ved å unngå å innta mat eller drikke i minst 6-8 timer før undersøkelsen; det siste måltidet før gastroskopien må uansett være lett og lett fordøyelig (se i denne forbindelse artikkelen om fordøyelse av mat Hvis gastroskopien utføres om ettermiddagen, er en lett frokost tillatt, basert på te og rusks, eller brødpinner innen kl. 07.00. Det anbefales å ikke røyke før undersøkelsen.
Generelt er det ikke nødvendig å avbryte inntaket av medisiner som tas som vanlig terapi. Se i den forbindelse de medisinske indikasjonene, for eksempel at det for eksempel kan være nødvendig å korrigere eller muligens avbryte behandlinger med oralt antikoagulantia (kumadin, sintrom), trombocyttplaster (aspirinette, tiklopidin eller lignende) eller betennelsesdempende / smertestillende midler (aspirin og lignende). Før undersøkelsen bør det ikke tas antacida (for eksempel maalox) eller kull.
Andre forhold som kan kreve spesielle tiltak med tanke på en "spiserør-gastroduodenoskopi, er hjerteklaffsykdom, tilstedeværelse av pacemakere, immunsuppresjon og diabetes (med justering av inntaket av orale hypoglykemiske legemidler og insulin før" undersøkelsen).
På dagen for gastroskopi er det nødvendig å ta med helsedokumenter (henvisning, helsekort, etc.) og eventuell klinisk dokumentasjon (blodprøver, tidligere endoskopiske funn, radiologiske rapporter, etc.) til klinikken.
Umiddelbart før undersøkelsen blir pasienten informert om prosedyrene for å utføre gastroskopien og om risikoen ved denne undersøkelsen, og ber om samtykke til å utføre undersøkelsen. Under intervjuet vil pasienten sørge for å informere lege eller helsepersonell. Ev. pågående medisinske behandlinger, allergier og bivirkninger av legemidler, tidligere sykdommer og eventuelle endoskopiske undersøkelser han allerede har blitt utsatt for. Kvinnen i fertil alder må også advare om graviditet eller mistenkt graviditet.
Hvordan gjøres det?
For at undersøkelsen skal lykkes, bør pasienten forbli avslappet så mye som mulig. Vanligvis blir han invitert til å legge seg på venstre side etter å ha bedøvet munnhulen med en spray eller et godteri for å smelte i munnen; begge kan gi følelse av bitter smak, men de er viktige for nummenhet i halsen og demping av munnspeinsrefleksen.
Før undersøkelsen må eventuelle flyttbare tannproteser (proteser) fjernes, så vel som brillene, mens elektroder og et armbånd vil bli påført for å overvåke vitale parametere (blodtrykk, hjertefrekvens). Et beskyttende munnstykke vil også bli satt inn mellom tenner, for å beskytte dem og forhindre at endoskopet blir bitt.
I de fleste tilfeller blir pasienten utsatt for generell sedasjon ved intravenøs injeksjon av legemidler, for å gjøre gastroskopien mer behagelig og øke samarbeidet mellom pasienten. pasienten, som fortsatt kan reagere på taktile stimuli og samarbeide med verbale kommandoer. På grunn av effekten av stoffet glemmer pasienten ikke sjelden opplevelsen eller beholder i det minste bare et falmet minne.
Generell anestesi brukes svært sjelden. Hvis pasienten foretrekker det, kan spiserør-gastroduodenoskopi (EGD) også utføres uten sedasjon.
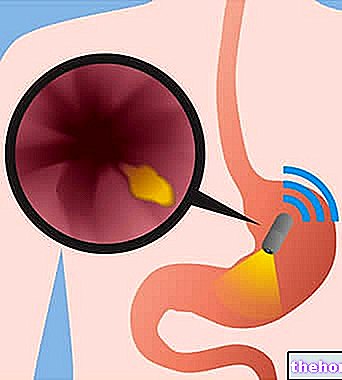
Undersøkelsen begynner med introduksjonen av gastroskopet i munnhulen, som deretter bringes til å stige med ekstrem forsiktighet langs spiserøret, opp til magen og tolvfingertarmen. På magesekken, gjennom instrumentet, vil luft bli introdusert for å strekk ut veggene og få et bedre utsyn over dem; inne har faktisk gastroskopet kanaler som lar deg passere, om nødvendig, spesielle mikroinstrumenter, vann eller luft.
Et veldig skarpt fargebilde vises på skjermen, med høy oppløsning på innsiden av magen, og muligheten til å lagre øyeblikksbilder og videoer.
Og "Smertefullt?
I seg selv er gastroskopi generelt ikke smertefullt og forhindrer ikke puste på noen måte; Selv utførelsen av noen biopsier er ikke smertefull, siden slimhinnen ikke har noen nerver som oppfatter smerte, men spesielt i fravær av sedasjon forårsaker undersøkelsen fortsatt noe ubehag, spesielt under luftinnblåsing i magen. nedstigningen av gastroskopet i seg selv kan forårsake en viss spenning, med en følelse av trykk på magen, som til tider kan være ubehagelig.Den mest ubehagelige delen av gastroskopien faller imidlertid sammen når gastroskopet må "sendes ned" når det passerer gjennom kabelen oralt i spiserøret, siden frivillig svelging - som letter manøvrering mens det minimerer ubehag - er vanligvis forbundet med utseendet til en oppstøtingsstimulering.
Undersøkelsen varer i ca 15-20 minutter og kan forlenges hvis det er nødvendig med spesielle inngrep for uventede resultater.Det beroligende effekten kan om nødvendig motvirkes av et annet legemiddel.
På slutten av gastroskopien er det mulig i noen timer å føle en følelse av bukhevelse som vil forsvinne spontant. Andre, vanligvis milde, klager kan også klages over, for eksempel en hes stemme.
Etter gastroskopi
På slutten av gastroskopien vil legen informere pasienten om resultatet av undersøkelsen og gi presise indikasjoner på tiltakene som skal tas.
Bruk av beroligende legemidler under gastroskopi krever den mest absolutte avståelse fra å kjøre bil og bruke maskiner i løpet av 24 timer etter undersøkelsen. Av samme grunn vil pasienten i denne perioden ikke måtte signere dokumenter med juridisk verdi eller delta i andre aktiviteter som krever en viktig tilstand av oppmerksomhet og full klarhet.
Etter omtrent en time fra gastroskopien, så snart følsomheten til tungen og ganen, samt svelgefleksen er gjenopprettet, vil pasienten kunne spise normalt; et lett måltid, uten alkohol, og hvile for resten anbefales en biopsi, pasienten bør unngå å ta varm mat, da dette vil øke risikoen for blødning.
Hvis det oppstår magesmerter, svimmelhet, kvalme i timene etter gastroskopien, eller du merker eliminering av svart og myk avføring, er det viktig å kontakte legen din eller nærmeste sykehus umiddelbart.
For det som er sagt, hvis pasienten har blitt utsatt for sedasjon, gjentar vi umuligheten av å komme hjem ved å kjøre bilen personlig, selv om det ikke er nummenhet og døsighet.
Risiko og komplikasjoner
Er gastroskopi farlig?
Gastroskopi er en trygg og mye testet test. Bare sjelden kan det oppstå komplikasjoner, hvorav den vanligste er perforering i magen, som i gjennomsnitt oppstår en gang i tusen tilfeller. Risikoen for komplikasjoner er åpenbart større ved operativ gastroskopi (for eksempel med biopsier), spesielt på grunn av risikoen for blødninger eller sår (perforeringer), ytterligere begunstiget av spesielle anatomiske tilstander (esophageal stenose, Zenkers divertikulum, neoplasmer). Enhver blødning kan generelt kontrolleres endoskopisk, og bare i svært sjeldne tilfeller kan det kreve kirurgi eller blodtransfusjon.
Tilstedeværelse av eksisterende hjerte- eller lungesykdom kan også øke risikoen for komplikasjoner. Risikoen for lungebetennelse sekundært ved inntak av aspirert materiale i luftveiene og hjertearytmier er begrenset, men ikke ubetydelig. Andre komplikasjoner kan være relatert til typen sedasjon. Flere detaljer om komplikasjonene kan be om fra endoskopisten.
For å beskytte pasienten mot risiko for overføring av infeksjoner, er alt tilbehør som brukes under gastroskopi engangsbruk eller utsatt for sterilisering, med særlig oppmerksomhet på miljøhygiene.