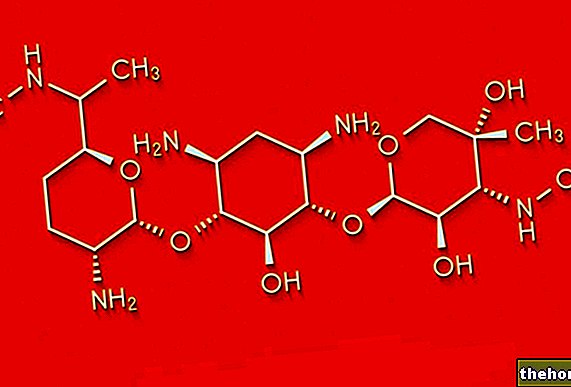
Aktive ingredienser: Takrolimus (Takrolimus monohydrat)
Protopic 0,03% salve
Protopic pakningsinnsatser er tilgjengelige for pakningsstørrelser:- Protopic 0,03% salve
- Protopic 0,1% salve
Indikasjoner Hvorfor brukes Protopic? Hva er den til?
Virkestoffet i Protopic, takrolimus monohydrat, er et immunmodulerende middel.
Protopic 0,03% salve er indisert for behandling av moderat til alvorlig atopisk dermatitt (eksem) hos voksne som ikke reagerer tilstrekkelig eller som er intolerante mot konvensjonelle behandlinger som aktuelle kortikosteroider og hos barn (2 år og eldre) som de ikke reagerte på tilstrekkelig til konvensjonelle behandlinger som aktuelle kortikosteroider.
Hvis moderat til alvorlig atopisk dermatitt har forsvunnet eller nesten forsvunnet etter behandling av eksacerbasjoner i opptil 6 uker, og hvis det forekommer hyppige eksacerbasjoner (4 eller flere per år), kan de forebygges eller forlenges. De oppstår ikke ved bruk av Protopic 0,03% salve to ganger i uken.
Ved atopisk dermatitt er det en overreaksjon av hudens immunsystem som forårsaker betennelse i huden (kløe, rødhet, tørrhet). Protopic modifiserer unormal immunrespons og lindrer hudbetennelse og kløe.
Kontraindikasjoner Når Protopic ikke skal brukes
Ikke bruk Protopic
- Hvis du er allergisk (overfølsom) overfor takrolimus eller noen av de andre ingrediensene i Protopic eller mot makrolidantibiotika (dvs. azitromycin, klaritromycin, erytromycin).
Forholdsregler for bruk Hva du trenger å vite før du tar Protopic
Fortell legen din
- hvis du har leversvikt.
- hvis du har hudproblemer (neoplasi) eller hvis du har et svekket (immunkompromittert) immunsystem, uansett årsak.
- hvis du har en medfødt hudsykdom som Nethertons syndrom, lamellær iktyose (utbredt hudskall forårsaket av fortykkelse av det ytre hudlaget) eller hvis du lider av generalisert erytroderma (rødhet fra betennelse og avskalling av hele huden).
- hvis du opplever kutan Graft Versus Host Disease (en hudimmunreaksjon som er en vanlig komplikasjon hos pasienter med benmargstransplantasjon).
- hvis du har hovne lymfeknuter i starten av behandlingen.Hvis lymfeknuter hovner opp under behandling med Protopic, kontakt lege.
- hvis du har infiserte lesjoner. Påfør ikke salven på infiserte lesjoner.
- Fortell legen din dersom du merker endringer i hudens utseende.
- Sikkerheten ved bruk av Protopic over en lengre periode er ikke kjent. Et svært lite antall mennesker som har brukt Protopic salve har hatt maligniteter (f.eks. Hud eller lymfomer). Det er imidlertid ikke vist en sammenheng med Protopic salvebehandling. .
- Unngå å utsette huden din for lange perioder for sollys eller kunstig lys, for eksempel solarium. Hvis du tilbringer tid utendørs etter påføring av Protopic, bruk en solkrem og bruk behagelige klær som beskytter huden din mot solen. Rådfør deg også med lege for andre passende metoder for solbeskyttelse. Hvis du har blitt foreskrevet helioterapi, må du fortelle legen din at du bruker Protopic og at det ikke anbefales å bruke Protopic og solterapi samtidig.
- Hvis legen din foreskriver Protopic for deg to ganger i uken for å unngå atopisk dermatitt begynner på nytt, bør tilstanden din revurderes av legen din minst hver 12. måned, selv om sykdommen er under kontroll. Hos barn bør vedlikeholdsbehandling stoppes etter 12 måneder for å sjekke om det fortsatt er behov for fortsatt behandling.
Barn
- Protopic salve er ikke godkjent for bruk under barn under 2 år. Den bør derfor ikke brukes i denne aldersgruppen. Rådfør deg med lege.
- Effekten av Protopic behandling på utviklingen av immunsystemet til barn, spesielt unge mennesker, er ikke fastslått.
Interaksjoner Hvilke medisiner eller matvarer kan endre effekten av Protopic
Fortell legen din eller apoteket dersom du bruker eller nylig har brukt andre legemidler, inkludert reseptfrie legemidler.
Du kan bruke fuktighetsgivende kremer og lotioner under Protopic -behandling, men de kan bare påføres det behandlede området to timer før eller to timer etter Protopic -påføring.
Effekten av samtidig bruk av Protopic med andre preparater som skal påføres huden eller ved inntak av orale kortikosteroider (f.eks. Kortison) eller medisiner som påvirker immunsystemet, er ikke undersøkt.
Protopic med alkoholholdige drikker
Når du bruker Protopic, kan alkoholholdige drikker forårsake rødme i ansiktet eller huden og varmefølelse
Advarsler Det er viktig å vite at:
Graviditet og amming
Ikke bruk Protopic hvis du er gravid eller ammer.
Rådfør deg med lege eller apotek før du tar medisiner
Dose, metode og administrasjonstidspunkt Hvordan bruke Protopic: Dosering
Bruk alltid Protopic akkurat som legen din har fortalt deg. Rådfør deg med lege eller apotek hvis du er i tvil.
- Påfør et tynt lag Protopic på de berørte hudområdene.
- Protopic kan påføres det meste av kroppsoverflaten, inkludert ansikt, nakke og områder som er utsatt for fleksjon av albuer og knær.
- Unngå å bruke salven i nesen, munnen eller øynene. Hvis salven ved et uhell påføres disse områdene, må området ryddes helt opp og / eller skylles med vann.
- Ikke dekk det berørte hudområdet med bandasjer eller bandasjer.
- Vask hendene etter påføring av Protopic, med mindre hendene også er innenfor området som skal behandles.
- Før du bruker Protopic etter et bad eller dusj, må du sørge for at huden din er helt tørr.
Bruk hos barn (2 år og eldre)
Påfør Protopic 0,03% salve to ganger daglig i tre uker, en gang om morgenen og en gang om kvelden. Deretter skal salven brukes en gang daglig på hvert berørt hudområde til eksemet har grodd.
Voksne (16 år og eldre)
To styrker av Protopic er tilgjengelige (Protopic 0,03% og Protopic 0,1% salve) for voksne pasienter (16 år og eldre). Legen din vil bestemme hvilken dosering som er best for deg.
Vanligvis begynner behandlingen med Protopic 0,1% to ganger om dagen, en gang om morgenen og en gang om kvelden, til eksemet har forsvunnet. Basert på responsen fra eksemet, vil legen avgjøre om hyppigheten av søknader skal reduseres eller om den lavere styrken (Protopic 0,03%) kan brukes.
Behandle berørte hudområder til eksemet er helet. Generelt ser du bedring innen en uke. Rådfør deg med legen din om andre typer behandling hvis du ikke ser noen synlig forbedring etter to uker.
Legen din kan forskrive deg til å bruke Protopic salve to ganger i uken etter at atopisk dermatitt har forsvunnet eller nesten forsvunnet (Protopic 0,03% for barn og Protopic 0,1% for voksne). Protopic salve bør påføres en gang om dagen, to ganger i uken (for eksempel , Mandag og torsdag) på de områdene i kroppen din som normalt påvirkes av atopisk dermatitt, bør 2-3 dager gå mellom applikasjoner uten Protopic-behandling.
Hvis symptomene dukker opp igjen, gå tilbake til bruk av Protopic to ganger om dagen som beskrevet ovenfor og avtal en avtale med legen din for å sjekke behandlingen din.
Overdosering Hva du skal gjøre hvis du har tatt for mye Protopic
Hvis du ved et uhell svelger salven
Rådfør deg med lege eller apotek så snart som mulig hvis du ved et uhell svelger salven. Ikke prøv å fremkalle brekninger.
Hvis du har glemt å bruke Protopic
Hvis du har glemt å smøre salven til den planlagte tiden, må du bruke den så snart du husker det, og deretter fortsette som foreskrevet. Spør legen din eller apoteket hvis du har spørsmål om bruken av Protopic.
Bivirkninger Hva er bivirkningene av Protopic
Som alle legemidler kan Protopic forårsake bivirkninger, men ikke alle får det.
Svært vanlige (kan forekomme hos flere enn 1 av 10 personer):
- Følelse av svie og kløe
Disse symptomene er vanligvis milde til moderate og forsvinner vanligvis innen en uke etter behandling med Protopic.
Vanlige (kan forekomme hos opptil 1 av 10 personer):
- Rødhet
- Følelse av varme
- Smerte
- Økt hudfølsomhet (spesielt i varme og kulde)
- Hud prikking
- Utslett Lokal hudinfeksjon uavhengig av spesifikke årsaker, inkludert men ikke begrenset til: betente eller infiserte hårsekker, forkjølelsessår, generaliserte herpes simplex -infeksjoner)
- Skylling i ansiktet eller hudirritasjon etter inntak av alkoholholdige drikker er også vanlige reaksjoner
Mindre vanlige (kan forekomme hos færre enn 1 av 100 personer):
- Kviser
Smitte på applikasjonsstedet er rapportert hos barn og voksne etter behandling to ganger i uken. Impetigo, en overfladisk bakteriell hudinfeksjon som vanligvis forårsaker blemmer eller sår på huden, er rapportert hos barn.
Rosacea (rødme i ansiktet), pseudo-rosacea dermatitt og ødem på applikasjonsstedet er rapportert i løpet av markedsføringsfasen.
Siden det var tilgjengelig på markedet, har et svært lite antall mennesker som har brukt Protopic salve hatt maligniteter (f.eks. Lymfomer, inkludert hudlymfomer eller andre hudkreftformer). Imidlertid er det ikke påvist eller utelukket en sammenheng med Protopic salvebehandling basert på dataene som er tilgjengelige hittil.
Rapportering av bivirkninger
Rådfør deg med lege eller apotek dersom du får bivirkninger, inkludert mulige bivirkninger som ikke er nevnt i dette pakningsvedlegget. Du kan også rapportere bivirkninger direkte via det nasjonale rapporteringssystemet som er oppført i vedlegg V. Ved å rapportere bivirkninger kan du hjelpe til med å gi mer informasjon om sikkerheten til dette legemidlet.
Utløp og oppbevaring
Hold Protopic utilgjengelig for barn.
Ikke bruk Protopic etter utløpsdatoen som er angitt på røret og esken etter Utløpsdatoen refererer til siste dag i måneden.
Oppbevares ved høyst 25 ° C.
Legemidler bør ikke kastes i avløpsvann eller husholdningsavfall. Spør apoteket om hvordan du skal kaste medisiner du ikke bruker lenger. Dette vil bidra til å beskytte miljøet.
Hva Protopic inneholder
- Den aktive ingrediensen er takrolimus monohydrat. Ett gram Protopic 0,03% salve inneholder 0,3 mg takrolimus (som takrolimus monohydrat).
- Andre innholdsstoffer er hvit vaselin, flytende parafin, propylenkarbonat, hvit bivoks og fast parafin.
Hvordan Protopic ser ut og innholdet i pakningen
Protopic er en hvit, lett gulaktig salve. Den er tilgjengelig i rør på 10, 30 eller 60 gram salve. Det er ikke sikkert at alle pakningsstørrelser blir markedsført. Protopic er tilgjengelig i to styrker (Protopic 0,03% og Protopic 0,1% salve).
Kildepakningsvedlegg: AIFA (Italian Medicines Agency). Innhold publisert i januar 2016. Informasjonen som er tilstede er kanskje ikke oppdatert.
For å få tilgang til den mest oppdaterte versjonen, er det lurt å gå til nettstedet til AIFA (Italian Medicines Agency). Ansvarsfraskrivelse og nyttig informasjon.
01.0 LEGEMIDLETS NAVN
PROTOPISK 0,03% OLJE
02.0 KVALITATIV OG KVANTITATIV SAMMENSETNING
1 g Protopic 0,03% salve inneholder 0,3 mg takrolimus som takrolimus monohydrat (0,03%).
For fullstendig liste over hjelpestoffer, se pkt.6.1.
03.0 LEGEMIDDELFORM
Salve.
Hvit til svakt gul salve.
04.0 KLINISK INFORMASJON
04.1 Terapeutiske indikasjoner
Protopic 0,03% salve er indisert hos voksne, ungdom og barn fra 2 år.
Behandling av eksacerbasjoner
Voksne og ungdom (16 år og eldre)
Behandling av moderat til alvorlig atopisk dermatitt hos voksne som ikke reagerer tilstrekkelig eller som ikke tåler konvensjonelle behandlinger som aktuelle kortikosteroider.
Pediatrisk populasjon (2 år og eldre)
Behandling av moderat til alvorlig atopisk dermatitt hos barn som ikke har svart på konvensjonelle behandlinger som aktuelle kortikosteroider.
Vedlikeholdsbehandling
Behandling av moderat til alvorlig atopisk dermatitt for forebygging av eksacerbasjoner og for forlengelse av eksacerbasjonsfrie intervaller hos pasienter med svært hyppige eksacerbasjoner (4 eller flere ganger i året) som har opplevd en første respons på behandling som varer maksimalt 6 uker med takrolimus salve to ganger daglig (lesjoner forsvant, nesten forsvant eller var tilstede i mild form).
04.2 Dosering og administrasjonsmåte
Protopisk behandling bør startes av leger med erfaring i diagnostisering og behandling av atopisk dermatitt.
Protopic er tilgjengelig i to styrker, Protopic 0,03% og Protopic 0,1% salve.
Dosering
Behandling av eksacerbasjoner
Protopic kan brukes til korttidsbehandling og intermitterende langtidsbehandling. Langsiktig behandling trenger ikke å være kontinuerlig.
Protopisk behandling bør begynne ved første tegn og symptomer. Hvert berørt hudområde bør behandles med Protopic til lesjonene har forsvunnet, nesten er forsvunnet eller bare er tilstede. Deretter anses pasienter som kvalifisert for vedlikeholdsbehandling (se nedenfor). Ved de første tegnene på gjenoppretting (forverring) av symptomene på sykdommen, bør behandlingen gjenopprettes.
Bruk hos voksne og ungdom (16 år og eldre)
Behandlingen bør starte med Protopic 0,1% to ganger daglig og skal fortsette til lesjonen er borte. Hvis symptomene gjentar seg, bør behandlingen med Protopic 0,1% startes på nytt to ganger daglig. Hvis kliniske forhold tillater det, bør det gjøres et forsøk på å redusere hyppigheten av påføringer eller å bruke den lavere styrke, Protopic 0,03% salve.
Forbedring er vanligvis sett innen en uke etter behandlingsstart. Hvis det ikke er tegn til forbedring etter to ukers behandling, bør andre behandlingsalternativer vurderes.
Eldre befolkning
Ingen spesifikke studier har blitt utført på den eldre befolkningen. Den kliniske erfaringen som var tilgjengelig for denne gruppen pasienter indikerte imidlertid ikke behov for doseendring.
Pediatrisk populasjon
Barn (2 år og eldre) bør bruke den laveste konsentrasjonen: Protopic 0,03% salve.
Behandlingen bør starte to ganger om dagen i opptil tre uker.
Deretter bør hyppigheten av påføring reduseres til en gang daglig til lesjonen forsvinner (se pkt. 4.4).
Protopic salve skal ikke brukes til barn under 2 år før ytterligere data blir tilgjengelige.
Vedlikeholdsbehandling
Pasienter som reagerer i opptil 6 ukers behandling med takrolimus salve to ganger daglig (lesjoner forsvant, nesten forsvant eller er tilstede i mild form) er kvalifisert for vedlikeholdsbehandling.
Voksne og ungdom (16 år og eldre)
Voksne pasienter bør bruke Protopic 0,1% salve.
Protopic salve bør påføres en gang om dagen to ganger i uken (for eksempel mandag og torsdag) på områdene som vanligvis påvirkes av atopisk dermatitt for å forhindre oppblussing.
Mellom applikasjonene bør det være 2-3 dager med avsluttet Protopic-behandling.
Etter 12 måneders behandling bør legen revurdere pasientens tilstand for å avgjøre om vedlikeholdsbehandling skal fortsette uten data om sikkerhet ved vedlikeholdsbehandling utover 12 måneder.
Hvis tegn på forverring oppstår igjen, bør behandlingen gjenopptas to ganger daglig (se forrige avsnitt om behandling av eksacerbasjoner).
Eldre befolkning
Det er ikke utført spesifikke studier på den eldre befolkningen (se forrige avsnitt om behandling av eksacerbasjoner).
Pediatrisk populasjon
Barn (2 år og eldre) bør bruke den laveste konsentrasjonen: Protopic 0,03% salve.
Protopic salve bør påføres en gang om dagen to ganger i uken (for eksempel mandag og torsdag) på områdene som vanligvis påvirkes av atopisk dermatitt for å forhindre progresjon til bluss. Mellom applikasjonene bør det være 2-3 dager med avsluttet Protopic-behandling.
Vurdering av barnets tilstand etter 12 måneders behandling bør omfatte seponering av behandlingen for å fastslå behovet for å fortsette denne behandlingen og for å vurdere sykdomsforløpet.
Protopic salve skal ikke brukes til barn under 2 år før ytterligere data blir tilgjengelige.
Administrasjonsmåte
Et tynt lag med Protopic salve skal påføres berørte eller vanligvis berørte områder av huden.
Protopic salve kan påføres alle deler av kroppen, inkludert ansikt, nakke og fleksjonsområder, med unntak av slimhinner. Protopic salve bør ikke påføres med okklusiv bandasjer da det ikke er utført studier på denne administrasjonsmåten (se pkt. 4.4).
04.3 Kontraindikasjoner
Overfølsomhet overfor virkestoffet, overfor makrolider generelt eller overfor noen av hjelpestoffene listet opp i pkt.6.1.
04.4 Spesielle advarsler og passende forholdsregler for bruk
Under bruk av Protopic salve bør overdreven eksponering av huden for sollys reduseres, og bruk av ultrafiolett (UV) lys fra solarium og UVB- eller UVA -terapi i kombinasjon med psoralener (PUVA) bør unngås. (Se pkt. 5.3) legen bør informere pasienten om en passende solbeskyttelsesmetode, for eksempel å minimere soleksponeringstiden, bruke et produkt med solkrem og dekke huden med passende klær. Protopic salve bør ikke påføres lesjoner som anses som potensielt ondartede eller pre-maligne.
Utviklingen i det behandlede området av andre endringer enn eksisterende eksem bør vurderes av legen.
Bruk av takrolimus salve anbefales ikke hos pasienter med hudbarrierefekter som Netherton syndrom, lamellær iktyose, generalisert erytroderma eller transplantat versus host sykdom. Disse hudforholdene kan øke den systemiske absorpsjonen av takrolimus. Oral administrering av takrolimus for behandling av disse hudtilstandene anbefales heller ikke. Det har vært rapporter om økte blodnivåer av takrolimus i nærvær av de ovennevnte forholdene etter markedsføring. ...
Forsiktighet bør utvises hvis Protopic brukes på pasienter med omfattende hudinvolvering over lang tid, spesielt hos barn (se pkt.4.2). Pasienter, spesielt barn, bør evalueres kontinuerlig under behandling med Protopic for å vurdere responsen på behandlingen og om det er nødvendig å fortsette behandlingen.
Hos barn bør denne revurderingen etter 12 måneder omfatte seponering av Protopic behandling (se pkt.4.2).
Potensialet for lokal immunsuppresjon (som resulterer i hudinfeksjoner eller kreft) er ikke kjent på lang sikt (dvs. over flere år) (se pkt.5.1).
Protopic inneholder virkestoffet takrolimus, en kalsineurinhemmer. Hos transplanterte pasienter har langvarig systemisk eksponering for intens immunsuppresjon etter systemisk administrering av kalsineurinhemmere vært assosiert med en økt risiko for å utvikle lymfomer og hudmaligniteter. Tilfeller av malignitet, inkludert kutane neoplasmer (f.eks. Kutane T-cellelymfomer) og andre typer lymfomer, og hudkarsinomer er rapportert hos pasienter som bruker takrolimus salve (se pkt.4.8). Protopic skal ikke brukes til pasienter med medfødt eller ervervet immunsvikt eller til pasienter som gjennomgår behandlinger som forårsaker immunsuppresjon.
Pasienter behandlet med Protopic med atopisk dermatitt viste ingen signifikante systemiske konsentrasjoner av takrolimus.
Lymfadenopatier rapportert i kliniske studier var uvanlige (0,8%). De fleste av disse tilfellene var relatert til infeksjoner (hud, luftveier, tenner) og ble løst med "passende antibiotikabehandling. Transplantasjonspasienter behandlet med immunsuppressiv terapi (f.eks. Systemisk takrolimus) har økt risiko for å utvikle lymfomer; derfor får pasienter som får Protopic som utvikler lymfadenopati bør overvåkes for å sikre at lymfadenopatiene løser seg. Lymfadenopati til stede på tidspunktet for behandlingens start bør evalueres og overvåkes. "etiologi. I mangel av en klar etiologi av lymfadenopati eller i nærvær av akutt infeksjonsmononukleose, bør seponering av Protopic vurderes.
Effekten av Protopic salvebehandling på immunutviklingen til barn under 2 år er ikke fastslått (se pkt. 4.1).
Protopic salve har ikke blitt evaluert for sikkerhet og effekt ved behandling av infisert atopisk dermatitt. Før du starter behandlingen med Protopic salve, må de infiserte områdene behandles. Pasienter med atopisk dermatitt er disponert for overfladiske hudinfeksjoner. Behandling med Protopic kan være forbundet med økt risiko for follikulitt og herpesvirale infeksjoner (herpes simplex dermatitt [eczema herpeticus], herpes simplex [forkjølelsessår], Kaposis varicelliforme utslett) (se pkt. 4.8). I nærvær av disse infeksjonene bør balansen mellom risiko og nytte forbundet med bruk av Protopic veies.
Bløtgjørende midler kan ikke påføres det samme området innen 2 timer før eller etter påføring av Protopic salve Samtidig bruk av andre aktuelle preparater er ikke undersøkt. Det er ingen erfaring med samtidig bruk av systemiske steroider eller immunsuppressive midler.
Kontakt med øyne og slimhinner bør unngås. Hvis det ved et uhell påføres disse områdene, bør området rengjøres forsiktig og / eller skylles med vann.
Bruk av Protopic salve hos pasienter med okklusiv bandasjer er ikke undersøkt Bruk av okklusive dressinger anbefales ikke.
Som med alle aktuelle legemidler, bør pasientene vaske hendene etter påføring, med mindre hendene også er i området som skal behandles.
Takrolimus metaboliseres i stor grad i leveren, og selv om blodkonsentrasjonen etter lokal behandling er lav, bør salven brukes med forsiktighet hos pasienter med nedsatt leverfunksjon (se pkt. 5.2).
04.5 Interaksjoner med andre legemidler og andre former for interaksjon
Det er ikke utført aktuelle aktuelle interaksjonsstudier med takrolimus salve.
Takrolimus metaboliseres ikke i menneskelig hud; dette indikerer at det ikke er potensielle perkutane interaksjoner, som kan påvirke metabolismen av takrolimus selv.
Takrolimus metaboliseres, når det er systemisk, av cytokrom P450 3A4 i leveren (CYP3A4). Systemisk eksponering etter lokal applikasjon av takrolimus salve er lav (erytromycin, itrakonazol, ketokonazol og diltiazem) hos pasienter med utbredt sykdom og / eller erytrodermal sykdom bør gjøres med forsiktighet.
Pediatrisk populasjon
Det ble utført en interaksjonsstudie med proteinkonjugatvaksinen mot undergruppe C i Neisseria meningitidishos barn i alderen 2 til 11 år. Det var ingen effekt på den umiddelbare responsen på vaksinen, på generering av immunhukommelse eller på cellemediert og humoristisk immunitet (se pkt.5.1).
04.6 Graviditet og amming
Fruktbarhet
Det er ingen tilgjengelige data om fruktbarhet.
Svangerskap
Det er ingen tilstrekkelige data fra bruk av takrolimus salve hos gravide Dyrestudier har vist reproduksjonstoksisitet etter systemisk administrering (se pkt. 5.3) Den potensielle risikoen for mennesker er ukjent.
Protopic salve skal ikke brukes under graviditet med mindre det er absolutt nødvendig.
Foringstid
Menneskelige data indikerer at takrolimus etter systemisk administrering utskilles i morsmelk Selv om kliniske data har vist at systemisk eksponering på grunn av påføring av takrolimus salve er minimal, anbefales ikke amming. Behandlingsperiode med Protopic salve.
04.7 Påvirkning av evnen til å kjøre bil og bruke maskiner
Protopic salve har ingen eller ubetydelig påvirkning på evnen til å kjøre bil eller bruke maskiner.
04.8 Bivirkninger
Under kliniske studier opplevde omtrent 50% av pasientene noen form for hudirritasjon i applikasjonsområdet som en bivirkning. Brennende og kløende følelser er svært vanlige, vanligvis milde til moderate i alvorlighetsgrad og med en tendens til å forsvinne innen en uke etter behandlingens oppstart. En annen vanlig negativ hudirritasjonsreaksjon er erytem. De har også blitt observert ofte. , følelse av varme, smerter, parestesi og utslett Vanlig er alkoholintoleranse (ansikts rødme eller hudirritasjon etter inntak av alkoholholdige drikker).
Risikoen for follikulitt, akne og herpesvirale infeksjoner kan øke.
Bivirkninger som mistenkes å være relatert til behandling er listet opp nedenfor og delt etter organ- og systemklassifisering. Frekvenser er definert som svært vanlige (≥1 / 10), vanlige (≥1 / 100,
* Bivirkninger ble rapportert under overvåking etter markedsføring.
Etter markedsføring
Tilfeller av malignitet, inkludert kutane former (f.eks. Kutane T-cellelymfomer) og andre typer lymfomer og hudkarsinomer, er rapportert hos pasienter som bruker takrolimus salve (se pkt. 4.4).
Vedlikeholdsbehandling
I en studie av vedlikeholdsbehandling (to ganger i uken) hos voksne og barn med moderat og alvorlig atopisk dermatitt, ble følgende bivirkninger forekommet oftere enn i kontrollgruppen: impetigo på applikasjonsstedet (7, 7% hos barn) og søknad stedinfeksjoner (6,4% hos barn og 6,3% hos voksne).
Pediatrisk populasjon
Hyppigheten, typen og alvorlighetsgraden av bivirkninger hos barn er lik de som er rapportert for voksne.
Rapportering av mistenkte bivirkninger
Rapportering av mistenkte bivirkninger som oppstår etter godkjenning av legemidlet er viktig ettersom det muliggjør kontinuerlig overvåking av nytte / risiko -balansen for legemidlet Helsepersonell bes rapportere alle mistenkte bivirkninger via det nasjonale rapporteringssystemet. I "Vedlegg V .
04.9 Overdosering
Overdosering i lokal applikasjon er usannsynlig.
Ved svelging kan det være nødvendig med generelle støttende tiltak, inkludert overvåking av vitale tegn og observasjon av klinisk status.På grunn av salvebærerens natur anbefales ikke induksjon av oppkast og mageskylling.
05.0 FARMAKOLOGISKE EGENSKAPER
05.1 Farmakodynamiske egenskaper
Farmakoterapeutisk gruppe: andre dermatologer. ATC -kode: D11AH01.
Virkningsmekanisme og farmakodynamisk effekt
Virkningsmekanismen til takrolimus ved atopisk dermatitt er ikke fullt ut forstått. Mens følgende virkningsmekanismer er observert, er deres kliniske betydning ved atopisk dermatitt ikke kjent.
Gjennom bindingen til et spesifikt cytoplasmatisk immunofyllin (FKBP12) hemmer takrolimus de kalsiumavhengige signalveiene i T-lymfocytter, og forhindrer dermed transkripsjon og syntese av IL-2, IL-3, IL-4, IL-5 og andre cytokiner slik som GM-CSF, TNF-α og IFN-γ.
In vitro, i Langerhans -celler isolert fra sunn hud, reduserer takrolimus stimulerende aktivitet mot T -celler.Takrolimus har vist seg å hemme frigjøring av inflammatoriske mediatorer fra kutane mastceller, basofiler og eosinofiler.
Hos dyr undertrykte takrolimus salve inflammatoriske reaksjoner i eksperimentelle og spontane dermatittmodeller, som ligner på menneskelig atopisk dermatitt. Takrolimus salve reduserte ikke hudtykkelsen og forårsaket ikke hudatrofi hos dyr.
Hos pasienter med atopisk dermatitt er forbedring av hudlesjoner under behandling med takrolimus salve forbundet med redusert uttrykk for Fc -reseptorer på Langerhans -celler og en reduksjon i deres hyperstimulerende aktivitet mot T -celler. Tacrolimus salve har ingen effekt. På syntesen av kollagen hos mannen.
Klinisk effekt og sikkerhet
Protopic har blitt evaluert for effekt og sikkerhet hos mer enn 18 500 pasienter behandlet med takrolimus salve i fase I til III kliniske studier. Data fra de seks viktigste kliniske studiene presenteres nedenfor.
I en randomisert, dobbeltblind, 6-måneders studie ble takrolimus salve 0,1% påført to ganger daglig til voksne med moderat til alvorlig atopisk dermatitt og sammenlignet med en aktuell kortikosteroidbasert behandling (0,1% hydrokortisonbutyrat på bagasjerommet og lemmer, 1% hydrokortisonacetat på ansikt og hals). Det primære endepunktet var graden av respons etter tre måneder, definert som prosentandelen pasienter som hadde en forbedring på minst 60% i mEASI (modifisert alvorlighetsindeks og område for eksem) ved måned 3 fra baseline. Responsgraden i 0,1%takrolimus -gruppen (71,6%) var signifikant større enn i den aktuelle kortikosteroidgruppen (50,8%; p
Tabell 1 Effekt etter 3 måneder
§ behandling med aktuelt kortikosteroid = 0,1% hydrokortisonbutyrat på bagasjerommet og ekstremiteter, 1% hydrokortisonacetat i ansikt og hals
§ § høyere verdier = større forbedring
Forekomsten og arten av de fleste bivirkningene var lik i de to behandlingsgruppene: Brenning av huden, herpes simplex, alkoholintoleranse (ansikts rødme eller hudirritasjon etter å ha drukket alkohol), prikkende følelse, hyperestesi, kviser og soppdermatitt forekom hyppigere i takrolimus -gruppen. Det var ingen klinisk relevante endringer i laboratorieverdier eller vitale tegn i noen behandlingsgruppe i løpet av studien.
I den andre studien ble barn i alderen 2-15 år med moderat til alvorlig atopisk dermatitt behandlet to ganger daglig i tre uker med 0,03% takrolimus salve, 0,1% takrolimus salve eller hydrokortisonacetat salve. 1%. Det primære endepunktet i hele studien var gjennomsnittlig AUC (område under kurven) som en prosentandel av mEASI -poengsummen fra baseline. Resultatene av denne multisenter, dobbeltblindede, randomiserte studien viste at takrolimus salve 0,03% og 0,1%, er betydelig mer effektiv (p
Tabell 2 Effekt i tredje uke
§ lavere verdier = større forbedring
Forekomsten av lokal hudforbrenning var høyere i takrolimusgruppene enn i hydrokortisongruppen. Pruritus reduserte over tid i takrolimusgruppene, men ikke i hydrokortisongruppen. Verdier i laboratorium eller vitale tegn i hver behandlingsgruppe i løpet av studien .
Målet med den tredje multisenter, dobbeltblindede, randomiserte studien var evaluering av effekt og sikkerhet for takrolimus salve 0,03% påført en eller to ganger daglig sammenlignet med to ganger daglig påføring av hydrokortisonacetat salve 1% hos barn med moderat til alvorlig atopisk dermatitt Behandlingsvarigheten var mer enn tre uker.
Tabell 3 Effekt i tredje uke
§ høyere verdier = større forbedring
Det primære endepunktet ble definert som den prosentvise nedgangen i mEASI fra baseline til slutten av behandlingen. Statistisk signifikant forbedring ble observert med takrolimus salve 0,03% en eller to ganger daglig sammenlignet med hydrokortisonacetatsalve to ganger daglig (p
I den fjerde, åpne, langsiktige sikkerhetsstudien mottok omtrent 800 pasienter (alder ≥ 2 år) takrolimus salve 0,1% i opptil fire år, enten periodisk eller kontinuerlig, med 300 pasienter som mottok behandling i minst tre år og 79 pasienter som mottok behandling i minimum 42 måneder. Basert på endringen fra baseline i EASI -score og påvirket kroppsområde, viste pasienter, uavhengig av alder, bedring i atopisk dermatitt ved alle påfølgende tidspunkter. Videre var det ingen tegn på tap av effekt gjennom hele den kliniske studien.
Den totale forekomsten av bivirkninger hadde en tendens til å synke etter hvert som studien utviklet seg for alle pasienter uavhengig av alder. De tre vanligste bivirkningene som ble rapportert var influensalignende symptomer (forkjølelse, forkjølelse, influensa, infeksjoner i øvre luftveier osv.), Kløe og svie i huden. I denne langtidsstudien ble det ikke observert bivirkninger som ikke er rapportert i kortsiktige studier og / eller observert i tidligere studier.
Effekt og sikkerhet av takrolimus salve ved vedlikeholdsbehandling av mild til alvorlig atopisk dermatitt ble evaluert hos 524 pasienter i to fase III multisenter kliniske studier med lignende design hos henholdsvis voksne pasienter (≥16 år) og voksne pasienter. -15 år).
I begge studiene gjennomgikk pasienter med pågående sykdom en Open -Label Period (OLP) hvor berørte lesjoner ble behandlet med takrolimus salve to i opptil 6 uker. Ganger om dagen til forbedringen nådde en forhåndsbestemt poengsum (Investigators Global Assessment - IGA ≤ 2, dvs. lesjoner forsvant, nesten forsvant eller var tilstede i en mild form) .Da begynte pasientene en periode med dobbeltblind kontrollperiode (DCP) sykdomskontroll i 12 måneder. Pasientene ble randomisert til å motta takrolimus salve (0,1% for voksne, 0,03% for barn) eller kjøretøy en gang om dagen to ganger i uken, på mandager og torsdager.
Ved forekomst av en sykdomsbluss ble pasientene behandlet åpen med takrolimus salve to ganger daglig i opptil 6 uker til IGA -poengsummen gikk tilbake til ≤2.
Hovedmålet i begge studiene var å evaluere antall sykdomsforverringer som krever "betydelig terapeutisk intervensjon" i DCP-perioden, definert som en forverring med en IGA på 3-5 (dvs. moderat, alvorlig og svært alvorlig sykdomsgrad). Alvorlig) i løpet av den første dagen av forverringen, som krever mer enn 7 dagers behandling. Begge studiene viste signifikant fordel med to ganger ukentlig behandling med takrolimus salve i forhold til viktige primære og sekundære endepunkter over en 12 måneders periode. i en populasjon av pasienter med mild til alvorlig atopisk dermatitt. I en populasjonsdelanalyse av pasienter med moderat til alvorlig atopisk dermatitt forble disse forskjellene statistisk signifikante (tabell 4). Ingen hendelser ble observert i disse studiene. bivirkninger ikke tidligere rapportert.
Tabell 4 Effekt (moderat til alvorlig subpopulasjon)
DE: Forverring av sykdom
P.
En 7-måneders, dobbeltblind, randomisert studie ble utført i parallelle grupper av pediatriske pasienter (2-11 år) med moderat til alvorlig atopisk dermatitt. I den ene armen ble pasientene behandlet med Protopic 0,03% salve (n = 121) to ganger daglig i 3 uker og deretter en gang daglig til lesjonene forsvant. I kontrollarmen ble pasientene behandlet med 1% hydrokortisonacetat (HA) salve for hode og nakke og 0,1% hydrokortisonbutyratsalve for bagasjerommet og lemmer (n = 111) to ganger daglig i 2 uker og deretter med HA to ganger daglig i alt berørte områder. I løpet av denne perioden mottok alle pasienter og kontrollpersoner (n = 44) en primær immunisering og en booster med en proteinkonjugert vaksine mot undergruppe C i Neisseria meningitidis.
Studiens primære endepunkt var responsprosent på vaksinasjon, definert som prosentandelen av pasientene med et serum bakteriedrepende antistoff (SBA) -titer ≥8 ved besøket i uke 5. "Responsfrekvensanalyse i uke 5 viste" ekvivalens mellom behandling grupper (hydrokortison 98,3%, takrolimus salve 95,4%; 7-11 år: 100%i begge armer) Resultatene i kontrollgruppen var like.
Den primære responsen på vaksinasjon ble ikke påvirket.
05.2 Farmakokinetiske egenskaper
Kliniske data har vist at takrolimuskonsentrasjoner i systemisk sirkulasjon etter lokal administrering er minimale og, når de er målbare, forbigående.
Absorpsjon
Data fra friske frivillige indikerer at det er liten eller ingen systemisk eksponering for takrolimus etter enkelt eller gjentatt lokal applikasjon av takrolimus salve.
De fleste pasienter (voksne og barn) som ble behandlet for atopisk dermatitt med en eller flere applikasjoner av takrolimus salve (0,03 - 0,1%) og spedbarn fra 5 måneders alder behandlet med takrolimus salve (0, 03%) hadde behandlet kroppsoverflate blodkonsentrasjoner, den systemiske eksponeringen (dvs. AUC) for takrolimus fra Protopic er omtrent 30 ganger lavere enn den som ble observert med en oral immunosuppressiv dose hos lever- eller nyretransplanterte pasienter Den laveste blodkonsentrasjonen av takrolimus som den systemiske effekten kan observeres med er ukjent.
Det var ingen tegn på systemisk opphopning av takrolimus hos pasienter (voksne og barn) som ble behandlet i lange perioder (opptil ett år) med takrolimus salve.
Fordeling
På grunn av den lave systemiske eksponeringen av takrolimus salve, anses ikke høy binding av takrolimus (> 98,8%) til plasmaproteiner som klinisk relevant.
Etter aktuelle applikasjoner av takrolimus salve, frigjøres takrolimus selektivt til huden med minimal diffusjon inn i systemisk sirkulasjon.
Metabolisme
Det er ikke påvist metabolisme av takrolimus av menneskelig hud. Systemisk tilgjengelig takrolimus metaboliseres hovedsakelig i leveren av CYP3A4.
Eliminering
Ved intravenøs administrering ble takrolimus funnet å være et medikament for langsom eliminering.
Gjennomsnittlig kroppsklarering er omtrent 2,25 l / t. Eliminasjonen av systemisk tilgjengelig takrolimus i leveren kan reduseres hos personer med alvorlig nedsatt leverfunksjon, eller hos personer som behandles samtidig med legemidler som er sterke hemmere av CYP3A4.
Etter gjentatte lokale applikasjoner av salven, ble gjennomsnittlig halveringstid for takrolimus estimert til å være 75 timer hos voksne og 65 timer hos barn.
Pediatrisk populasjon
Farmakokinetikken til takrolimus etter lokal bruk er lik den som er rapportert hos voksne, med minimal systemisk eksponering og ingen tegn på akkumulering (se ovenfor).
05.3 Prekliniske sikkerhetsdata
Giftighet etter gjentatte behandlinger og lokal toleranse
Gjentatt lokal applikasjon av takrolimus salve eller dets bæremiddel på rotter, kaniner og minigriser ble funnet å være assosiert med milde hudforandringer som erytem, ødem og papler.
Hos rotter førte langvarig lokal behandling med takrolimus til en tilstand av systemisk toksisitet, som innebar endringer i nyrene, bukspyttkjertelen, øynene og nervesystemet. Endringene skyldes den høye eksponeringen av gnagere som følge av den høye transdermale absorpsjonen av takrolimus. Den eneste systemiske variasjonen som ble observert hos dverggriser for høye konsentrasjoner av salve (3%) var en litt lavere vektøkning hos hunner.
Kaniner ble vist å være spesielt følsomme for intravenøs administrering av takrolimus, ettersom de viste reversible kardiotoksiske effekter.
Mutagenisitet
Testene in vitro og in vivo indikerte ikke et genotoksisk potensial for takrolimus.
Kreftfremkallende
Systemiske karsinogenitetsstudier hos mus (18 måneder) og rotter (24 måneder) avslørte ikke eksistensen av karsinogene potensialer for takrolimus.
I den dermale kreftfremkallende studien, som varte i 24 måneder, utført på mus med påføring av 0,1% salve, forekom ingen hudtumorer.I samme studie ble det observert en økt forekomst av lymfom, assosiert med høy systemisk eksponering.
Som en del av en fotokarsinogenitetsstudie ble hårløse albino -mus behandlet kronisk med takrolimus salve og UV -stråling. "Økning i antall svulster. Det er ikke klart om effekten av takrolimus skyldes en systemisk immunsuppresjon eller en lokal effekt. En risiko for mennesker kan ikke utelukkes helt, da potensialet for lokal immunsuppresjon ved langvarig bruk av takrolimus salve er ukjent.
Reproduksjonstoksisitet
Embryo / fostertoksisitet ble observert hos rotter og kaniner, men bare ved doser som ga betydelig toksisitet hos mor. Redusert sædfunksjon ble påvist hos hannrotter ved høye subkutane doser takrolimus.
06.0 LEGEMIDDELOPPLYSNINGER
06.1 Hjelpestoffer
Hvit vaselin; flytende parafin; propylenkarbonat; hvit bivoks; fast parafin.
06.2 Uforlikelighet
Ikke relevant.
06.3 Gyldighetsperiode
3 år.
06.4 Spesielle forholdsregler for lagring
Må ikke oppbevares over 25 ° C.
06.5 Emballasje og innhold i pakningen
Laminerte rør med innvendig fôr av polyetylen med lav tetthet, lukket med hvitt skruehett av polypropylen.
Pakninger på 10 g, 30 g og 60 g. Det er ikke sikkert at alle pakningsstørrelser blir markedsført.
06.6 Bruksanvisning og håndtering
Ingen spesielle instruksjoner.
Ubrukte medisiner og avfall fra denne medisinen må kastes i henhold til lokale forskrifter.
07.0 INNEHAVER AV MARKEDSFØRINGSTILLATELSE
Astellas Pharma Europe B.V. - Sylviusweg 62, 2333 BE Leiden - Nederland
08.0 NUMMER FOR MARKEDSFØRINGSTILLATELSE
EU/1/2/201/001 Protopic 0,03% - AIC: 035575012
EU/1/02/201/002 Protopic 0,03% - AIC: 035575024
EU/1/02/201/005 Protopic 0,03% - AIC: 035575051
09.0 DATO FOR FØRSTE GODKJENNELSE ELLER FORNYELSE AV GODKJENNINGEN
Dato for første godkjenning: 28/02/2002
Fornyelsesdato: 20.11.2006