Aktive ingredienser: Temozolomide
Temodal 5 mg harde kapsler
Temodal 20 mg harde kapsler
Temodal 100 mg harde kapsler
Temodal 140 mg harde kapsler
Temodal 180 mg harde kapsler
Temodal 250 mg harde kapsler
Hvorfor brukes Temodal? Hva er den til?
Temodal inneholder et legemiddel som kalles temozolomid. Dette legemidlet er et kreftmiddel.
Temodal brukes til behandling av spesifikke former for hjernesvulst:
- hos voksne med første diagnostiserte glioblastoma multiforme. Temodal brukes først i kombinasjon med strålebehandling (samtidig behandlingsfase) og deretter alene (monoterapibehandlingsfase).
- hos barn 3 år og eldre og hos voksne pasienter med ondartet gliom, for eksempel glioblastoma multiforme eller anaplastisk astrocytom. Temodal brukes i disse kreftformene som tilbakefall eller utvikler seg etter standardterapi.
Kontraindikasjoner Når Temodal ikke skal brukes
Ikke ta Temodal
- dersom du er allergisk mot temozolomid eller noen av de andre innholdsstoffene i dette legemidlet (listet opp i avsnitt 6).
- hvis du tidligere har hatt en allergisk reaksjon på dacarbazine (et legemiddel mot kreft, noen ganger kalt DTIC). Tegn på en allergisk reaksjon inkluderer kløe, kortpustethet eller piping, hevelse i ansikt, lepper, tunge eller svelg.
- hvis antallet visse typer blodceller er sterkt redusert (myelosuppresjon), for eksempel antall hvite blodlegemer og blodplater. Disse blodcellene er viktige for å bekjempe infeksjoner og for riktig blodpropp. Legen din vil ta blodprøver for å sikre at det er nok celler til å starte behandlingen.
Forholdsregler for bruk Hva du trenger å vite før du bruker Temodal
Rådfør deg med lege, apotek eller sykepleier før du bruker Temodal,
- som det må observeres nøye for utvikling av en alvorlig form for brystinfeksjon kalt Pneumocystis jirovecii pneumonia (PCP). Hvis du er en førstegangsdiagnostisert pasient (glioblastoma multiforme) kan du få Temodal i 42 dager i kombinasjon med strålebehandling. I dette tilfellet vil legen din også foreskrive medisiner for å forhindre denne typen lungebetennelse (PCP).
- hvis du noen gang har hatt eller kan ha hepatitt B. Dette skyldes at Temodal kan føre til at hepatitt B blir reaktivert, noe som i noen tilfeller kan være dødelig. Før behandlingen starter, vil pasientene bli nøye sjekket av legen for å sjekke om det er tegn på denne infeksjonen.
- hvis du har et lavt antall røde blodlegemer (anemi), hvite blodlegemer og blodplater eller blodproppsproblemer før du starter behandlingen, eller hvis du utvikler dem under behandlingen. Legen din kan beslutte å redusere dosen, stoppe, stoppe eller endre Du kan også trenge andre behandlinger. I noen tilfeller må du kanskje slutte å ta Temodal. Blodprøver vil bli testet ofte under behandlingen for å se etter bivirkninger av Temodal på blodcellene dine.
- siden du kan ha lav risiko for å utvikle andre blodcelleforstyrrelser, inkludert leukemi.
- hvis du har kvalme (magesmerter) og / eller oppkast som er svært vanlige bivirkninger av Temodal (se avsnitt 4), kan legen din foreskrive et legemiddel (et anti-emetikum) for å forhindre oppkast. Hvis du kaster opp ofte før eller under behandlingen, spør legen din om den beste tiden å ta Temodal til oppkastet er under kontroll. Hvis du kaster opp etter å ha tatt en dose, ikke ta den andre på samme dag.
- kontakt lege umiddelbart hvis du får feber eller symptomer på en infeksjon.
- hvis du er over 70, kan du være mer utsatt for infeksjoner, blåmerker eller blødninger.
- hvis du har lever- eller nyreproblemer, kan det være nødvendig å justere dosen Temodal.
Barn og ungdom
Ikke gi denne medisinen til barn under 3 år, da den ikke er undersøkt. Det er begrenset informasjon hos pasienter over 3 år som har tatt Temodal.
Interaksjoner Hvilke medisiner eller matvarer kan endre effekten av Temodal
Fortell legen din eller apoteket dersom du bruker, nylig har brukt eller planlegger å bruke andre legemidler.
Advarsler Det er viktig å vite at:
Graviditet, amming og fruktbarhet
Rådfør deg med lege eller apotek før du bruker dette legemidlet hvis du er gravid, tror at du kan være gravid eller planlegger å bli gravid. Dette er fordi det ikke skal behandles med Temodal under graviditet, med mindre legen din tydelig har angitt det.
Effektive prevensjonstiltak bør tas av både mannlige og kvinnelige pasienter som tar Temodal (se også "Mannlig fruktbarhet" nedenfor).
Du må slutte å amme hvis du blir behandlet med Temodal.
Mannlig fruktbarhet
Temodal kan forårsake permanent infertilitet. Mannlige pasienter bør bruke effektive prevensjonsmetoder og ikke prøve å få barn i 6 måneder etter at behandlingen er avsluttet. Det anbefales å spørre om oppbevaring av sæd før behandling starter.
Kjøring og bruk av maskiner
Temodal kan få deg til å føle deg trøtt eller trøtt. I dette tilfellet må du ikke kjøre bil eller bruke verktøy eller maskiner eller sykler før du ser effekten denne medisinen har på deg (se avsnitt 4).
Temodal inneholder laktose
Temodal inneholder laktose (en sukkertype). Hvis legen din har fortalt deg at du ikke tåler noen sukkerarter, må du kontakte legen din før du tar denne medisinen.
Dosering og bruksmåte Hvordan bruke Temodal: Dosering
Ta alltid dette legemidlet nøyaktig slik legen din eller apoteket har fortalt deg. Rådfør deg med lege eller apotek hvis du er i tvil.
Dosering og behandlingstid
Legen din vil bestemme dosen din av Temodal. Det avhenger av størrelsen din (høyde og vekt) og, hvis du har en tilbakevendende svulst, av tidligere cellegiftbehandling.
Andre medisiner (anti-kvalme) kan foreskrives for å tas før og / eller etter å ha tatt Temodal for å forhindre eller kontrollere kvalme og oppkast.
Pasienter med glioblastoma multiforme ble først diagnostisert:
Hvis du er en pasient som har blitt diagnostisert med kreft for første gang, vil behandlingen foregå i to stadier:
- Temodal er i utgangspunktet assosiert med strålebehandling (samtidig fase)
- Deretter gis Temodal alene (monoterapifase).
Under samtidig fase vil legen starte Temodal med en dose på 75 mg / m2 (vanlig dose). Du vil ta denne dosen hver dag i 42 dager (opptil maksimalt 49 dager) i kombinasjon med strålebehandling. Dosen din Temodal kan bli forsinket eller stoppet basert på antall blodceller og hvordan du håndterer medisinen under den påfølgende fasen.
Når strålebehandlingen er fullført, stopper du behandlingen i 4 uker. Dette vil gi kroppen en sjanse til å komme seg.
Deretter starter hun monoterapi.
I løpet av monoterapifasen vil dosen og måten du tar Temodal være annerledes. Legen din vil finne ut riktig dose. Det kan være opptil 6 behandlingsperioder (sykluser). Hver varer 28 dager. Du vil ta den nye dosen Temodal alene en gang om dagen de første 5 dagene ("terapidagene") i hver syklus. Den første dosen vil være 150 mg / m 2. Da vil 23 dager uten Temodal følge. Dermed er de 28 dagene av behandlingssyklusen nådd.
Etter dag 28 begynner neste syklus. Du vil igjen ta Temodal en gang om dagen i 5 dager etterfulgt av 23 dager uten Temodal. Dosen Temodal kan justeres, forsinkes eller stoppes basert på blodtellingen din og hvordan du takler medisinen under hver behandlingssyklus.
Pasienter med svulster som har kommet tilbake eller har blitt verre (ondartede gliomer, for eksempel glioblastoma multiforme eller anaplastisk astrocytom) behandlet med Temodal alene:
Et behandlingskurs med Temodal varer 28 dager. Du vil ta Temodal alene en gang om dagen de første 5 dagene. Denne daglige dosen avhenger av tidligere cellegiftbehandlinger.
Hvis du ikke tidligere har blitt behandlet med cellegift, vil din første dose Temodal være 200 mg / m2 en gang daglig de første 5 dagene. Hvis du tidligere har blitt behandlet med cellegift, vil din første dose Temodal være 150 mg / m 2 en gang daglig de første 5 dagene.
De neste 23 dagene vil du ikke lenger motta Temodal. Dette vil fullføre syklusen på 28 dager.
Etter dag 28 begynner neste syklus. Du vil igjen ta Temodal en gang om dagen i fem dager, etterfulgt av 23 dager uten Temodal.
Før hver ny syklus får du blodprøver for å se om dosen Temodal må endres. Basert på resultatene av blodprøvene, kan legen din endre dosen din for neste syklus.
Hvordan du bruker Temodal
Ta den foreskrevne dosen Temodal en gang daglig, helst på samme tid hver dag.
Ta kapslene på tom mage; for eksempel minst en time før frokost.
Svelg kapselen (e) hel med et glass vann. Ikke åpne, knus eller tygge kapslene. Hvis kapselen er skadet, unngå kontakt med pulveret med hud, øyne eller nese. Noe pulver skal komme i kontakt med din øyne eller nese, skyll det berørte området med vann.
Avhengig av den foreskrevne dosen, kan det være nødvendig å ta mer enn én kapsel samtidig, muligens med forskjellige styrker (innhold av virkestoff i mg). Fargen på kapselskallet er forskjellig for hver styrke (se tabellen nedenfor).
Du må sørge for at du forstår og husker følgende:
- hvor mange kapsler du må ta for din daglige dosering. Be legen din eller apoteket om å skrive det ned (inkludert fargen).
- hva er dagene med behandling.
Gjennomgå dosen med legen din hver gang du må starte en ny syklus, da den kan være annerledes enn den forrige syklusen.
Ta alltid Temodal nøyaktig slik legen din har fortalt deg. Rådfør deg med lege eller apotek hvis du er i tvil. Feil ved bruk av dette legemidlet kan forårsake alvorlig helseskade.
Dersom du har glemt å ta Temodal
Ta den glemte dosen så snart som mulig samme dag. Kontakt en lege hvis en hel dag har gått. Ikke ta en dobbel dose for å gjøre opp for en glemt dose, med mindre legen din forteller deg det.
Spør lege, apotek eller sykepleier hvis du har ytterligere spørsmål om bruken av dette legemidlet.
Overdosering Hva du skal gjøre hvis du har tatt for mye Temodal
Hvis du ved et uhell tar flere kapsler enn foreskrevet, må du kontakte lege, apotek eller sykepleier umiddelbart.
Bivirkninger Hva er bivirkningene av Temodal
Som alle andre legemidler kan dette legemidlet forårsake bivirkninger, men ikke alle får det.
Kontakt legen din umiddelbart hvis du opplever:
- en alvorlig allergisk (overfølsomhetsreaksjon) (elveblest, piping eller andre pustevansker),
- ukontrollert blødning,
- anfall (kramper),
- feber,
- alvorlig hodepine som ikke forsvinner.
Behandling med Temodal kan forårsake reduksjon i visse typer blodceller. Dette kan føre til økt blåmerke eller blødning, anemi (redusert antall røde blodlegemer), feber og redusert motstand mot infeksjon. Reduksjonen i antall blodceller er vanligvis kortvarig. I noen tilfeller kan det forlenges og kan føre til en svært alvorlig form for anemi (aplastisk anemi). Legen din vil sjekke blodet ditt regelmessig og avgjøre om spesifikk behandling er nødvendig. I noen tilfeller vil dosen Temodal reduseres eller behandlingen avsluttes.
Bivirkninger fra kliniske studier:
Temodal i kombinasjonsbehandling med strålebehandling ved nydiagnostisert glioblastom
Pasienter som får Temodal i kombinasjon med strålebehandling kan oppleve andre bivirkninger enn de som er rapportert av pasienter som får Temodal alene. Følgende bivirkninger kan oppstå og kan kreve legehjelp.
Svært vanlige (kan forekomme hos flere enn 1 av 10 personer):
tap av matlyst, hodepine, forstoppelse (vanskeligheter med å passere avføring), kvalme (kvalme i magen), oppkast, utslett, hårtap, tretthet.
Vanlige (kan forekomme hos opptil 1 av 10 personer):
munninfeksjoner, sårinfeksjoner, redusert antall blodceller (nøytropeni, trombocytopeni, lymfopeni, leukopeni), økt blodsukker, vekttap, endringer i mental status eller årvåkenhet, angst / depresjon, søvnighet, problemer med å snakke, problemer med balanse, svimmelhet, forvirring , hukommelsestap, konsentrasjonsvansker, manglende evne til å sovne eller sove, kriblende følelse, blåmerker, skjelving, unormalt eller forvirret syn, dobbeltsyn, nedsatt hørsel, kortpustethet, hoste, blodpropp i bena, væskeretensjon, hovne ben , diaré, magesmerter eller magesmerter, halsbrann, magesmerter, problemer med å svelge, tørr munn, hudirritasjon eller rødhet, tørr hud, kløe, svakhet i muskler, leddsmerter, muskelsmerter og -smerter, vannlating ofte, problemer med å holde urin, allergisk reaksjon, feber, radiohjulskade pia, hevelse i ansiktet, smerter, smakendring, unormale leverfunksjonstester.
Mindre vanlige (kan forekomme hos opptil 1 av 100 personer):
influensasymptomer, subkutane røde flekker, lavt kalium i blodet, vektøkning, humørsvingninger, hallusinasjoner og hukommelsesforstyrrelser, delvis lammelse, koordinasjonsforstyrrelser, sensoriske forstyrrelser, delvis synstap, tørre eller smertefulle øyne, døvhet, mellomørebetennelse, ringing i ører, øreverk, hjertebank (når du kan høre hjerteslag), blodpropper i lungene, høyt blodtrykk, lungebetennelse, betennelse i nesegangene, bronkitt, forkjølelse eller influensa, oppblåsthet i magen, vanskeligheter med å kontrollere avføring, hemorroider, hudskall , økt følsomhet for huden for sollys, endringer i hudfarge, økt svette, muskelsår, ryggsmerter, vannlating, vaginal blødning, seksuell impotens, fraværende eller tunge menstruasjoner, irritasjon i skjeden, brystsmerter, hetetokter, frysninger i, misfarging av tungen, endring i oppfatningen av lukt, tørst, tannproblemer.
Temodal alene i gliom som har kommet tilbake eller blitt verre
Følgende bivirkninger kan oppstå og kan kreve legehjelp.
Svært vanlige (kan forekomme hos flere enn 1 av 10 personer):
redusert antall blodceller (nøytropeni eller lymfopeni, trombocytopeni), tap av matlyst, hodepine, oppkast, kvalme (magesmerter), forstoppelse (vanskeligheter med å gå avføring), tretthet.
Vanlige (kan forekomme hos opptil 1 av 10 personer):
vekttap, søvnighet, svimmelhet, prikkende følelse, kortpustethet, diaré, magesmerter, magesmerter, utslett, kløe, hårtap, feber, svakhet, frysninger, ubehag, smerter, smakendring.
Mindre vanlige (kan forekomme hos opptil 1 av 100 personer):
reduksjon i antall blodceller (pancytopeni, anemi, leukopeni).
Sjeldne (kan forekomme hos opptil 1 av 1000 personer):
hoste, infeksjoner inkludert lungebetennelse.
Svært sjeldne (kan forekomme hos opptil 1 av 10 000 personer):
rødhet i huden, elveblest (wheals), utslett, allergiske reaksjoner.
Andre bivirkninger:
Tilfeller av forhøyet leverenzym har blitt rapportert ofte. Tilfeller av økt bilirubin, problemer med strømmen av galle (kolestase), hepatitt og leverskade, inkludert leversvikt som resulterer i død, har blitt rapportert uvanlig.
Svært sjeldne tilfeller av alvorlig utslett med hevelse i huden, inkludert i håndflatene og fotsålene eller smertefull rødhet i huden og / eller blemmer på kroppen eller i munnen. Fortell legen din umiddelbart hvis disse tilfellene oppstår.
Svært sjeldne tilfeller av lungebivirkninger har blitt observert med Temodal. Pasienter opplever vanligvis kortpustethet og hoste. Fortell legen din dersom du merker noen av disse symptomene.
I svært sjeldne tilfeller kan pasienter som tar Temodal og lignende medisiner ha liten risiko for å utvikle sekundær kreft, inkludert leukemi.
Nye eller reaktiverte (tilbakevendende) cytomegalovirusinfeksjoner og reaktiverte hepatitt B -virusinfeksjoner er rapportert uvanlig.
Tilfeller av diabetes insipidus har blitt rapportert uvanlig. Symptomer på diabetes insipidus inkluderer utskillelse av store mengder urin og tørstfølelse.
Rapportering av bivirkninger
Hvis du får bivirkninger, snakk med legen din, apoteket eller sykepleieren. Dette inkluderer mulige bivirkninger som ikke er nevnt i dette pakningsvedlegget. Du kan også rapportere bivirkninger direkte via det nasjonale meldingssystemet som er oppført i vedlegg V. Du kan hjelpe gi mer informasjon om sikkerheten til dette legemidlet.
Utløp og oppbevaring
Oppbevar dette legemidlet utilgjengelig for barn, helst i et låst skap. Utilsiktet inntak kan forårsake død for barn.
Bruk ikke dette legemidlet etter utløpsdatoen som er angitt på etiketten og esken. Utløpsdatoen refererer til den siste dagen i den måneden.
Flaske presentasjon
Må ikke oppbevares over 30 ° C.
Oppbevar kapslene i den originale flasken for å beskytte dem mot fuktighet.
Hold flasken tett lukket.
Presentasjon i pose
Må ikke oppbevares over 30 ° C.
Fortell apoteket hvis du merker noen endringer i utseendet på kapslene.
Ikke kast medisiner i avløpsvann eller husholdningsavfall. Spør apoteket om hvordan du skal kaste medisiner du ikke bruker lenger. Dette vil bidra til å beskytte miljøet.
Annen informasjon
Hva Temodal inneholder
- Virkestoff er temozolomid.
- Temodal 5 mg harde kapsler: Hver kapsel inneholder 5 mg temozolomid.
- Temodal 20 mg harde kapsler: Hver kapsel inneholder 20 mg temozolomid.
- Temodal 100 mg harde kapsler: Hver kapsel inneholder 100 mg temozolomid.
- Temodal 140 mg harde kapsler: Hver kapsel inneholder 140 mg temozolomid.
- Temodal 180 mg harde kapsler: Hver kapsel inneholder 180 mg temozolomid.
- Temodal 250 mg harde kapsler: Hver kapsel inneholder 250 mg temozolomid.
Andre innholdsstoffer er:
- kapselinnhold: vannfri laktose, vannfri kolloidal silika, natriumstivelsesglykolat type A, vinsyre, stearinsyre (se avsnitt 2 "Temodal inneholder laktose").
- kapselskall:
- Temodal 5 mg harde kapsler: gelatin, titandioksid (E 171), natriumlaurylsulfat, gult jernoksid (E 172), indigokarmin (E 132),
- Temodal 20 mg harde kapsler: gelatin, titandioksid (E 171), natriumlaurylsulfat, gult jernoksid (E 172),
- Temodal 100 mg harde kapsler: gelatin, titandioksid (E 171), natriumlaurylsulfat, rødt jernoksid (E 172),
- Temodal 140 mg harde kapsler: gelatin, titandioksid (E 171), natriumlaurylsulfat, indigokarmin (E 132),
- Temodal 180 mg harde kapsler: gelatin, titandioksid (E 171), natriumlaurylsulfat, gult jernoksid (E 172) og rødt jernoksid (E 172),
- Temodal 250 mg harde kapsler: gelatin, titandioksid (E 171), natriumlaurylsulfat. trykkfarge: skjellakk, propylenglykol, renset vann, ammoniumhydroksid, kaliumhydroksid og svart jernoksid (E 172).
Beskrivelse av hvordan Temodal ser ut og innholdet i pakningen
- Temodal 5 mg harde kapsler har en ugjennomsiktig hvit kropp, en ugjennomsiktig grønn hette og er trykt med svart blekk.
- Temodal 20 mg harde kapsler har en ugjennomsiktig hvit kropp, en ugjennomsiktig gul hette og er trykt med svart blekk.
- Temodal 100 mg harde kapsler har en ugjennomsiktig hvit kropp, en ugjennomsiktig rosa hette og er trykt med svart blekk.
- Temodal 140 mg harde kapsler har en ugjennomsiktig hvit kropp, blå hette og er trykt med svart blekk.
- Temodal 180 mg harde kapsler har en ugjennomsiktig hvit kropp, en ugjennomsiktig oransje hette og er trykt med svart blekk.
- Temodal 250 mg harde kapsler har en ugjennomsiktig hvit kropp og hette og er trykt med svart blekk.
Flaske presentasjon
De harde kapslene til oral bruk er tilgjengelige i ravglassflasker som inneholder 5 eller 20 kapsler.
Boksen inneholder en flaske.
Presentasjon i pose
De harde kapslene til oral bruk er tilgjengelige i esker som inneholder 5 eller 20 harde kapsler, som er forseglet individuelt i poser.
Det er ikke sikkert at alle pakningsstørrelser blir markedsført.
Kildepakningsvedlegg: AIFA (Italian Medicines Agency). Innhold publisert i januar 2016. Informasjonen som er tilstede er kanskje ikke oppdatert.
For å få tilgang til den mest oppdaterte versjonen, er det lurt å gå til nettstedet til AIFA (Italian Medicines Agency). Ansvarsfraskrivelse og nyttig informasjon.
01.0 LEGEMIDLETS NAVN
TEMODAL 100 MG HARDE KAPPSULER
02.0 KVALITATIV OG KVANTITATIV SAMMENSETNING
Hver harde kapsel inneholder 100 mg temozolomid.
Hjelpestoff med kjente effekter:
Hver harde kapsel inneholder 175,7 mg vannfri laktose.
For fullstendig liste over hjelpestoffer, se pkt.6.1.
03.0 LEGEMIDDELFORM
Hard kapsel (kapsel).
De harde kapslene har en ugjennomsiktig hvit kropp, en ugjennomsiktig rosa hette og er trykt med svart blekk.
"Temodal" er trykt på skallet. "100 mg", Schering-Plough-logoen og to striper er trykt på kroppen.
04.0 KLINISK INFORMASJON
04.1 Terapeutiske indikasjoner
Temodal er indisert ved behandling av:
• voksne pasienter med først diagnostisert glioblastoma multiforme i kombinasjon med strålebehandling (RT) og senere som monoterapi.
• pediatriske pasienter ≥ 3 år, ungdom og voksne med ondartet gliom, for eksempel glioblastoma multiforme eller anaplastisk astrocytom, som opplever tilbakefall eller progresjon etter standardbehandling.
04.2 Dosering og administrasjonsmåte
Temodal bør kun forskrives av leger med erfaring i onkologisk behandling av hjernesvulster.
Antiemetisk terapi kan gis (se pkt. 4.4).
Dosering
Voksne pasienter med første diagnostiserte glioblastoma multiforme
Temodal gis i kombinasjon med fokal strålebehandling (samtidig fase) og deretter som monoterapi i opptil 6 temozolomid (TMZ) sykluser (monoterapifase).
Samtidig fase
TMZ administreres oralt i en daglig dose på 75 mg / m2 i 42 dager i kombinasjon med fokal strålebehandling (60 Gy administrert i 30 fraksjoner). Ingen dosereduksjoner anbefales, men basert på kriterier for hematologisk og ikke-hematologisk toksisitet vil det bli fattet ukentlige beslutninger om administrasjonen av TMZ skal utsettes eller avbrytes. TMZ-administrasjon kan fortsette i løpet av den samtidige perioden på 42 dager (opptil maksimalt 49 dager) hvis alle følgende betingelser er oppfylt:
• absolutt nøytrofiltall (ANC) ≥ 1,5 x 109 / l
• trombocyttall ≥ 100 x 109 / l
• Common Toxicity Criteria (CTC) for ikke-hematologisk toksisitet ≤ grad 1 (unntatt alopecia, kvalme og oppkast).
Et komplett blodtall bør utføres ukentlig under behandlingen. TMZ-behandlingen bør avbrytes midlertidig eller permanent under den samtidige fasen basert på kriteriene for hematologisk og ikke-hematologisk toksisitet som angitt i tabell 1.
a: Samtidig TMZ -behandling kan fortsette når alle følgende betingelser er oppfylt: absolutt nøytrofiltall ≥ 1,5 x 109 / l; trombocytisk telling ≥ 100 x 109 / l; CTC ikke-hematologisk toksisitet ≤ grad 1 (unntatt alopeci, kvalme, oppkast).
Monoterapifase
Fire uker etter slutten av den samtidige TMZ + RT -fasen, administreres TMZ i opptil 6 sykluser som monoterapi. Dosen av syklus 1 (monoterapi) er 150 mg / m2 én gang daglig i 5 dager etterfulgt av 23 dager uten behandling. Ved starten av syklus 2 økes dosen til 200 mg / m2 hvis CTC for ikke-hematologisk toksisitet for syklus 1 er grad ≤ 2 (unntatt alopeci, kvalme og oppkast), det absolutte nøytrofiltallet (ANC) er ≥ 1,5 x 109 / L og trombocyttallet er ≥ 100 x 109 / L. Hvis dosen ikke økes til syklus 2, kan det ikke gjøres doseøkning i påfølgende sykluser. Når den er økt, vil dosen forbli på 200 mg / m2 pr. dag i de første 5 dagene av hver påfølgende syklus med mindre det oppstår toksisitet. Dosereduksjoner og behandlingsavbrudd under monoterapifasen bør utføres i henhold til tabell 2 og 3.
Et fullstendig blodtall bør utføres på dag 22 (21 dager etter den første dosen TMZ) under behandlingen. Dosen bør reduseres eller administrasjonen avbrytes i henhold til tabell 3.
Tabell 2. Dosenivåer for TMZ monoterapi
Tabell 3. TMZ dosereduksjon eller seponering under monoterapi
a: Dosenivåer av TMZ er oppført i tabell 2.
b: TMZ må avbrytes hvis:
• Dosenivå -1 (100 mg / m2) forårsaker fortsatt uakseptabel toksisitet
• samme grad 3 ikke-hematologiske toksisitet oppstår fortsatt etter dosereduksjon (unntatt alopeci, kvalme, oppkast).
Voksne og pediatriske pasienter minst 3 år med tilbakevendende eller progressivt ondartet gliom:
Terapi innebærer et 28-dagers behandlingsforløp. Hos pasienter som ikke tidligere har gjennomgått cellegift, administreres TMZ oralt i en dose på 200 mg / m2 én gang daglig i de første 5 dagene etterfulgt av en "seponering av behandlingen i 23 dager (total 28-dagers behandlingssyklus)". under cellegiftbehandling er startdosen 150 mg / m2 én gang daglig, som skal økes i den andre syklusen til 200 mg / m2 én gang daglig i 5 dager uten hematologisk toksisitet (se pkt. 4.4).
Spesielle populasjoner
Pediatrisk populasjon
Hos pasienter 3 år eller eldre skal TMZ bare brukes ved tilbakevendende eller progressivt ondartet gliom. Erfaring fra disse barna er svært begrenset (se pkt. 4.4 og 5.1). Sikkerhet og effekt av TMZ hos barn under 3 år er ikke fastslått. Ingen data er tilgjengelige.
Pasienter med nedsatt lever- eller nyrefunksjon
Farmakokinetikken til TMZ hos pasienter med normal leverfunksjon er sammenlignbar med pasientene med moderat eller moderat nedsatt leverfunksjon. Det er ingen data om administrering av TMZ hos pasienter med alvorlig nedsatt leverfunksjon (Child's Class C) eller nedsatt nyrefunksjon. Basert på de farmakokinetiske egenskapene til TMZ, er det lite sannsynlig at en dosereduksjon er nødvendig hos pasienter med alvorlig nedsatt leverfunksjon eller noen grad av nedsatt nyrefunksjon. TMZ bør imidlertid administreres med forsiktighet hos disse pasientene.
Eldre pasienter
Farmakokinetisk analyse av en populasjon av pasienter i alderen 19 til 78 år, viste at TMZ -clearance ikke påvirkes av alder. Hos eldre pasienter (> 70 år) ser det imidlertid ut til å være en økt risiko for nøytropeni og trombocytopeni (se pkt. 4.4).
Administrasjonsmåte
Temodal harde kapsler skal tas på tom mage.
Kapslene skal svelges hele med et glass vann og må ikke åpnes eller tygges.
Hvis oppkast oppstår etter administrering av dosen, kan ikke en annen dose gis samme dag.
04.3 Kontraindikasjoner
Overfølsomhet overfor virkestoffet eller overfor noen av hjelpestoffene listet opp i pkt.6.1.
Overfølsomhet overfor dacarbazine (DTIC).
Alvorlig myelosuppresjon (se pkt. 4.4).
04.4 Spesielle advarsler og passende forholdsregler for bruk
Opportunistiske infeksjoner og reaktivering av infeksjoner
Opportunistiske infeksjoner (som Pneumocystis jirovecii pneumonia) og reaktivering av infeksjoner (som HBV, CMV) har blitt observert under behandling med TMZ (se pkt. 4.8).
Lungebetennelse fra Pneumocystis jirovecii
Pasienter som fikk TMZ i kombinasjon med RT i en pilotstudie etter det 42-dagers utvidede behandlingsprogrammet, viste seg å ha særlig risiko for å utvikle lungebetennelse Pneumocystis jirovecii (PCP). Følgelig er PCP-profylakse nødvendig for alle pasienter som får TMZ og RT samtidig for et 42-dagers regime (med maksimalt 49 dager), uavhengig av lymfocyttall. Skulle lymfopeni oppstå, bør pasientene fortsette profylakse til lymfopeni har gått tilbake til grad ≤ 1.
En større tilbakefall av PCP kan sees når TMZ administreres på en lengre doseregime. Imidlertid bør alle pasienter behandlet med TMZ, spesielt de som tar steroider, overvåkes nøye for utvikling av PCP uavhengig av doseringsregime.Det er rapportert tilfeller av dødelig respirasjonssvikt hos pasienter som får TMZ -behandling, spesielt i kombinasjon med deksametason eller andre steroider.
HBV
Hepatitt på grunn av reaktivering av hepatitt B -virus (HBV), i noen tilfeller med dødelig utgang, er rapportert. Leversykdomseksperter bør konsulteres før behandling starter hos pasienter med positiv hepatitt B -serologi (inkludert de med aktiv sykdom). Pasienter bør overvåkes og administreres på riktig måte under behandlingen.
Hepatotoksisitet
Leverskade, inkludert dødelig leversvikt, er rapportert hos pasienter behandlet med TMZ (se pkt. 4.8). Leverfunksjonstester ved baseline bør utføres før behandling startes. Hvis resultatene er unormale, bør leger vurdere nytte / risiko inkludert muligheten for dødelig leversvikt før TMZ startes. For pasienter på et 42-dagers behandlingskurs, bør leverfunksjonstester gjentas midtveis i kurset. For alle pasienter bør leverfunksjonstester utføres etter hvert behandlingsforløp. For pasienter med betydelig nedsatt leverfunksjon, bør leger veie nytte / risiko ved fortsatt behandling. Levertoksisitet kan forekomme flere uker eller mer etter den siste behandlingen med temozolomid.
Neoplasmer
Tilfeller av myelodysplastisk syndrom og sekundære maligniteter, inkludert myeloid leukemi, har også blitt rapportert svært sjelden (se pkt. 4.8).
Antiemetisk terapi
Kvalme og oppkast er veldig vanlig med TMZ.
Før eller etter administrering av TMZ kan antiemetisk terapi være indisert.
Voksne pasienter med første diagnostiserte glioblastoma multiforme
Antiemetisk profylakse anbefales før den første dosen av den samtidige fasen, mens den anbefales sterkt i løpet av monoterapifasen.
Pasienter med tilbakevendende eller progressivt ondartet gliom
Hos pasienter som har opplevd alvorlig (grad 3 eller 4) oppkast i tidligere behandlingssykluser, kan det være nødvendig med antiemetisk behandling.
Laboratorieparametere
Myelosuppresjon, inkludert langvarig pancytopeni, kan forekomme hos pasienter behandlet med TMZ, noe som kan føre til aplastisk anemi, noe som i noen tilfeller kan føre til dødelig utgang. I noen tilfeller kompliserer eksponeringen for samtidige legemidler assosiert med aplastisk anemi, inkludert karbamazepin, fenytoin og sulfametoksazol / trimetoprim: Følgende laboratorieparametere bør evalueres før administrering: ANC ≥ 1,5 x 109 / l og antall blodplater ≥ 100 x 109 / L. Fullstendig og ukentlig blodtelling bør utføres på dag 22 (21 dager etter første administrering) eller innen 48 timer til ANC er> 1,5 x 109 / l og antall blodplater er> 100 x 109 / L. Hvis ANC reduseres til blodplater er det 2, 150 mg / m2 og 200 mg / m2. Den laveste anbefalte dosen er 100 mg / m2.
Pediatrisk populasjon
Det er ingen klinisk erfaring med bruk av TMZ hos barn under 3 år. Klinisk erfaring hos eldre barn og ungdom er svært begrenset (se pkt. 4.2 og 5.1).
Eldre pasienter (> 70 år)
Eldre pasienter ser ut til å ha større risiko for nøytropeni og trombocytopeni enn yngre. Derfor bør TMZ administreres med spesiell omsorg til eldre pasienter.
Mannlige pasienter
Menn som blir behandlet med TMZ, bør rådes til ikke å formere seg før 6 måneder etter siste dose og spørre om kryokonservering av sæd før behandling starter (se pkt. 4.6).
Laktose
Dette legemidlet inneholder laktose. Pasienter med sjeldne arvelige problemer med galaktoseintoleranse, Lapp-laktasemangel eller glukose-galaktosemalabsorpsjon bør ikke ta denne medisinen.
04.5 Interaksjoner med andre legemidler og andre former for interaksjon
I en separat fase I -studie endret administrering av TMZ med ranitidin ikke absorpsjonen av temozolomid eller eksponeringen for dets aktive metabolitt monometyltrizenoimidazolkarboksamid (MTIC).
Administrering av TMZ med mat resulterer i en 33% reduksjon i Cmax og en 9% reduksjon i området under kurven (AUC).
Siden det ikke kan utelukkes at endringen i Cmax er av klinisk betydning, bør Temodal administreres uten mat.
Befolkningens farmakokinetiske evaluering av fase II-studier viste at samtidig administrering av deksametason, proklorperazin, fenytoin, karbamazepin, ondansetron, H2-reseptorantagonister eller fenobarbital ikke endret clearance av TMZ. Samtidig administrering av valproinsyre er forbundet med en liten, men statistisk signifikant reduksjon i TMZ -clearance.
Det er ikke utført studier for å bestemme effekten av TMZ på metabolisme eller eliminering av andre legemidler, men ettersom TMZ ikke gjennomgår levermetabolisme og er preget av lav proteinbinding, er det lite sannsynlig at det påvirker farmakokinetikken til andre legemidler ( se avsnitt 5.2).
Bruk av TMZ i kombinasjon med andre myelosuppressive midler kan øke muligheten for myelosuppresjon.
Pediatrisk populasjon
Interaksjonsstudier har bare blitt utført hos voksne.
04.6 Graviditet og amming
Svangerskap
Det er ingen data om gravide kvinner. Teratogen og / eller fostertoksisitet ble påvist i prekliniske studier på rotter og kaniner behandlet med 150 mg / m2 TMZ (se pkt. 5.3). Temodal skal ikke gis til gravide. Hvis bruk under graviditet vurderes, bør pasienten informeres om den potensielle risikoen for fosteret.
Foringstid
Det er ikke kjent om TMZ utskilles i morsmelk; derfor bør amming avbrytes under TMZ -behandling.
Kvinner i fertil alder
Kvinner i fertil alder bør rådes til å bruke effektive prevensjonsmetoder for å unngå graviditet mens de blir behandlet med TMZ.
Mannlig fruktbarhet
TMZ kan ha gentoksiske effekter. Derfor bør menn som blir behandlet med TMZ rådes til ikke å formere seg før 6 måneder etter siste dose og spørre om kryokonservering av sæd før behandling starter på grunn av mulig, irreversibel infertilitet forbundet med TMZ -terapi.
04.7 Påvirkning av evnen til å kjøre bil og bruke maskiner
TMZ har minimal innflytelse på evnen til å kjøre bil og bruke maskiner på grunn av tretthet og søvnighet (se pkt. 4.8).
04.8 Bivirkninger
Erfaring fra kliniske studier
Hos pasienter behandlet med TMZ, enten på samtidig behandling med RT eller som monoterapi etter RT for nydiagnostisert glioblastoma multiforme, eller som monoterapi hos pasienter med tilbakefall eller progressivt gliom, er de svært vanlige rapporterte bivirkningene like og er: kvalme, oppkast, forstoppelse , anoreksi, hodepine og tretthet. Beslag ble rapportert veldig ofte hos pasienter med først diagnostisert glioblastoma multiforme som fikk monoterapi, og utslett ble svært vanlig rapportert hos pasienter med første diagnostisert glioblastoma multiforme som fikk TMZ samtidig med RT og også som monoterapi og ofte ved gjentakende gliom. De fleste hematologiske bivirkninger er rapportert som vanlige eller svært vanlige i begge indikasjonene (tabell 4 og 5); frekvensen av klasse 3-4 av laboratorieverdier er gitt etter hver tabell.
I tabellene er bivirkningene klassifisert i henhold til systemorganklasse og frekvens. Frekvensklassene er definert i henhold til følgende konvensjoner: Svært vanlige (≥ 1/10); Vanlige (≥ 1/100,
Tidlig diagnose av glioblastoma multiforme
Tabell 4 viser de uønskede effektene som oppstod under behandling hos pasienter med nydiagnostisert glioblastoma multiforme under samtidig og monoterapifasen.
* En pasient som ble randomisert til kun RT-armen, mottok TMZ + RT.
Laboratorieresultater
Myelosuppresjon (nøytropeni og trombocytopeni), som er kjent dosebegrensende toksisitet for de fleste cytotoksiske midler, inkludert TMZ, er observert. Når abnormiteter i laboratoriet gir bivirkninger under samtidig fase og monoterapifasen, ble grad 3 eller 4 nøytrofile abnormiteter inkludert nøytropene hendelser observert hos 8% av pasientene. Trombocytiske endringer i grad 3 eller 4, inkludert trombocytopeniske hendelser, ble observert hos 14% av pasientene som fikk TMZ.
Tilbakevendende eller progressivt ondartet gliom
I kliniske studier var de hyppigste behandlingsrelaterte bivirkningene gastrointestinale lidelser, nemlig kvalme (43%) og oppkast (36%). Disse hendelsene var vanligvis grad 1 eller 2 (0-5 oppkastsepisoder på 24 timer), selvbegrensende eller raskt kontrollert av konvensjonell antiemetisk behandling. Forekomsten av alvorlig kvalme og oppkast var 4%.
Tabell 5 viser bivirkningene som ble funnet under kliniske studier med tilbakefall eller progressivt ondartet gliom og etter markedsføring av Temodal.
Laboratorieresultater
Trombocytopeni og nøytropeni grad 3 eller 4 forekom hos henholdsvis 19% og 17% av pasientene som ble behandlet for ondartet gliom. Dette resulterte i sykehusinnleggelse og / eller seponering av TMZ -behandling hos henholdsvis 8% og 4% av pasientene. Myelosuppresjon var forutsigbar (vanligvis i løpet av de første syklusene, med nadir mellom dag 21 og dag 28), og utvinningen var rask vanligvis innen 1 -2 uker Det ble ikke observert tegn på kumulativ myelosuppresjon Tilstedeværelsen av trombocytopeni kan øke risikoen for blødning og tilstedeværelsen av nøytropeni eller leukopeni som for infeksjoner.
Kjønn
I en populasjonsfarmakokinetisk analyse fra kliniske studier var det 101 kvinnelige og 169 mannlige forsøkspersoner for hvilke det var tilgjengelig nadir nøytrofiltall og 110 kvinnelige og 174 mannlige forsøkspersoner som hadde antall nadir blodplater. Høyere frekvenser av nøytropeni grad 4 (ANC vs 5% , og trombocytopeni (mot 3%, hos kvinner kontra menn, i den første behandlingssyklusen) ble funnet. I et datasett med 400 personer med tilbakevendende gliom forekom grad 4 nøytropeni hos 8% av kvinnelige individer vs. 4% av mennene og grad 4 trombocytopeni hos 8% av kvinnene vs. 3% av mennene, i den første behandlingssyklusen. I en studie av 288 personer med nydiagnostisert glioblastoma multiforme forekom grad 4 nøytropeni hos 3% av kvinnelige individer vs. 0% av mennene og grad 4 trombocytopeni hos 1% av kvinnene vs. 0% av mennene, i den første behandlingssyklusen.
Pediatrisk populasjon
Oral TMZ har blitt studert hos pediatriske pasienter (i alderen 3 til 18 år) med tilbakevendende hjernestamgliom eller tilbakevendende høygradig astrocytom, på en daglig dosering i 5 dager hver 28. dag. Selv om data er begrenset, forventes toleransen hos barn å være lik den hos voksne. Sikkerheten ved TMZ hos barn under 3 år er ikke fastslått.
Etter markedsføring
Følgende ytterligere alvorlige bivirkninger ble identifisert under eksponering etter markedsføring:
† Inkludert tilfeller med dødelig utgang
* Estimerte frekvenser basert på relevante kliniske studier.
Rapportering av mistenkte bivirkninger
Rapportering av mistenkte bivirkninger som oppstår etter godkjenning av legemidlet er viktig, da det muliggjør kontinuerlig overvåking av nytte / risiko -forholdet til legemidlet Helsepersonell bes rapportere alle mistenkte bivirkninger via Det italienske legemiddelkontoret. , nettsted: http://www.agenziafarmaco.gov.it/it/responsabili.
04.9 Overdosering
Doser på 500, 750, 1000 og 1250 mg / m2 (total dose per syklus over 5 dager) har blitt evaluert klinisk hos pasienter. Hematologisk toksisitet var dosebegrensende og rapportert for hver dose, men forventes å være mer alvorlig ved høyere doser. En pasient fikk en overdose på 10 000 mg (total enkeltdose, over 5 dager) og rapporterte bivirkninger var pancytopeni, feber, multifunksjonell svikt og død. Det har vært rapporter om pasienter som tok den anbefalte dosen i mer enn 5 dager (opptil 64 dager) som rapporterte bivirkninger, inkludert benmargsablasjon, med eller uten infeksjon, i noen tilfeller alvorlig og langvarig som resulterer i død. Ved overdosering er hematologisk vurdering nødvendig. Støttende tiltak bør iverksettes etter behov.
05.0 FARMAKOLOGISKE EGENSKAPER
05.1 Farmakodynamiske egenskaper
Farmakoterapeutisk gruppe: Antineoplastiske midler - Andre alkyleringsmidler, ATC -kode: L01A X03.
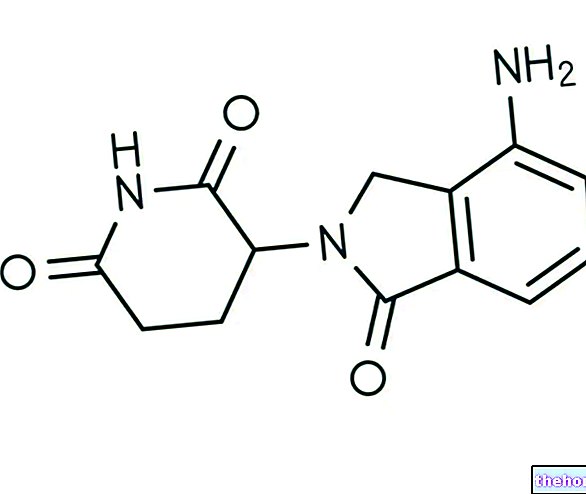
Virkningsmekanismen
Temozolomide er et triazen som gjennomgår en rask kjemisk omdannelse, ved fysiologisk pH, til den aktive forbindelsen monometyl triazenoimidazol carboxamid (MTIC). Cytotoksisiteten til MTIC antas hovedsakelig å skyldes alkylering ved O6 7 -stillingen til guanin med en ytterligere alkylering i N -stillingen. Cytotoksiske lesjoner som senere utvikles antas å innebære avvikende reparasjon av metyladduktet.
Klinisk effekt og sikkerhet
Tidlig diagnose av glioblastoma multiforme
Totalt 573 pasienter ble randomisert til å motta enten TMZ + RT (n = 287) eller RT alene (n = 286). Pasienter i TMZ + RT -armen fikk samtidig TMZ (75 mg / m2) en gang daglig, fra den første dagen av RT til den siste dagen av RT, i 42 dager (med maksimalt 49 dager). Fasen ble fulgt av administrering TMZ monoterapi (150 - 200 mg / m) på dag 1 - 5 i hver 28 -dagers syklus, opptil maksimalt 6 sykluser, startende 4 uker etter slutten av RT. kontrollarmen mottok bare RT. Profylakse mot lungebetennelse var nødvendig under RT og kombinert behandling med TMZ. Pneumocystis jirovecii (PCP).
TMZ ble administrert som redningsterapi i oppfølgingsfasen hos 161 pasienter av de 282 (57%) i armen alene RT og hos 62 pasienter av de 277 (22%) i TMZ + RT-armen.
L"fareforhold (HR) for total overlevelse var 1,59 (95% CI for HR = 1,33 - 1,91) med en log -rank p vs 10%) er høyere i RT + TMZ -armen. Tillegg av samtidig TMZ til RT, etterfulgt av TMZ alene, i behandlingen av pasienter med nydiagnostisert glioblastoma multiforme, viste en statistisk signifikant økning i total overlevelse (OS) sammenlignet med RT alene.
Studieresultatene var ikke konsistente i undergruppen av pasienter med lav ytelsesstatus (WHO PS = 2, n = 70), der total overlevelse og tid til progresjon var like i begge armer. Et uakseptabelt risikonivå ser imidlertid ikke ut til å være tilstede i denne pasientgruppen.
Tilbakevendende eller progressivt ondartet gliom
Kliniske effektdata for pasienter med progressiv eller tilbakefall av glioblastoma multiforme (Karnofsky ytelsesstatus [KPS] ≥ 70) etter operasjon og RT ble oppnådd i to kliniske studier med oral TMZ. Den ene utført på 138 pasienter (hvorav 29% tidligere hadde mottatt cellegift) var ikke-sammenlignende og den andre ble utført med TMZ vs. procarbazine hos 225 pasienter (67% av dem tidligere hadde gjennomgått nitrosourea-basert cellegift) ble randomisert til aktiv kontroll. I begge studiene var det primære endepunktet MR-definert progresjonsfri overlevelse (PFS) eller nevrologisk forverring. I den ikke-komparative studien var 6 måneders PFS 19%, median progresjonsfri overlevelse var 2,1 måneder og medianen samlet overlevelse var 5,4 mnd. Forekomsten av objektiv respons (ORR) basert på MR var 8%.
I den randomiserte, aktivt kontrollerte studien var PFS ved 6 måneder signifikant større for TMZ enn for procarbazin (henholdsvis 21% vs 8%-chi-kvadrat p = 0,008) med en median PFS på henholdsvis 2,89 og 1,88. Måneder ( log rank test p = 0,0063). Median overlevelse for TMZ og prokarbazin var henholdsvis 7,34 og 5,66 måneder (log rank test p = 0,33). Etter 6 måneder var andelen overlevende pasienter signifikant høyere i TMZ-armen (60%) enn i procarbazin-armen (44%) (chi-kvadrat p = 0,019). En fordel ble sett hos tidligere gjennomgåtte cellegiftpasienter med KPS ≥ 80.
Data om tid til forverring av nevrologisk status var gunstige for TMZ sammenlignet med prokarbazin samt data om tid til forverring av ytelsesstatus (KPS -nedgang kl.
Tilbakevendende anaplastisk astrocytom
I en multisenter, prospektiv fase II-studie som evaluerte sikkerhet og effekt av oral TMZ ved behandling av pasienter med anaplastisk astrocytom ved første tilbakefall, var 6-måneders PFS 46%. Median PFS var 5., 4 måneder. Median total overlevelse var 14,6 måneder. Svarprosent, basert på sentralvurderingsvurderingen, var 35% (13 CR og 43 PR) for intensjonsbehandlingspopulasjonen (ITT) n = 162 Stabil sykdom ble rapportert for 43 pasienter. 6 måneders hendelse- fri overlevelse for ITT-befolkningen var 44% med en median hendelsesfri overlevelse på 4,6 måneder; disse resultatene er like de som for progresjonsfri overlevelse. For befolkningen som var kvalifisert for histologi, var effektresultatene like. Oppnåelse av en objektiv radiologisk respons eller vedlikehold av progresjonsfri var sterkt forbundet med vedlikehold eller forbedring av livskvaliteten.
Pediatrisk populasjon
Oral TMZ har blitt studert hos pediatriske pasienter (i alderen 3 til 18 år) med tilbakevendende hjernestamgliom eller tilbakevendende høygradig astrocytom, på en daglig dosering i 5 dager hver 28. dag. Toleranse for TMZ var lik hos voksne.
05.2 Farmakokinetiske egenskaper
TMZ hydrolyseres spontant ved fysiologisk pH hovedsakelig i aktiv form, 3-metyl- (triazen-1-yl) imidazol-4-karboksamid (MTIC). MTIC hydrolyseres spontant til 5-amino-imidazol-4-karboksamid (AIC), et kjent mellomprodukt i purin- og nukleinsyrebiosyntese, og til metylhydrazin, som antas å være den aktive alkyleringsformen. MTIC skyldes hovedsakelig alkylering av DNA hovedsakelig i O6 7 og N posisjonene til guanin. Når det gjelder AUC for TMZ, er eksponeringen for MTIC og AIC henholdsvis 2,4% og 23%. In vivo, t1 / 2 av MTIC var lik den for TMZ og lik 1,8 timer.
Absorpsjon
Etter oral administrering hos voksne pasienter absorberes TMZ raskt, med toppkonsentrasjoner nådd så tidlig som 20 minutter etter dose (gjennomsnittlig tid mellom 0,5 og 1,5 timer). Etter oral administrering av 1414C-merket TMZ var gjennomsnittlig fekal utskillelse av C i løpet av 7 dager etter dosering 0,8%, noe som viste fullstendig absorpsjon.
Fordeling
TMZ er preget av en lav tendens til å binde seg til proteiner (10% til 20%) og forventes derfor ikke å samhandle med midler som sterkt binder seg til proteiner.
PET-studier på mennesker og prekliniske data tyder på at TMZ raskt krysser blod-hjerne-barrieren og er tilstede i CSF. CSF-penetrasjon ble bekreftet hos en pasient; CSF-eksponering beregnet basert på AUC. For TMZ, var omtrent 30% av plasma, som var i samsvar med dyredataene.
Eliminering
Halveringstiden (t1 / 2) i plasma er omtrent 1,8 timer. Den viktigste eliminasjonsveien for 14C er via nyrene. Etter oral administrering gjenopprettes omtrent 5% - 10% av dosen uendret i urinen på 24 timer. timer og resten utskilles som temozolomidsyre, 5-aminoimidazol-4-karboksamid (AIC) eller som uidentifiserte polare metabolitter.
Plasmakonsentrasjoner øker på en doserelatert måte. Plasmaclearance, distribusjonsvolum og halveringstid er uavhengig av dosen.
Spesielle populasjoner
Befolkningsfarmakokinetisk analyse viste at plasmaclearance av TMZ var uavhengig av alder, nyrefunksjon og tobakkbruk.I en separat farmakokinetisk studie var farmakokinetiske profiler i plasma hos pasienter med lett nedsatt leverfunksjon til moderat lik de som ble sett hos pasienter med normal leverfunksjon.
Pediatriske pasienter hadde en høyere AUC enn voksne pasienter; Maksimal tolerert dose (MDT) var imidlertid 1000 mg / m2 per syklus hos både barn og voksne.
05.3 Prekliniske sikkerhetsdata
Enkeltsyklusstoksisitetsstudier (5 dagers behandling og 23 dager uten behandling), 3 og 6 sykluser hos rotter og hunder ble utført. Primære toksisitetsmål inkluderte benmarg, lymfetisk system, testikler og mage -tarmkanalen, og ved høyere doser, som var dødelige hos 60% -100% av rotter og hunder som ble testet, forekom retinal degenerasjon. De fleste av de toksiske effektene var reversible, bortsett fra bivirkninger som påvirket det mannlige reproduktive systemet og retinal degenerasjon. Siden dosene som fører til retinal degenerasjon er i det dødelige doseområdet, og det ikke er observert sammenlignbare effekter i kliniske studier, er det imidlertid ikke blitt tilskrevet noen klinisk relevans til dette funnet.
TMZ er et embryotoksisk, teratogent og genotoksisk alkyleringsmiddel. TMZ er mer giftig hos rotter og hunder enn hos mennesker, og den kliniske dosen nærmer seg den laveste dødelige dosen for rotter og hunder Den doserelaterte reduksjonen i leukocytter og blodplater synes å være en signifikant indikator på toksisitet. I rottsykluser ble det observert forskjellige neoplasmer, inkludert brystkarsinom, keratoakantom i huden, basalcelleadenom, mens det i hundestudiene ikke ble observert svulster eller pre-neoplastiske forandringer. Rotter ser ut til å være spesielt følsomme for de onkogene effektene av TMZ. de første svulstene dukker opp innen 3 måneder fra administrasjonsstart. Denne latensperioden er også veldig kort for et alkyleringsmiddel.
Resultatene av Ames / Salmonella -testen og Human Peripheral Blood Lymphocyte Chromosome Aberration Test (HPBL) viste en positiv mutagenisitetsrespons.
06.0 LEGEMIDDELOPPLYSNINGER
06.1 Hjelpestoffer
Kapselinnhold:
vannfri laktose,
kolloidal vannfri silika,
natriumstivelsesglykolat type A,
vinsyre,
stearinsyre.
Kapselskall:
gelé,
titandioksid (E 171),
natriumlaurylsulfat,
rødt jernoksid (E 172)
Trykkfarge:
skjellakk,
propylenglykol,
renset vann,
ammonium hydroksid,
kaliumhydroksyd,
svart jernoksid (E 172).
06.2 Uforlikelighet
Ikke relevant.
06.3 Gyldighetsperiode
3 år
06.4 Spesielle forholdsregler for lagring
Flaske presentasjon
Må ikke oppbevares over 30 ° C.
Oppbevar kapslene i den originale flasken for å beskytte dem mot fuktighet.
Hold flasken tett lukket.
Presentasjon i pose
Må ikke oppbevares over 30 ° C.
06.5 Emballasje og innhold i pakningen
Flaske presentasjon
Type I ravglassflasker med barnesikre polypropylenlåser som inneholder 5 eller 20 harde kapsler.
Boksen inneholder en flaske.
Presentasjon i pose
Dosene består av lineær lavdensitetspolyetylen (innerste lag), aluminium eller polyetylentereftalat.
Hver pose inneholder 1 hard kapsel og leveres i en pappeske.
Kartongen inneholder 5 eller 20 harde kapsler, i individuelt forseglede poser.
Det er ikke sikkert at alle pakningsstørrelser blir markedsført.
06.6 Bruksanvisning og håndtering
Ikke åpne kapslene. Hvis en kapsel er skadet, unngå kontakt med pulveret i den med huden eller slimhinnene. Hvis det kommer i kontakt med huden eller slimhinnene, vask det berørte området umiddelbart og grundig med såpe og vann.
Pasienter bør rådes til å oppbevare kapslene utilgjengelig for barn, helst i et låst skap. Utilsiktet inntak kan være dødelig for barn.
Ubrukte medisiner og avfall fra denne medisinen må kastes i henhold til lokale forskrifter.
07.0 INNEHAVER AV MARKEDSFØRINGSTILLATELSE
Merck Sharp & Dohme Limited
Hertford Road, Hoddesdon
Hertfordshire EN11 9BU
Storbritannia
08.0 NUMMER FOR MARKEDSFØRINGSTILLATELSE
EU/1/98/096/005
EU/1/98/096/006
EU/1/98/096/015
EU/1/98/096/016
034527059
034527061
034527150
034527162
09.0 DATO FOR FØRSTE GODKJENNELSE ELLER FORNYELSE AV GODKJENNINGEN
Dato for første godkjenning: 26. januar 1999
Dato for siste fornyelse: 26. januar 2009
10.0 DATO FOR REVISJON AV TEKSTEN
27. mai 2015