Definisjon
Begrepet "cellegift"brukes vanligvis for å indikere medikamentell behandling av neoplasmer. I virkeligheten er betydningen av dette ordet mye bredere.
På begynnelsen av det tjuende århundre definerte den tyske mikrobiologen Paul Ehrlich cellegift som bruk av et hvilket som helst kjemisk stoff (av syntetisk opprinnelse) for behandling av enhver patologisk manifestasjon på grunn av smittestoffer.

For å være presis er det derfor nødvendig å skille mellom:
- Antibakteriell kjemoterapi, hvis mål består av patogene mikroorganismer som definerte legemidler brukes mot:
- cellegift hvis de er av syntetisk opprinnelse);
- antibiotika i tilfelle de er av naturlig opprinnelse.
- Antineoplastisk cellegift. Begrepet "antineoplastisk" det betyr "mot ny vekst"Målet for denne behandlingen er kreftceller, som de behandles med legemidler mot kreft (antineoplastiske eller cellegiftmedisiner).
Foreløpig med det generiske ordet cellegift det refererer spesielt til behandling av neoplastiske patologier. I stedet brukes begrepet for å indikere behandling av enhver patologi med bruk av et hvilket som helst kjemisk stoff farmakoterapi.
Antineoplastisk cellegift
Den høye forekomsten av svulster på menneskekroppen - både når det gjelder antall tilfeller funnet og den høye dødeligheten som kjennetegner dem - har tillatt og gjort en vesentlig utvikling av antineoplastisk cellegift.
Hensikten med cellegift er å bremse, og forhåpentligvis stoppe, den ukontrollerte celleveksten og spredningen som kjennetegner ondartede svulster.
Legemidlene som brukes er definert cellegift, ettersom de har en toksisk aktivitet mot celler.Toksisiteten til disse stoffene oppstår vanligvis ved å forstyrre syntesen og funksjonen til DNA, RNA og proteiner som er avgjørende for cellelivet.
Et ideelt antineoplastisk legemiddel bør være "vevs- og cellespesifikke"det vil si at den skal kunne selektivt bare virke på vevet som er påvirket av sykdommen og bare på svulstcellene, slik at de friske forblir uendret for ikke å få bivirkninger. Dessverre eksisterer den ideelle kjemoterapien ennå ikke og uønskede effekter oppstår ofte, fremfor alt mot vev som er preget av en stor celleomsetning.
Kombinasjon av antineoplastisk kjemoterapi
Kombinasjon av antineoplastisk cellegift består i bruk av to eller flere kreftmedisiner (medikamentcocktail), med det formål å dra fordel av de forskjellige måtene disse virker på svulsten.
Den kombinerte kjemoterapimetoden er basert på antagelsen om at flere legemidler, med forskjellige virkningsmekanismer, kan gi synergistiske effekter (dvs. jobbe sammen for å oppnå en effekt som ikke kan oppnås hvis den brukes individuelt) og / eller kan forsinke starten på resistens mot singel legemiddel.
Noen ganger, på grunn av kombinert administrering, kan legemidler administreres i lavere doser enn det som ville være nødvendig hvis de ble administrert individuelt. Administrering av en lavere dose medisiner kan resultere i en reduksjon av toksisitet og bivirkninger.
Imidlertid kan denne terapeutiske tilnærmingen også ha ulemper, for eksempel mulig forekomst av flere bivirkninger og muligheten for negative interaksjoner mellom komponentene i cocktailen når de er administrert.
Motstand mot cellegift
Fenomenet motstand mot cellegift kalles mekanismen for Multimedisinsk motstand (Multi-Drug Resistance). Dette fenomenet skyldes adaptivitet hos noen svulster, som er i stand til å utvikle resistens mot legemidler, og dermed føre til ineffektivitet av behandlingen.
Denne prosessen skjer vanligvis hos pasienter med svulster av solid type og / eller som gjennomgår flere behandlingsformer med cellegift.
Det ser ut til at fenomenet multimedisinresistens skyldes tilstedeværelsen av et bestemt protein på cellemembranen: P-glykoprotein 1 eller Protein med flere stoffer. Oppgaven til dette proteinet er å transportere stoffet ut av svulstcellen, og dermed forhindre det i å utføre sin cytotoksiske virkning.
Administrasjon
Metoden for behandling av cellegift varierer avhengig av krefttype, beliggenhet, stadium og pasientens tilstand. De viktigste administrasjonsveiene er listet opp nedenfor.
Intravenøs rute
Denne administrasjonsmåten gir tilgang til blodet (venøs tilgang), som må holdes åpen i den tiden det er nødvendig for å fullføre behandlingen.
Kjemoterapi kan gis via:
- Sprøyte, når stoffet administreres på kort tid (høyst noen få minutter);
- Dryppe, når legemidlet skal administreres i et intervall som varierer fra tretti minutter til noen få timer;
- Infusjonspumpe, når stoffet må administreres sakte (dråpe for dråpe) selv i flere dager;
- Kontinuerlig infusjon i uker til måneder, i så fall vil pasienten alltid ha infusjonspumpen med seg.
Intravenøs kjemoterapi innebærer gjentatt injeksjon av irriterende stoffer som kan forårsake flebitt. For å prøve å overvinne dette problemet har det blitt utviklet alternative metoder for intravenøs administrering; med disse metodene holdes venøs tilgang åpen, og det er ikke nødvendig å lete etter en blodåre hver gang for å administrere stoffet.
Blant disse alternative metodene finner vi:
- Nålkanyle eller perifert venekateter: Den består av et tynt rør som gjennom en nål settes inn i en vene i hånden eller armen. Med dette systemet kan både medisiner og blodprøver administreres. Den kan holdes i noen dager.
- Sentrale venekateter, er rør av materiale som er kompatibelt med kroppen (vanligvis silikon eller polyuretan) som når de store venene som befinner seg nær hjertet. Disse kateterne kan
- utvendig, settes inn under lokalbedøvelse, i et sterilt miljø;
- interiør, settes inn med en mindre operasjon.
Muntlig måte
Inntak av oral cellegift kan brukes alene eller i kombinasjon med intravenøs behandling.Ved kapsler eller tabletter kan disse gis direkte til pasienten, som kan ta dem hjemme.
I dette tilfellet er det viktig at alle legens instruksjoner om hvordan du tar det, blir fulgt nøye, og at pakningsvedlegget blir nøye lest.
Arteriell rute
Den består i å sette inn en kanyle inne i hovedpulsåren som vanner området der svulsten er tilstede. Den brukes vanligvis for leverkarsinomer (i dette tilfellet administreres cellegift gjennom leverpulsåren).
Det er en teknikk som krever et høyt kvalifikasjonsnivå og praktiseres bare i spesialiserte sentre.
Intrakavitær rute
Administrasjonen skjer i et naturlig hulrom i organismen:
- Intravesisk måte, kjemoterapien administreres direkte inn i blæren ved bruk av et kateter;
- Intraperitoneal rute, administreringen foregår mellom de to lagene som utgjør bukhinnen (membranen som dekker veggen og magesekken);
- Via intrapleural, administrering finner sted mellom de to lagene som utgjør pleura (membranen som strekker brystet og lungene).
Intratekal rute
Brukes bare ved noen typer hjernesvulster og leukemi. Kjemoterapien administreres i cerebrospinalvæsken via ryggraden.
Intramuskulær rute
Det er en litt brukt måte. Det praktiseres på nivå med låret eller baken og forårsaker en langsommere frigjøring av cellegift enn den intravenøse ruten.
Subkutan rute
Denne ruten brukes hovedsakelig for hematologiske legemidler. Administrasjon skjer i låret, magen eller armen.
Bivirkninger
Bivirkningene av cellegift kan være mange, ettersom de avhenger av hvilken type medisiner som brukes og kan variere fra individ til individ.
Mange kjemoterapier har negative effekter, spesielt mot vev som er preget av høy celleomsetning, som for eksempel forekommer i hårsekkene, i slimhinnene eller i blodet.
Det er derfor ikke lett å liste opp hver eneste bivirkning som kan være forårsaket av cellegift; nedenfor er det som anses å være de viktigste bivirkningene.
Benmargsundertrykkelse og immunsuppresjon
Benmargsundertrykkelse (eller myelosuppresjon) kan skyldes både bestemte typer bentumorer og noen typer cellegift. Noen cellegiftmedisiner er faktisk i stand til å indusere en slags blokkering i beinmargen, som dermed mister evnen til å regenerere og fornye blodceller tilstrekkelig.
Myelosuppresjon kan føre til:
- anemi, dvs. en reduksjon i mengden hemoglobin i blodet. Hemoglobin er et protein som finnes inne i røde blodlegemer som gjør det mulig å transportere oksygen i blodet fra lungene til resten av kroppen.Typiske symptomer på anemi er særlig tretthet eller kortpustethet.
- trombocytopeni, som er en dråpe i blodplater, som er blodcellene som er ansvarlige for koagulering. Nedgangen i antall blodplater favoriserer starten på blør eller blør.
- leukopeni, det vil si en nedgang i hvite blodlegemer, som er cellene som er ansvarlige for kroppens immunforsvar.En nedgang i mengden hvite blodlegemer gjør pasienten mer utsatt for å trekke seg sammen infeksjoner.
Ideelt sett kan alle legemidler som brukes i cellegift forårsake undertrykkelse av immunsystemet. Av denne grunn oppfordres pasientene til å vaske hendene ofte, for å unngå kontakt med syke mennesker og ta alle mulige forholdsregler for å prøve å redusere risikoen for infeksjoner.
Imidlertid skyldes mange av infeksjonene som oppstår hos pasienter som gjennomgår cellegiftbehandling den normale bakteriefloraen som er tilstede i mage -tarmkanalen, i munnen og på huden. Disse infeksjonene kan være systemiske eller lokaliserte, for eksempel infeksjon forårsaket av Herpes simplex.
Forstyrrelser i mage -tarmkanalen
Slimhinnene i fordøyelsessystemet er utsatt for rask celleomsetning, og av denne grunn er de blant de som er mest påvirket av cellegift. Det er ikke uvanlig at følgende oppstår:
- Kvalme og oppkast: i virkeligheten er det ikke alle cellegiftmedisiner som forårsaker disse symptomene; Dessuten kan det ikke forutsies for de stoffene som forårsaker dem om de vil gjøre det, hvor ofte og med hvilken intensitet, siden det er stor variasjon fra individ til individ. Disse symptomene kan vises fra noen minutter til noen få timer etter administrering av cellegift, de kan vare i flere timer og noen ganger i noen dager. Vanligvis holder leger disse lidelsene under kontroll ved å administrere passende medisiner mot oppkast (antiemetika);
- Betennelser og sår i munnen. Disse symptomene kan vises noen dager etter cellegift og forsvinner vanligvis 3-4 uker etter avsluttet behandling;
- Endring av smak. Dette symptomet forsvinner vanligvis etter noen uker fra slutten av behandlingen;
- Tap av matlyst, diaré eller forstoppelse. Selv om det kan være tap av matlyst, er det fortsatt viktig å introdusere den nødvendige mengden væske, spesielt hvis kjemoterapi har forårsaket diaré.
I tilfelle behandlingene utløser forstoppelse, er en mulig løsning å følge en diett som er rik på fiber.
Tretthet
Følelsen av tretthet som man føler under cellegiftbehandling er veldig intens og langvarig, og kalles utmattelse. Følelsen av tretthet er betydelig og kan skyldes en rekke faktorer, inkludert virkningen av legemidler, søvnmangel eller utilstrekkelig kosthold.
Hårtap
Ikke alle legemidler som brukes i cellegift forårsaker denne lidelsen, og i alle fall forårsaker ikke alle den med samme intensitet. Ofte får håret sitt normale utseende igjen 4-6 måneder etter avsluttet behandling, selv om det kan skje at det vokser med en annen farge eller at det gir flere krøller enn det var før du begynte med cellegift.
Perifer nevropati
Perifer nevropati er en patologi i det perifere nervesystemet. Det kan involvere en eller flere nerver og kan manifestere seg med endringer i følsomhet og prikking som hovedsakelig involverer hender og føtter. Det forsvinner vanligvis noen måneder etter at cellegiftbehandling er over.
Skade på andre organer
Mange legemidler som brukes i cellegiftbehandling kan forårsake skade på organer som hjerte, lunger, lever og nyrer. Det er legenes ansvar å identifisere den kjemoterapien som passer best for hver enkelt pasient, å prøve å begrense bivirkninger så mye som mulig.
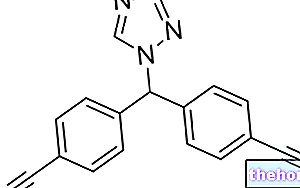
Kjemoterapimedisiner: hva de er og hvordan de fungerer "