Mer detaljert vil vi gi en kort oversikt over patologiens generaliteter, og nevne årsakene, konsekvensene og mulige behandlinger.
Senere vil vi gå inn på detaljene i den dedikerte motorterapien, og nevne typer og metoder for å gripe inn ved type 2 diabetes mellitus - selv med komplikasjoner.
kronisk (overskudd av glukose i plasma) basert på to patologiske mekanismer, samtidig eller ikke:- Insulinresistens: defekt i insulinvirkning på perifert vev (åpenbart insulinavhengig);
- Insulinsyntesemangel: redusert produksjon av hormonet i bukspyttkjertelen.
Merk: Insulinsyntesemangel er ofte en langsiktig komplikasjon av insulinresistens.
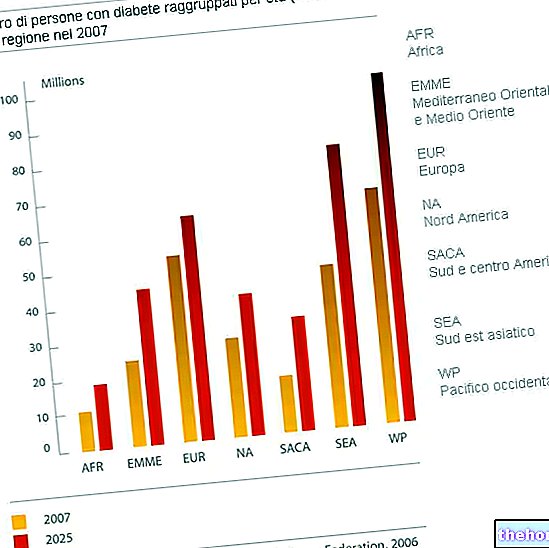
Det forekommer hovedsakelig hos voksne og er den vanligste formen for diabetes (90% av tilfellene).
I motsetning til type 1 er den ikke insulinavhengig - selv om det i alvorlige tilfeller der bukspyttkjertelen slutter å fungere som den skal, kan det imidlertid bli nødvendig med eksogen insulinbehandling.
Årsakene kan være av arvelig (polygen) eller miljømessig art; blant de sistnevnte skiller seg hovedsakelig ut: fedme, stillesittende livsstil, ubalansert kosthold preget av overflødige karbohydrater, stress, andre sykdommer og visse legemidler.
Fedme og diabetes
Fedme er tilstede i mer enn 80% av tilfellene av type 2 diabetes mellitus.
Fettvev er i stand til å produsere en rekke stoffer (leptin, TNF-α, frie fettsyrer, motstå, adiponektin) som, hvis det er i overkant, bidrar til utvikling av insulinresistens.
Videre, ved fedme, er fettvev stedet for en tilstand av kronisk lavintensiv betennelse, som er en kilde til kjemiske mediatorer som forverrer insulinresistensen.
Type 2 diabetes mellitus øker faren for tidlig død og varig funksjonshemming; det ser ut til å øke fremfor alt kardiovaskulær risiko og spesielt i forbindelse med andre patologiske former som: arteriell hypertensjon, dyslipidemi (hyperkolesterolemi og hypertriglyseridemi).
I det tidlige stadiet gir ikke diabetes mellitus type 2 alltid merkbare symptomer; tvert imot er det nesten alltid helt asymptomatisk til de første komplikasjonene oppstår.
Bare en hematologisk undersøkelse kan belyse kronisk hyperglykemi, den påfølgende kompenserende hyperinsulinismen og en tilstand av overdreven proteinglykering. Mer spesifikke analyser, for eksempel lastkurven, vil bekrefte diagnosen.
Kronisk hyperglykemi kan imidlertid manifestere seg med: tretthet, hyppig vannlating, overdreven tørst, vanskeligheter med å gå ned i vekt eller omvendt, umotivert vekttap, langsom sårheling, tåkesyn.
Behandling av diabetes mellitus type 2 bør være tverrfaglig. Betydningen av det ene eller det andre aspektet kan variere i henhold til det subjektive rammeverket. Farmakologisk bruk er fremfor alt avgjørende for å gjenopprette generell homeostase på kort sikt, selv om mat og motorterapi er de eneste løsningene for type 2 diabetes mellitus som ikke kompliseres av tap av bukspyttkjertelfunksjon.
Bruk av orale hypoglykemiske midler er den vanligste strategien, mens administrering av insulin er begrenset til tilfeller der bukspyttkjertelen har sluttet å syntetisere den tilstrekkelig.
Hos overvektige er dietten først og fremst rettet mot fett tap. Det er tilrådelig å strukturere det på en balansert måte, slik at karbohydratfraksjonen holdes på den nedre grensen for normalområdet. Etablering av ketose kan representere en betydelig risiko for diabetikere med nyrekomplikasjoner. .
Fysisk aktivitet, på den annen side, i tillegg til å støtte vekttap, må:
- Øk insulinfølsomheten;
- Forbedre håndteringen av diettkarbohydrater.
Selvfølgelig må alt ta hensyn til eventuelle komplikasjoner og kontraindikasjoner.
både ved akutt, dvs. under praksis, og i kronisk, dvs. på lang sikt.Blant fordelene med opplæring i type 2 diabetes mellitus, kjenner vi først og fremst økningen i insulinfølsomhet og en økning i effekten av cellulær glukosetransport, med reduksjon i blodsukker, insulinemi, triglyseridemi og glykated proteiner.
Forbedringen av insulinfølsomhet og tømming av lever- og spesielt muskelglykogenreserver fremmer bedre håndtering av diettkarbohydrater, og bidrar til å optimalisere vekttap - en faktor som i seg selv øker insulinfølsomheten.
Fordeler med insulinfølsomhet
Insulinresistens kompromitterer absorpsjonen av insulin-mediert glukose, derfor på insulinavhengige vev, med 35-40% sammenlignet med friske mennesker.
Det vanligste insulinavhengige vevet i kroppen er skjelettmuskulatur, som derfor positivt korrelerer med evnen til å absorbere glukose - mens fettmasse har en omvendt korrelasjon.
I akutte tilfeller øker motoraktiviteten insulinfølsomheten i 24-72 timer etter trening, selv hos personer med diabetes type 2.
Etter denne tidsperioden er det nødvendig å bruke en ny fysisk stimulans for å gjenopprette denne fordelaktige tilstanden. Det er derfor, spesielt de med type 2 diabetes mellitus, han burde trene mer eller mindre annenhver dag.
Fordeler med glukosetransport
Den metabolske bruken av glukose i muskelfiberceller forekommer veldig kort som følger:
- Overgang fra plasma til muskelvev: fysisk trening forbedrer muskelblodstrømmen, takket være større hjertevirkning og perifer kapillarisering. God sprøyting er avgjørende for å dekke behovet for glukose, oksygen, etc. muskler, og tillater avfallshåndtering. Akutt motorisk trening fremmer også åpning av kapillærer som normalt ikke brukes; i det kroniske stimulerer det til en "ytterligere forgrening;
- Transport av glukose over cellemembranen: transcellulær transport av glukose skjer gjennom glukose transportører 4 (GLUT-4), som normalt finnes i det intracellulære cytosol. Fysisk trening stimulerer fremveksten av sistnevnte, noe som gjør cellen mer i stand til å plukke opp glukose;
- Fosforylering: den energiske bruken av glukose skjer takket være et enzym som kalles heksokinase, som øker konsentrasjonen vesentlig hvis motorisk aktivitet utføres regelmessig på lang sikt.
Merk følgende! En konsekvent metabolsk aktivering, på grunn av en relativ treningsbelastning, ved akutt og umiddelbar etter trening, gjør muskelcellene delvis uavhengige av insulinvirkningen.
Fordeler med håndtering av diettkarbohydrater
Motorisk aktivitet gjør kroppen bedre i stand til å håndtere post-prandial glykemisk belastning.
Dette skyldes, i tillegg til de metabolske og funksjonelle modifikasjonene av den akutte fasen, også en tilstrekkelig tømming av lever- og muskelglykogenreservene.
Denne tømmingen øker "grådigheten" til disse glukosevevene selv bort fra trening.
Fordeler med fysisk aktivitet på andre risikofaktorer
Fysisk trening påvirker også de andre risikofaktorene for død og varig funksjonshemming, knyttet til åreforkalkning og kardiovaskulære hendelser; vi snakker om: primær arteriell hypertensjon, dyslipidemi, fedme.
Primær arteriell hypertensjon er tilstede hos over 60% av diabetikere av type 2, og er statistisk sett den mest skadelige og farlige komorbiditeten.
De er normalt blodtrykk <140/90 mm Hg, grenser mellom 140/90 og 160/95 mm Hg og patologiske når de er høyere.
Regelmessig fysisk aktivitet senker blodtrykksnivået hos friske mennesker med type 2 diabetes, takket være forbedret kardiovaskulær effektivitet. Hypertensjon reduseres også som et resultat av vekttap og reduksjon av sentralnervøse effekter.
Den anbefalte treningstypen er en aerob bakgrunn, selv med betydelig intensitet - hos trente fag. Bruk av vekter er ikke kontraindisert, med mindre Valsalva -manøvren er etablert eller unntatt høy intensitet.
Aerob fysisk trening reduserer triglyseridemi, også som et resultat av bedre glykemisk behandling.
Det forbedrer også kolesterolemi, med en økning i HDL og en prosentvis reduksjon i LDL. Totalt kolesterol reduseres ikke alltid. Følgelig reduseres også risikoen for åreforkalkning og koronar hjertesykdom.
Fysisk aktivitet fremmer bare vekttap når det er assosiert med kontrollert (hypokalorisk) kostterapi. Omvendt, i størrelsesorden 20-30 minutter om dagen ved moderat intensitet, har det mer enn noe annet en "forebyggende handling på" økning.
og overvektige. Det forbedrer også insulinfølsomheten, øker kaloriforbruket og optimaliserer livskvaliteten; det øker også muskelstyrke, mager masse og beinmineraltetthet.Riktig treningsbelastning er minst 2-3 dager i uken, med 8-10 øvelser rettet mot de største muskelgruppene, for 1-3 sett med 10-15 repetisjoner hver. "Intensiteten" må være økende, og i alle fall ikke mindre enn 50% av 1RM.
de er tillatt, men det er nødvendig å ta hensyn til de som allerede er farlige i seg selv eller som en "hypoglykemi kan forårsake alvorlige konsekvenser for.
Det er tilrådelig å velge hovedsakelig aerobe alaktacid fysiske aktiviteter, uten å glemme at oppnåelsen av høye intensiteter korrelerer med en forbedring av forskjellige funksjonelle og metabolske parametere (kardiovaskulær og respiratorisk effektivitet, etc.).
Ved også å kombinere motstandstrening vil det være mulig å dra nytte av fordelene som lav intensitet aerob aktivitet ikke i seg selv gir.
Også aspektet med fleksibilitet, elastisitet og leddmobilitet bør ikke overses. Denne typen trening reduserer risikoen for skader betydelig og forbedrer den generelle livskvaliteten, men gir ikke metabolske fordeler.
Frekvens
Hyppigheten av anbefalt fysisk aktivitet varierer fra 3 til 5 økter per uke, og unngår perioder med inaktivitet mer enn 2 dager på rad - av årsakene forklart ovenfor.
Varighet
Ikke mindre enn 20-30 "og opptil 60" aktivitet per trening anbefales, pluss 5-10 minutter med oppvarming og 5-10 minutter med nedkjøling-også for fleksibilitet, elastisitet og mobilitet protokoller.
Intensitet
Aerob aktivitet bør være lav i utgangspunktet og deretter moderat intensitet (40-60% av VO2max eller 50-70% av maksimal HR) i totalt 150-200 "per uke.
Etter hvert som intensiteten øker (> 60% av VO2max eller> 70% av Fcmax), er det mulig å redusere volumet til 90 "ukentlig.
Forholdsregler
Før du starter et fysisk aktivitetsprogram, bør pasienten være oppmerksom på forholdsreglene som skal tas før, under og etter aktiviteten.
Glykemisk kontroll er det grunnleggende elementet du må kontrollere før du starter, men også under (hvis aktiviteten varer over tid) og etter fysisk aktivitet.
Retningslinjene anbefaler faktisk å unngå aktivitet hvis glykemien er> 250 mg / dl eller hvis ketonuri er tilstede.
Imidlertid bør det bemerkes at en "lett eller moderat intensitet kan være nyttig for" å senke akutte glykemiske nivåer.
Det bør også tas hensyn til kombinasjonen av motorisk aktivitet og medikamentell terapi. Ofte gjør forbedret metabolsk kondisjon behandlingene overdrevent hypoglykemiske.
Vær forsiktig for å holde hydreringstilstanden høy.
Retningslinjer for fysisk aktivitet i nærvær av komplikasjoner
Den fysiske aktivitetsprotokollen for pasienter med komplikasjoner må tilpasses i henhold til den samme; spesielt: iskemisk hjertesykdom, diabetisk nefropati, retinopati, sensorisk-motorisk nevropati og autonom nevropati.
Iskemisk hjertesykdom
Fysiske aktiviteter som gir prekordial smerte eller en sterk økning i hjertefrekvensen, bør unngås, mens det anbefales å utøve fysiske aktiviteter med lav moderat intensitet (40% av Vo2max eller 50% av maksimal puls).
Diabetisk nefropati
Bare fysiske øvelser med moderat intensitet (gåing, svømming, sykling) anbefales.
Diabetisk retinopati
Fysiske aktiviteter som innebærer økning i blodtrykket (for eksempel høyintensiv vektløfting og med Valsalva) eller som involverer fysisk kontakt (for eksempel kampidrett) bør unngås, mens moderate intensitets fysiske aktiviteter er tillatt.
Sensorisk-motorisk nevropati
Regelmessig trening med alaktacid aerob trening kan bremse utviklingen av perifer nevropati, men for de potensielle traumatiske effektene på føttene anbefales det bare vektløse øvelser (stasjonær sykling, roing, svømming).
Autonom nevropati
Lette fysiske øvelser og aerobe aktiviteter er tillatt under passende temperaturforhold, med tilstrekkelig hydrering.