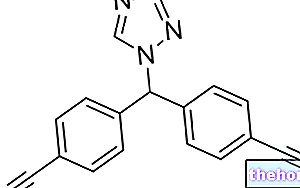
Aktive ingredienser: Ethinylestradiol, Drospirenone
LERNA 0,02 mg / 3 mg filmdrasjerte tabletter
Hvorfor brukes Lerna? Hva er den til?
- LERNA er en p -pille og brukes for å forhindre graviditet.
- Hver av de 24 rosa fargede tablettene inneholder en liten mengde med to forskjellige kvinnelige hormoner, nemlig drospirenon og etinyløstradiol.
- De 4 hvite tablettene inneholder ingen aktive ingredienser og kalles også placebotabletter.
- P -piller som inneholder to hormoner kalles "kombinasjonspiller".
Kontraindikasjoner Når Lerna ikke skal brukes
Generelle notater
Før du begynner å bruke LERNA bør du lese informasjonen om blodpropp i avsnitt 2. Det er spesielt viktig at du leser symptomene på en blodpropp - se avsnitt 2 "Blodpropper".
Før du kan begynne å ta LERNA, stiller legen din noen spørsmål om din personlige helsehistorie og dine nære slektninger. Legen din vil måle blodtrykket ditt og kan utføre andre tester, avhengig av din personlige situasjon. I dette pakningsvedlegget er det beskrevet flere situasjoner der behandling med LERNA bør avbrytes, eller hvor sikkerheten til LERNA kan reduseres. I slike situasjoner må man ikke ha samleie eller ta ekstra ikke-hormonelle prevensjonstiltak, for eksempel ved bruk av kondom eller annen barriere. Du bruker ikke rytme- eller temperaturmetoden. Disse metodene kan være upålitelige ettersom LERNA endrer de månedlige endringene i kroppstemperatur og livmorhalsslim.
LERNA, som alle andre hormonelle prevensjonsmidler, gir ingen beskyttelse mot HIV -infeksjon (AIDS) eller andre seksuelt overførbare sykdommer.
Ikke bruk LERNA
Ikke bruk Lerna hvis du har noen av betingelsene som er oppført nedenfor. Kontakt legen din dersom du har noen av tilstandene som er oppført nedenfor. Legen din vil diskutere med deg andre prevensjonsmetoder som kan være mer passende for deg.
- Hvis du har (eller noen gang har hatt) en blodpropp i et blodår i beinet (dyp venetrombose, DVT), lunge (lungeemboli, PE) eller andre organer;
- hvis du vet at du har en lidelse som påvirker blodpropp, for eksempel protein C-mangel, protein S-mangel, antitrombin-III-mangel, faktor V Leiden eller antifosfolipidantistoffer;
- hvis du skal ha en "operasjon eller hvis du skal ligge lenge (se avsnitt 2" Blodpropper ");
- hvis du noen gang har hatt hjerteinfarkt eller hjerneslag
- hvis du har (eller noen gang har hatt) angina pectoris (en tilstand som forårsaker alvorlig brystsmerter og kan være et første tegn på hjerteinfarkt) eller forbigående iskemisk anfall (TIA - midlertidige slag symptomer);
- hvis du har noen av følgende sykdommer som kan øke risikoen for blodpropp i arteriene:
- alvorlig diabetes med skade på blodårene,
- svært høyt blodtrykk, eller svært høyt fettnivå (kolesterol eller triglyserider) i blodet,
- en sykdom kjent som hyperhomocysteinemi;
- hvis du har (eller noen gang har hatt) en type migrene kalt "migrene med aura";
- hvis du lider (eller har lidd) av leversykdom og leverfunksjonen din ennå ikke er normalisert;
- hvis nyrene dine ikke fungerer bra (nyresvikt);
- hvis du har (eller noen gang har hatt) leverkreft
- hvis du har (eller har hatt tidligere) eller hvis du er mistenkt for å ha brystkreft eller kreft i kjønnsorganene;
- hvis vaginal blødning av ukjent opprinnelse oppstår;
- dersom du er allergisk mot etinyløstradiol eller drospirenon eller noen av de andre innholdsstoffene i dette legemidlet Dette kan gjenkjennes ved kløe, utslett eller hevelse.
Forholdsregler for bruk Hva du må vite før du bruker Lerna
Når bør du oppsøke lege?
Kontakt lege snarest
- hvis du merker mulige tegn på blodpropp som kan indikere at du lider av en blodpropp i beinet (dyp venetrombose), en blodpropp i lungen (lungeemboli), et hjerteinfarkt eller et slag (se avsnitt nedenfor "Blodpropper").
For en beskrivelse av symptomene på disse alvorlige bivirkningene, gå til avsnittet "Hvordan gjenkjenne en blodpropp"
I noen situasjoner må du være spesielt forsiktig når du tar LERNA eller annet kombinert hormonelt prevensjonsmiddel, og det kan være nødvendig med regelmessige medisinske kontroller.
Fortell legen din dersom noen av følgende tilstander oppstår eller forverres mens du bruker LERNA
Rådfør deg med lege eller apotek før du bruker LERNA:
- Hvis en nær slektning lider (eller har lidd) av brystkreft;
- hvis du har kreft
- hvis du lider av en sykdom som påvirker leveren (for eksempel en gallegangobstruksjon som kan forårsake gulsott og symptomer som kløe og prikking) eller sykdom i galleblæren (som gallestein);
- hvis du har andre nyreproblemer (bortsett fra de som er beskrevet i avsnittet "Ikke bruk LERNA") og tar medisiner som øker kaliumnivået i blodet. Legen din kan sjekke kaliumnivået i blodet.
- hvis du har diabetes;
- hvis du lider av depresjon;
- hvis du har Crohns sykdom eller ulcerøs kolitt (kronisk inflammatorisk tarmsykdom);
- hvis du har systemisk lupus erythematosus (SLE, en sykdom som påvirker det naturlige forsvarssystemet);
- hvis du har hemolytisk uremisk syndrom (HUS, en blodproppsforstyrrelse som forårsaker nyresvikt);
- hvis du har sigdcelleanemi (en arvelig sykdom i de røde blodcellene);
- hvis du har høye fettnivåer i blodet (hypertriglyseridemi) eller en "positiv familiehistorie av denne tilstanden." Hypertriglyseridemi har vært assosiert med en økt risiko for å utvikle pankreatitt (betennelse i bukspyttkjertelen);
- hvis du skal ha en "operasjon eller hvis du skal ligge lenge (se avsnitt 2" Blodpropper ");
- hvis du nettopp har født, er risikoen for å utvikle blodpropper høyere. Spør legen din hvor lenge du kan begynne å ta LERNA etter fødsel.
- hvis du har "betennelse i venene under huden (overfladisk tromboflebitt);
- hvis du har åreknuter;
- hvis du lider av epilepsi (se også "Andre legemidler og Lerna");
- hvis du har en sykdom som først dukket opp under graviditet eller tidligere bruk av kjønnshormoner, for eksempel hørselstap, en blodforstyrrelse kalt porfyri, hudutslett med blemmer som oppstod under graviditet (herpes svangerskap), en nervesykdom preget av plutselige kroppsbevegelser (Sydenhams chorea);
- hvis du har høyt blodtrykk under behandlingen, som ikke kontrolleres av behandling med medisiner;
- hvis du har eller har hatt brune flekker med pigmentering (chloasma), de såkalte "graviditetsflekkene" spesielt i ansiktet. Hvis dette gjelder deg, unngå direkte eksponering for sollys eller ultrafiolett lys mens du tar denne medisinen;
- hvis du har arvelig angioødem, kan produkter som inneholder østrogen forårsake eller forverre symptomene. Hvis du opplever symptomer på angioødem som hevelse i ansikt, tunge og / eller svelg og / eller problemer med å svelge eller elveblest sammen med pustevansker, må du kontakte legen din umiddelbart.
BLODPROPP
Bruk av et kombinert hormonelt prevensjonsmiddel som LERNA øker risikoen for å utvikle en blodpropp sammenlignet med å ikke bruke en. I sjeldne tilfeller kan en blodpropp blokkere blodkar og forårsake alvorlige problemer.
Blodpropper kan utvikle seg
- i vener (kalt "venøs trombose", "venøs tromboembolisme" eller VTE)
- i arteriene (referert til som 'arteriell trombose', 'arteriell tromboembolisme' eller ATE).
Gjenoppretting etter blodpropp er ikke alltid fullført. I sjeldne tilfeller kan langvarige alvorlige effekter oppstå, eller i svært sjeldne tilfeller være dødelige.
Det er viktig å huske at den generelle risikoen for en skadelig blodpropp forbundet med LERNA er lav.
SLIK GJENKJENNER DU EN BLODKLODE
Se lege umiddelbart hvis du merker noen av følgende tegn eller symptomer.
- hevelse i ett ben eller langs en vene i beinet eller foten, spesielt når det ledsages av:
- smerte eller ømhet i beinet som bare kan kjennes når du står eller går;
- økt følelse av varme i det berørte benet;
- endring i fargen på huden på beinet, for eksempel å bli blek, rød eller blå.
- plutselig og uforklarlig kortpustethet eller rask pust;
- plutselig hoste uten noen åpenbar årsak, muligens forårsaker det at det slippes ut blod;
- skarp brystsmerter som kan øke med dyp pusting;
- alvorlig letthet eller svimmelhet
- rask eller uregelmessig hjerterytme;
- sterke smerter i magen.
- øyeblikkelig tap av syn eller
- smertefri uskarphet som kan utvikle seg til tap av syn.
- brystsmerter, ubehag, følelse av trykk eller tyngde;
- følelse av klemming eller fylde i brystet, armen eller under brystbenet;
- følelse av metthet, fordøyelsesbesvær eller kvelning;
- ubehag i overkroppen som stråler ut mot ryggen, kjeven, halsen, armer og mage;
- svette, kvalme, oppkast eller svimmelhet;
- ekstrem svakhet, angst eller kortpustethet;
- raske eller uregelmessige hjerteslag.
- plutselig nummenhet eller svakhet i ansikt, arm eller ben, spesielt på den ene siden av kroppen;
- plutselig forvirring, problemer med å snakke eller forstå;
- plutselig vanskeligheter med å se i det ene eller begge øynene;
- plutselige vanskeligheter med å gå, svimmelhet, tap av balanse eller koordinasjon;
- plutselig, alvorlig eller langvarig migrene uten kjent årsak;
- bevissthetstap eller besvimelse med eller uten anfall.
- hevelse og lyseblå misfarging av den ene ekstremiteten;
- sterke magesmerter (akutt underliv).
BLODKLODER I EN VEIN
Hva kan skje hvis det dannes en blodpropp i en vene?
- Bruk av kombinerte hormonelle prevensjonsmidler har vært knyttet til økt risiko for blodpropp i venene (venøs trombose), men disse bivirkningene er sjeldne.I de fleste tilfeller oppstår de i det første året med kombinert hormonell prevensjon.
- Hvis det dannes en blodpropp i en vene i beinet eller foten, kan det forårsake en dyp venetrombose (DVT).
- Hvis en blodpropp beveger seg fra beinet og legger seg i lungen, kan det forårsake en "lungeemboli".
- Svært sjelden kan det dannes en blodpropp i et annet organ som øyet (retinal venetrombose).
Når er risikoen for å utvikle en blodpropp i en vene høyest?
Risikoen for å utvikle en blodpropp i en vene er høyest i løpet av det første året for å ta et kombinert hormonelt prevensjonsmiddel for første gang. Risikoen kan være enda høyere hvis du starter å ta et kombinert hormonelt prevensjonsmiddel på nytt (det samme stoffet eller et annet legemiddel) etter en pause på 4 eller flere uker.
Etter det første året reduseres risikoen, men er alltid litt høyere enn hvis du ikke brukte et kombinert hormonelt prevensjonsmiddel.
Når du slutter å ta LERNA, blir risikoen for å utvikle en blodpropp normal igjen i løpet av få uker.
Hva er risikoen for å utvikle en blodpropp?
Risikoen avhenger av din naturlige risiko for VTE og hvilken type kombinert hormonell prevensjon du tar.
Den generelle risikoen for å utvikle en blodpropp i beinet eller lungen (DVT eller PE) med LERNA er lav.
- Av 10 000 kvinner som ikke bruker kombinert hormonell prevensjon og som ikke er gravide, vil om lag 2 få blodpropp i løpet av et år.
- Av 10.000 kvinner som bruker et kombinert hormonelt prevensjonsmiddel som inneholder levonorgestrel, noretisteron eller norgestimat, vil omtrent 5-7 utvikle blodpropp i løpet av et år.
- Av 10.000 kvinner som bruker et kombinert hormonelt prevensjonsmiddel som inneholder drospirenon, for eksempel LERNA, vil ca 9-12 få blodpropp i løpet av et år.
- Risikoen for dannelse av blodpropp avhenger av din medisinske historie (se under "Faktorer som øker risikoen for dannelse av blodpropp").
Faktorer som øker risikoen for å utvikle en blodpropp i en vene
Risikoen for å utvikle en blodpropp med LERNA er lav, men noen forhold får den til å øke.
Risikoen er større:
- hvis du er alvorlig overvektig (kroppsmasseindeks eller BMI over 30 kg / m2);
- hvis en nær slektning har hatt en blodpropp i beinet, lungen eller et annet organ i ung alder (under 50 år). I dette tilfellet kan du ha en arvelig blodpropp;
- hvis du skal opereres, eller hvis du må ligge lenge på grunn av en skade eller sykdom eller hvis du har et ben i støpet. Du må kanskje slutte å ta LERNA noen uker før operasjonen eller perioden du er mindre mobil. Hvis du må slutte å ta LERNA, spør legen din når du kan begynne å ta den igjen;
- når du blir eldre (spesielt over 35 år);
- hvis du fødte for mindre enn noen få uker siden.
Risikoen for å utvikle en blodpropp øker jo flere tilstander du har av denne typen. Flyreiser (som varer> 4 timer) kan midlertidig øke risikoen for blodpropp, spesielt hvis du har noen av de andre risikofaktorene listet opp.
Det er viktig at du forteller legen din om noen av disse gjelder deg, selv om du er usikker. Legen din kan bestemme at LERNA må stoppes.
Hvis noen av de ovennevnte tilstandene endres mens du bruker LERNA, for eksempel hvis en nær slektning har en trombose uten kjent årsak eller hvis du går opp i vekt, må du kontakte legen din.
BLODKLODER I ET ARTERI
Hva kan skje hvis det dannes en blodpropp i en "arterie?"
Som blodpropper i en vene, kan blodpropper i en arterie forårsake alvorlige problemer, for eksempel kan de forårsake hjerteinfarkt eller hjerneslag.
Faktorer som øker risikoen for å utvikle en blodpropp i en arterie
Det er viktig å merke seg at risikoen for hjerteinfarkt eller hjerneslag forbundet med bruk av LERNA er svært lav, men kan øke:
- med økende alder (over 35 år);
- hvis du røyker. Når du bruker et kombinert hormonelt prevensjonsmiddel som LERNA, rådes du til å slutte å røyke. Hvis du ikke klarer å slutte å røyke og er over 35 år, kan legen din råde deg til å bruke en annen type prevensjon;
- hvis du er overvektig;
- hvis du har høyt blodtrykk
- hvis et medlem av din nærmeste familie har hatt hjerteinfarkt eller hjerneslag i ung alder (under 50 år). I dette tilfellet kan du også ha stor risiko for å få hjerteinfarkt eller slag.
- hvis du eller en nær slektning har et høyt fettnivå i blodet (kolesterol eller triglyserider);
- hvis du lider av migrene, spesielt migrene med aura;
- hvis du har noen hjerteproblemer (ventildefekt, hjerterytmeforstyrrelse kalt atrieflimmer);
- hvis du har diabetes.
Hvis du har mer enn en av disse tilstandene, eller hvis noen av dem er spesielt alvorlige, kan risikoen for å utvikle en blodpropp være enda høyere.
Hvis noen av de ovennevnte tilstandene endres mens du bruker LERNA, for eksempel hvis du begynner å røyke, hvis en nær slektning har trombose uten kjent årsak eller hvis du går opp i vekt, må du kontakte legen din.
LERNA og kreft
Brystkreft forekommer litt oftere hos kvinner som bruker kombinasjonspiller, men det er ikke kjent om dette skyldes behandlingen. For eksempel er det mulig at det oppdages flere svulster hos kvinner som bruker kombinasjonspiller fordi de gjennomgår medisinsk sjekk oftere. Forekomsten av brystsvulster blir gradvis mindre etter at du har stoppet kombinerte hormonelle prevensjonsmidler. Det er viktig å få sjekket brystene regelmessig, og du bør kontakte legen din dersom du føler klumper.
I sjeldne tilfeller er det rapportert om godartede levertumorer og i enda mer sjeldne tilfeller maligne levertumorer hos kvinner som bruker piller. Snakk med legen din dersom du har uvanlige alvorlige magesmerter, oppblåsthet (som kan skyldes forstørret lever) eller hvis du kaster opp blod, merker blod i avføringen eller veldig mørk avføring, da dette kan være tegn på blødning fra magen.
Intermenstruell blødning
I løpet av de første månedene av å ta LERNA, kan det oppstå uventede blødninger (blødninger utenfor placebodagene). Hvis blødningen oppstår i mer enn noen få måneder, eller hvis den starter etter noen måneder, bør legen din undersøke årsaken.
Hva bør gjøres hvis menstruasjonen ikke oppstår i løpet av placebodagene
Hvis du har tatt alle de rosa aktive tablettene riktig, ikke har hatt alvorlig oppkast eller diaré og ikke har tatt andre medisiner, er det svært usannsynlig at du er gravid.
Hvis mensen ikke vises to ganger på rad, kan du være gravid. Kontakt legen din umiddelbart. Start den neste stripen bare hvis du er sikker på at du ikke er gravid.
Interaksjoner Hvilke medisiner eller matvarer kan endre effekten av Lerna
Fortell legen din hvilke medisiner eller urteprodukter du bruker, nylig har brukt eller kan bruke. Fortell også en annen lege eller tannlege som foreskriver annen medisin (eller apotek) at du bruker LERNA. De kan fortelle deg om du må ta ekstra prevensjon (for eksempel kondomer) og hvor lenge.
Noen medisiner kan påvirke blodnivået av LERNA og kan gjøre det mindre effektivt for å forhindre graviditet, eller kan forårsake uventet blødning. Disse inkluderer medisiner som brukes til å behandle:
- epilepsi (for eksempel primidon, fenytoin, barbiturater, karbamazepin, oksekarbazepin, felbamat, topiramat)
- tuberkulose (for eksempel rifampicin)
- HIV- og hepatitt C-infeksjoner (medisiner kalt proteasehemmere og ikke-nukleosid revers transkriptasehemmere som ritonavir, nevirapin, efavirenz) eller andre infeksjoner (griseofulvin eller ketokonazol)
- leddgikt, artrose (etoricoxib)
- høyt blodtrykk i arteriene i lungene (bosentan)
- middelet basert på johannesurt
LERNA kan påvirke effekten av andre medisiner, for eksempel:
- medisiner som inneholder cyklosporin
- det antiepileptiske lamotriginet (dette kan føre til en økning i anfallsfrekvensen)
- eophylline (brukes til å behandle pusteproblemer)
- tizanidin (brukes til å behandle muskelsmerter eller muskelkramper)
Legen din kan overvåke kaliumnivået i blodet hvis du tar visse medisiner for å behandle hjerteproblemer (for eksempel diuretika).
Laboratorieanalyse
Hvis du har en blodprøve, må du fortelle legen din eller laboratoriepersonalet at du tar pillen, da hormonelle prevensjonsmidler kan påvirke resultatene av noen tester.
Advarsler Det er viktig å vite at:
Graviditet og amming
Svangerskap
Hvis du er gravid, må du ikke ta LERNA. Hvis du blir gravid mens du tar LERNA, bør du stoppe umiddelbart og kontakte legen din. Hvis du vil bli gravid, kan du når som helst slutte å ta LERNA (se også "Hvis du vil slutte å ta LERNA").
Foringstid
Bruk av LERNA anbefales vanligvis ikke under amming. Hvis du vil ta pillen mens du ammer, bør du kontakte legen din.
Kjøring og bruk av maskiner
Det er ingen informasjon om at bruk av LERNA påvirker evnen til å kjøre bil eller bruke maskiner.
LERNA inneholder laktose
Hvis legen din har fortalt deg at du ikke tåler noen sukkerarter, må du kontakte legen din før du tar LERNA.
Dose, metode og administrasjonstidspunkt Hvordan bruke Lerna: Dosering
Ta alltid dette legemidlet nøyaktig slik legen din eller apoteket har fortalt deg. Rådfør deg med lege eller apotek hvis du er i tvil.
Hver blister inneholder 24 rosa aktive tabletter og 4 hvite placebotabletter.
De to typene LERNA i forskjellige farger er ordnet i rekkefølge. En blister inneholder 28 tabletter.
Ta en LERNA -tablett hver dag, om nødvendig med en liten mengde vann. Du kan ta tabletten med eller uten mat, men du bør ta tabletten omtrent på samme tidspunkt hver dag.
Ikke forvirr tablettene: ta en rosa tablett de første 24 dagene og deretter en hvit tablett de siste 4 dagene. Du må deretter starte en ny stripe med en gang (24 rosa og deretter 4 hvite tabletter).Det er derfor ingen avstand mellom to blemmer.
På grunn av tablettens forskjellige sammensetning er det nødvendig å starte med den første tabletten øverst til venstre og ta tablettene hver dag. For riktig rekkefølge, følg retningen på pilene på blisterpakningen.
Forberedelse av blisteren
For å hjelpe deg med å holde oversikt over ditt daglige pilleinntak, er det 7 klistremerker hver med 7 dager i uken for hver blister med LERNA. Velg etiketten som starter med den ukedagen du begynner å ta tablettene. For eksempel, hvis det starter på onsdag, bruker du klistremerket som starter med "WED".
Påfør ukens klistremerke langs toppen av blisterpakningen med teksten "Sett etikett her", slik at den første dagen er over tabletten merket "1". Nå er det en dag angitt over hver tablett, og du kan sjekke om du har tatt en bestemt pille.Pilene angir rekkefølgen på pillene.
I løpet av de fire dagene du tar de hvite placebotablettene (placebodagene), må du starte mensen (såkalt abstinensblødning). Dette starter vanligvis på dag 2 eller 3 etter den siste aktive rosa tabletten av LERNA. Etter å ha tatt den siste hvite tabletten, bør du starte neste strimmel, uavhengig av når mensen slutter. Dette betyr at hver stripe skal starte samme ukedag, og at abstinensblødning bør forekomme de samme dagene hver måned.
Hvis du bruker LERNA på denne måten, er du beskyttet mot graviditet selv i løpet av de 4 dagene du tar en placebotablett.
Når kan jeg begynne med den første blemmen?
Hvis du aldri har brukt et hormonelt prevensjonsmiddel i forrige måned
Du starter LERNA på den første dagen i den vanlige mensen (dvs. den første dagen i mensen). Hvis du starter LERNA den første dagen i mensen, er du umiddelbart beskyttet mot graviditet. Det kan også starte mellom 2. til 5. dag i syklusen, men da er det nødvendig å bruke ekstra beskyttende tiltak (for eksempel kondom) de første 7 dagene.
Skifte fra et kombinert hormonelt prevensjonsmiddel, eller fra en vaginal kombinert prevensjonsring eller lapp
Du bør begynne å ta LERNA helst dagen etter den siste aktive tabletten (den siste tabletten som inneholder de aktive ingrediensene) av forrige pille, men senest dagen etter slutten av den pillefrie pausen (eller etter den siste tabletten. inaktiv for forrige pille). Følg legen din når du bytter fra en kombinert vaginal ring eller plaster.
Bytte fra en metode som bare er progestogen (pille bare for gestagen, injeksjon, implantat eller progestogenfrigivende lUD)
Den kan når som helst endre seg fra pillen som bare inneholder gestagen (fra et implantat eller en lUD må du endre dagen for fjerning, fra en injiserbar når neste injeksjon skulle ha blitt gjort), men i alle disse tilfellene er det nødvendig å bruk ytterligere beskyttelsestiltak (for eksempel kondom) de første sju dagene du tar tablettene.
Etter en spontanabort eller ved slutten av svangerskapet
Følg legen din.
Etter fødselen
Du kan starte LERNA mellom den 21. og 28. dagen etter levering. Hvis du starter senere enn dag 28, må du bruke den såkalte barrieremetoden for prevensjon (f.eks. Kondom) i løpet av de første 7 dagene du bruker LERNA. Hvis du har hatt samleie etter at du har født før du starter (eller starter på nytt) LERNA, må du først kontrollere at du ikke er gravid eller vente til neste menstruasjon.
Hvis du ammer og vil starte (eller starte på nytt) LERNA etter at du har født
Les avsnittet "Amming".
Spør legen din om hva du skal gjøre hvis du er usikker på når du skal begynne.
Dersom du har glemt å ta LERNA
De 4 siste tablettene i fjerde rad i blisteren er placebotabletter. Hvis du glemmer å ta en av disse tablettene, vil det ikke påvirke påliteligheten til LERNA. Kast den glemte placebotabletten.
Hvis du glemmer en rosa, aktiv tablett (tabletter 1-24 av blisterstrimmelen), må du gjøre følgende:
- Hvis du er mindre enn 24 timer forsinket med å ta en tablett, reduseres ikke beskyttelsen mot graviditet. Ta tabletten så snart du husker det, og ta deretter følgende tabletter til vanlig tid.
- Hvis du er mer enn 24 timer forsinket med å ta en tablett, kan beskyttelsen mot graviditet reduseres. Jo flere tabletter du har glemt, desto større er risikoen for å bli gravid.
Risikoen for ufullstendig beskyttelse mot graviditet er større hvis du glemmer en rosa tablett i begynnelsen eller på slutten av stripen. Derfor må følgende regler følges:
- Hvis du har glemt mer enn én tablett fra denne stripen
Kontakt legen din.
- En tablett glemt mellom dagene 1 - 7 (første rad)
Ta den glemte tabletten så snart du husker det, selv om det betyr at du må ta to tabletter samtidig. Fortsett å ta tablettene til vanlig tid og ta ekstra forholdsregler de neste 7 dagene, for eksempel kondom. Hvis du har hatt samleie i uken før du glemte tabletten, bør du kontakte legen din, da det er en mulighet for at du kan være gravid.
- En tablett glemt mellom dagene 8 - 14 (andre rad)
Ta den glemte tabletten så snart du husker det, selv om det betyr at du må ta to tabletter samtidig. Fortsett å ta tablettene til vanlig tid. Beskyttelsen mot graviditet reduseres ikke, og det er ikke nødvendig å ta ytterligere forholdsregler.
- Hvis du glemmer en tablett mellom dagene 15 - 24 (tredje og fjerde rad)
Du kan velge mellom to muligheter:
- Ta den glemte tabletten så snart du husker det, selv om det betyr at du må ta to tabletter samtidig. Fortsett å ta tablettene til vanlig tid. I stedet for å ta de hvite placebotablettene fra denne stripen, kaster du dem og starter neste stripe (startdagen blir en annen).
Mest sannsynlig vil du ha mensen på slutten av den andre stripen - mens du tar de hvite placebotablettene - men du kan oppleve lett eller menstruasjonslignende blødning i løpet av den andre stripen.
- Det er også mulig å stoppe de aktive rosa tablettene og gå rett til de 4 placebotablettene (inkludert dagene du glemte tablettene, før du tar de hvite placebotablettene, registrer dagen du glemte tabletten). Hvis du vil starte en ny stripe på vanlig dag, ta placebotabletter i mindre enn 4 dager.
Hvis du følger en av disse to anbefalingene, vil du forbli beskyttet mot graviditet.
Hvis du har glemt en av tablettene i en blister, og du ikke menstruerer i løpet av placebodagene, kan dette bety at du er gravid. Kontakt legen din før du starter neste stripe.
Hva du skal gjøre ved oppkast eller alvorlig diaré
Hvis du kaster opp innen 3-4 timer etter at du har tatt den aktive rosa tabletten eller har alvorlig diaré, er det en risiko for at de aktive ingrediensene i pillen ikke har blitt fullstendig absorbert av kroppen din. Situasjonen er nesten den samme som når du glemmer et nettbrett. Etter oppkast eller diaré må du ta en annen rosa tablett fra en reservestripe så snart som mulig. Hvis det er mulig, ta den innen 24 timer etter at du vanligvis tar pillen. Hvis dette ikke er mulig eller det har gått mer enn 24 timer, må du følge rådene under "Hvis du glemmer å ta LERNA".
Forsinkelse av mensen: det du trenger å vite
Selv om det ikke er anbefalt, er det mulig å utsette menstruasjon ved å ikke ta de hvite placebotablettene fra 4. rad og gå rett til en ny LERNA -blister og fullføre den. Du kan oppleve lett eller menstruasjonslignende blødning mens du bruker denne andre stripen. Avslutt denne andre stripen med å ta de 4 hvite tablettene fra 4. rad. Start deretter den neste stripen.
Du bør spørre legen din om råd før du bestemmer deg for å utsette menstruasjonen.
Endre den første dagen i mensen: det du trenger å vite
Hvis du tar tablettene i henhold til instruksjonene, begynner mensen i løpet av placebodagene. Hvis du vil endre denne dagen, kan du redusere antall placebodager - når du tar de hvite placebotablettene - (men ikke øk dem - 4 er maksimum!). For eksempel, hvis du begynner å ta placebotabletter på fredag, og vil bytte det på tirsdag (3 dager tidligere), må du starte en ny stripe 3 dager tidligere enn vanlig. Du kan ikke ha noen blødninger i løpet av denne tiden. Lettere blødninger eller menstruasjonslignende blødninger kan oppstå etterpå.
Spør legen din om råd hvis du ikke er sikker på hva du skal gjøre.
Dersom du slutter å ta LERNA
Du kan slutte å ta LERNA når som helst. Hvis du ikke vil bli gravid, spør legen din om råd om andre pålitelige prevensjonsmetoder. Hvis du vil bli gravid, må du slutte å ta LERNA og vente en stund før du prøver å bli gravid. Du vil lettere kunne beregne din estimerte forfallsdato.
Spør lege eller apotek hvis du har ytterligere spørsmål om bruken av dette legemidlet.
Overdosering Hva du skal gjøre hvis du har tatt for mye Lerna
Det er ingen rapporter om alvorlige skadevirkninger ved å ta for mange LERNA -tabletter. Hvis du tar flere tabletter samtidig kan du ha overdoseringssymptomer som kvalme eller oppkast. Unge jenter kan ha vaginal blødning.
har tatt for mange LERNA -tabletter, eller finner ut at noen har blitt tatt av et barn, spør legen din eller apoteket om råd.
Bivirkninger Hva er bivirkningene av Lerna
Som alle andre legemidler kan dette legemidlet forårsake bivirkninger, men ikke alle får det. Hvis du får noen bivirkninger, spesielt hvis de er alvorlige eller vedvarende, eller hvis det er noen endringer i helsen din som du tror kan skyldes LERNA, vennligst informer legen din.
En økt risiko for å utvikle blodpropper i venene (venøs tromboembolisme (VTE)) eller blodpropper i arteriene (arteriell tromboembolisme (ATE)) er tilstede hos alle kvinner som bruker kombinerte hormonelle prevensjonsmidler. For mer detaljert informasjon om de forskjellige risikoene ved "bruk av kombinerte hormonelle prevensjonsmidler", se avsnitt 2 "Hva du trenger å vite før du bruker LERNA".
Hvis noe av det følgende skjer, kan du trenge øyeblikkelig legehjelp. Slutt å ta LERNA og kontakt legen din eller gå til nærmeste sykehus umiddelbart.
Sjeldne (kan forekomme hos opptil 1 av 1000 personer)
- Betennelse i galleblæren
- Overfølsomhet (allergiske reaksjoner med symptomer som hevelse i ansikt, tunge og / eller svelg og / eller problemer med å svelge, eller elveblest ledsaget av pustevansker)
- skadelige blodpropper i en vene eller arterie, for eksempel:
- i et ben eller en fot (dvs. dyp venetrombose (DVT))
- i en lunge (dvs. lungeemboli (PE))
- hjerteinfarkt
- slag eller minislag eller midlertidige slaglignende symptomer, kjent som et forbigående iskemisk angrep (TIA)
- blodpropper i leveren, magen / tarmen, nyrene eller øyet.
Sjansen for å utvikle en blodpropp kan være høyere hvis du har andre forhold som øker denne risikoen (se avsnitt 2 for mer informasjon om tilstander som øker risikoen for blodpropp og symptomene på en blodpropp).
Andre mulige bivirkninger
Kommuner (kan ramme opptil 1 av 10 personer):
- humørsvingninger
- hodepine
- kvalme
- brystsmerter, problemer med menstruasjon f.eks. uregelmessig menstruasjon, fravær av menstruasjon
Mindre vanlige (kan forekomme hos opptil 1 av 100 personer):
- depresjon, nervøsitet, døsighet
- svimmelhet eller "prikking"
- migrene, åreknuter, forhøyet blodtrykk (hypertensjon)
- magesmerter, oppkast, fordøyelsesbesvær, tarmgass, magesykdom, diaré
- kviser, kløe, utslett
- smerter, for eksempel smerter i rygg, lemmer, muskelkramper
- vaginal soppinfeksjon, bekkenpine, forstørrelse av brystet, godartede brystklumper, livmor / vaginal blødning (som vanligvis avtar under fortsatt behandling), utslipp av kjønnsorganene, rødme, betennelse i skjeden (vaginitt), problemer med menstruasjon, smertefulle menstruasjoner, lave perioder, veldig tunge perioder, tørrhet i skjeden, abnormiteter i livmorhalsen, tap av libido
- mangel på energi, økt svette, væskeretensjon (med symptomer som hevelse i ansikt og lemmer)
- vektøkning.
Sjeldne (kan forekomme hos opptil 1 av 1000 personer):
- candida (en "soppinfeksjon)
- anemi, økt antall blodplater i blodet
- allergisk reaksjon
- hormonelle (endokrine) lidelser
- økt appetitt, tap av matlyst, overdreven høy kaliumkonsentrasjon i blodet, overdreven lav natriumkonsentrasjon i blodet
- manglende evne til å nå orgasme, søvnløshet
- svimmelhet, tremor
- øyesykdommer, for eksempel betennelse i øyelokket, tørre øyne
- overdreven rask hjerterytme
- betennelse i en vene, neseblod, besvimelse
- forstørret mage, tarmsykdom, oppblåsthet, hiatal brokk, soppinfeksjon i munnen, forstoppelse, tørr munn
- smerter i gallegangene eller galleblæren
- eksem, hårtap, akne-lignende hudbetennelse, tørr hud, kornet hudbetennelse, overdreven hårvekst, hudforstyrrelser, hudstrekninger, hudbetennelse, hudbetennelse på grunn av lysfølsomhet, hudknuter
- Vanskelig eller smertefullt samleie, betennelse i skjeden (vulvovaginitt), blødning etter samleie, abstinensblødning, brystcyste, økt antall brystceller (hyperplasi), unormal vekst av slimhinnen i livmorhalsen, reduksjon av livmorslimhinnen livmor, ovariecyster, livmorforstørrelse
- ubehag
- vekttap
Ikke kjent (frekvensen kan ikke estimeres ut fra tilgjengelige data)
- erythema multiforme (hudutslett med røde målskader eller sår).
Rapportering av bivirkninger Rådfør deg med lege eller apotek dersom du får bivirkninger, inkludert mulige bivirkninger som ikke er nevnt i dette pakningsvedlegget. Du kan også rapportere bivirkninger direkte via det nasjonale rapporteringssystemet på www.agenziafarmaco.gov.it/it/responsabili. Ved å rapportere bivirkninger kan du hjelpe til med å gi mer informasjon om sikkerheten til dette legemidlet.
Utløp og oppbevaring
Hold denne medisinen utilgjengelig for barn.
Ikke bruk dette legemidlet etter utløpsdatoen som er angitt på blister / eske etter "Utløpsdato". Utløpsdatoen refererer til den siste dagen i den måneden.
Denne medisinen krever ingen spesielle oppbevaringsbetingelser. Ikke kast medisiner i avløpsvann eller husholdningsavfall. Spør apoteket om hvordan du skal kaste medisiner du ikke bruker lenger. Dette vil bidra til å beskytte miljøet.
Annen informasjon
Hva LERNA inneholder
- De aktive ingrediensene er etinyløstradiol og drospirenon.
- Hver rosa filmdrasjerte tablett inneholder 0,02 mg etinyløstradiol og 3 mg drospirenon.
- De hvite filmdrasjerte tablettene inneholder ikke aktive ingredienser.
- Andre innholdsstoffer er:
- Aktive rosa filmdrasjerte tabletter:
- Tablettkjerne: laktosemonohydrat, pregelatinisert stivelse (mais), povidon K-30 (E1201), natriumkroskarmellosen, polysorbat 80, magnesiumstearat (E572).
- Filmdrasjering av tabletten: Delvis hydrolysert polyvinylalkohol, titandioksid (E171), makrogol 3350, talkum, gult jernoksid (E172), rødt jernoksid (E172), svart jernoksid (E172).
- Hvite filmdrasjerte tabletter:
- Tablettkjerne: vannfri laktose, povidon K-30 (E1201), magnesiumstearat (E572).
- Filmdrasjering av tabletten: Delvis hydrolysert polyvinylalkohol, titandioksid (E171), makrogol 3350, talkum.
- Aktive rosa filmdrasjerte tabletter:
Beskrivelse av utseendet til LERNA og innholdet i pakningen
- Hver blister med LERNA inneholder 24 rosa filmdrasjerte aktive tabletter, i rad 1a, 2a, 3a og 4a i blisterpakningen, og 4 hvite filmdrasjerte placebotabletter i rad 4.
- LERNA tabletter, både rosa og hvite, er filmdrasjerte tabletter; tablettkjernen er belagt.
- LERNA er tilgjengelig i pakninger med 1, 3, 6 og 13 blisterpakninger som hver inneholder 28 (24 +4) tabletter.
Det er ikke sikkert at alle pakningsstørrelser blir markedsført.
Kildepakningsvedlegg: AIFA (Italian Medicines Agency). Innhold publisert i januar 2016. Informasjonen som er tilstede er kanskje ikke oppdatert.
For å få tilgang til den mest oppdaterte versjonen, er det lurt å gå til nettstedet til AIFA (Italian Medicines Agency). Ansvarsfraskrivelse og nyttig informasjon.
01.0 LEGEMIDLETS NAVN
LERNA 0,02 mg / 3 mg tabletter belagt med film
02.0 KVALITATIV OG KVANTITATIV SAMMENSETNING
24 rosa filmdrasjerte tabletter (aktive tabletter):
Hver filmdrasjerte tablett inneholder 0,02 mg etinyløstradiol og 3 mg drospirenon.
Hjelpestoff med kjent effekt: laktosemonohydrat 44 mg.
4 hvite (inaktive) placebo filmdrasjerte tabletter:
Tabletten inneholder ikke aktive ingredienser.
Hjelpestoff med kjent effekt: vannfri laktose 89,5 mg.
For fullstendig liste over hjelpestoffer, se pkt.6.1.
03.0 LEGEMIDDELFORM
Filmdrasjerte tabletter.
Den aktive tabletten er rosa, rund, filmdrasjert, 5,7 mm i diameter.
Placebotabletten er hvit, rund, filmdrasjert, 5,7 mm i diameter.
04.0 KLINISK INFORMASJON
04.1 Terapeutiske indikasjoner
Oral prevensjon.
Beslutningen om å foreskrive LERNA bør ta hensyn til den enkelte kvinnes nåværende risikofaktorer, spesielt de som er relatert til venøs tromboembolisme (VTE) og sammenligningen mellom risikoen for VTE forbundet med LERNA og den som er forbundet med andre hormonelle hormonelle hormonelle kombinasjoner (se pkt. 4.3 og 4.4).
04.2 Dosering og administrasjonsmåte
Administrasjonsmåte: oral bruk.
Hvordan du bruker LERNA
Tablettene skal tas på omtrent samme tid hver dag, med en liten mengde væske om nødvendig, og i den rekkefølgen de kommer i blisterpakningen. Tablet-inntak er kontinuerlig. En tablett må tas daglig i 28 dager på rad. Hver påfølgende blister bør starte dagen etter den siste tabletten i forrige blister. Abstinensblødning oppstår vanligvis 2-3 dager etter at du har tatt placebotablettene (siste rad) og kan ikke fullføres før blisterstart.
Hvordan starte behandling med LERNA
Ingen tidligere bruk av hormonelle prevensjonsmidler (i forrige måned).
Tablettering bør starte på dag 1 av kvinnens naturlige syklus (dvs. den første dagen i menstruasjonen).
Skifte fra et kombinert hormonelt prevensjonsmiddel (kombinert oralt prevensjonsmiddel, vaginal ring eller depotplaster).
Kvinnen bør begynne å ta LERNA fortrinnsvis dagen etter den siste aktive tabletten (den siste tabletten som inneholder de aktive ingrediensene) av hennes tidligere p-piller, men senest dagen etter det vanlige tablettfrie eller placebo-intervallet for henne. Tidligere kombinert oral prevensjon. Ved bruk av en vaginal ring eller en transdermal lapp, bør kvinnen begynne å bruke LERNA helst på dagen for fjerning, eller senest når den neste applikasjonen ville ha vært planlagt.
Bytting fra et system som bare inneholder gestagen (pille, progestogen, injeksjon, implantat) eller fra et intrauterint system som frigjør gestagen (IUS).
Kvinnen kan når som helst bytte fra den eneste gestagenpillen (hvis hun bytter fra et implantat eller IUS fra dagen for fjerning, fra et produkt for injiserbar bruk innen neste injeksjon ville vært planlagt), men i det hele tatt i disse tilfellene bør hun rådes til å bruke en ekstra barriere metode for de første 7 dagene av tablettinntak.
Etter en første trimester abort.
Kvinnen kan starte umiddelbart. Da trenger du ikke å ta ytterligere prevensjonstiltak.
Etter fødsel eller etter abort i andre trimester.
Kvinner bør rådes til å starte mellom den 21. og 28. dagen etter fødselen eller abort i andre trimester. Ved senere oppstart bør kvinnen rådes til å bruke en ekstra barriere metode de første 7 dagene. Imidlertid, hvis samleie allerede har skjedd, må graviditet utelukkes før du begynner bruk av p -piller eller vente på neste menstruasjonssyklus.
For ammende kvinner, se avsnitt 4.6.
Håndtering av glemte tabletter
Å ta placebotabletter fra siste (fjerde) rad i blisterpakningen kan neglisjeres. Imidlertid må de elimineres for å unngå utilsiktet forlengelse av placebotablettfasen. Følgende råd refererer bare til å glemme aktive tabletter:
Hvis brukeren er mindre enn 12 timer forsinket med å ta en tablett, reduseres ikke prevensjonsbeskyttelsen. Kvinnen bør ta tabletten så snart hun husker det, og deretter ta følgende tabletter til vanlig tid.
Hvis du er mer enn 12 timer forsinket med å ta en tablett, kan prevensjonsbeskyttelsen reduseres. Behandlingen av tapte tabletter kan styres av følgende to grunnleggende regler:
1. Tablettinntak må aldri avbrytes i mer enn 4 dager
2. Det kreves 7 dager med uavbrutt tablettinntak for å oppnå "tilstrekkelig undertrykkelse av hypothalamus-hypofyse-eggstokkaksen".
Følgelig kan følgende råd gis i daglig praksis:
• Dag 1-7
Brukeren bør ta den siste tapte tabletten så snart hun husker det, selv om det betyr å ta to tabletter samtidig. Hun må deretter fortsette å ta tablettene til vanlig tid. I tillegg bør en barriere metode som kondom brukes de neste 7 dagene. Hvis samleie fant sted de siste 7 dagene, bør muligheten for graviditet vurderes. Jo større antall tabletter som er glemt, og jo nærmere placebo -tablettfasen dette er, desto større er risikoen for graviditet.
• Dag 8-14
Brukeren bør ta den siste tapte tabletten så snart hun husker det, selv om det betyr å ta to tabletter samtidig. Hun må deretter fortsette å ta tablettene til vanlig tid. Hvis tablettene har blitt tatt riktig i løpet av de 7 dagene før den glemte tabletten, er det ikke nødvendig å bruke andre prevensjonsmetoder. Men hvis du har glemt å ta mer enn 1 tablett, må du ta ekstra prevensjon i 7 dager.
• Dag 15-24
Risikoen for redusert sikkerhet er større på grunn av de kommende dagene med placebotabletter. Men ved å justere tablettopptaket kan reduksjonen i prevensjonsbeskyttelse forhindres. Ved å følge ett av de to følgende alternativene er det ikke nødvendig for å ta ytterligere prevensjonstiltak, forutsatt at alle tablettene har blitt tatt riktig i løpet av de 7 dagene før den første glemte tabletten.
1. Brukeren bør ta den siste glemte tabletten så snart hun husker det, selv om det betyr å ta to tabletter samtidig. Deretter bør du fortsette å ta tablettene til vanlig tid til de aktive tablettene er oppbrukt. De 4 placebotablettene fra den siste raden skal kastes. Neste blister bør startes umiddelbart. Uttakstider er usannsynlige før de aktive tablettene i den andre blemmen er ferdig, men brukeren kan oppleve flekker eller blødninger fra brudd i løpet av tabletter. .
2. Brukeren kan også bli anbefalt å slutte å ta aktive tabletter fra gjeldende blister. Deretter må hun ta placebotabletter fra den siste raden i maksimalt 4 dager, inkludert dagene hun savnet tablettene, og deretter fortsette med neste stripe.
Hvis kvinnen har glemt å ta tabletter og senere ikke opplever abstinensblødning i løpet av placebotablettfasen, bør muligheten for graviditet vurderes.
Råd ved gastrointestinale lidelser
Ved alvorlige gastrointestinale forstyrrelser (f.eks. Oppkast eller diaré), er det ikke sikkert at absorpsjonen er fullført, og det må tas ytterligere prevensjonstiltak Hvis oppkast oppstår i løpet av 3-4 timer etter at du har tatt de aktive tablettene, bør du ta en ny (erstatning ) tablett så snart som mulig. Den nye tabletten bør tas, om mulig, innen 12 timer etter den vanlige tablettinntakstiden. Hvis det har gått mer enn 12 timer, gjelder instruksjonene for glemme tabletter, som beskrevet i avsnitt 4.2 "Håndtering av glemte tabletter". Hvis kvinnen ikke ønsker å endre sin vanlige tablettinntakingsplan, bør hun ta den eller de ekstra tablettene fra en annen stripe.
Slik utsetter du en angrefrist
For å utsette en periode, bør brukeren fortsette med en annen blisterpakning med LERNA, uten å ta placebotablettene fra hennes nåværende blister. Forsinkelsen kan forlenges i henhold til brukerens ønsker til slutten av den andre blemmen med aktive tabletter. Under langvarig inntak kan brukeren oppleve gjennombruddsblødning eller flekker. Inntaket av LERNA må fortsette regelmessig etter inntaksfasen av placebo.
For å skifte menstruasjon til en annen ukedag enn forventet dag i henhold til hennes nåværende tidsplan, kan brukeren rådes til å forkorte placebodagintervallet med de ønskede dagene.Jo kortere intervallet er, desto større er risikoen for at du ikke får abstinensblødning og opplever abstinensblødning og flekker i løpet av neste blemme (som om du ønsker å utsette mensen).
04.3 Kontraindikasjoner
P -piller bør ikke brukes under betingelsene som er oppført nedenfor. Hvis noen av tilstandene oppstår for første gang under bruk av p -piller, bør behandlingen stoppes umiddelbart.
• Tilstedeværelse eller risiko for venøs tromboembolisme (VTE)
• Venøs tromboembolisme - strøm (med inntak av antikoagulantia) eller tidligere VTE (f.eks. Dyp venetrombose [DVT] eller lungeemboli [PE])
• Kjent arvelig eller ervervet disposisjon for venøs tromboemboli, slik som resistens mot aktivert protein C (inkludert faktor V Leiden), antitrombin III -mangel, protein C -mangel, protein S -mangel
• Stor kirurgi med langvarig immobilisering (se pkt. 4.4)
• Høy risiko for venøs tromboemboli på grunn av tilstedeværelsen av flere risikofaktorer (se pkt. 4.4)
• Tilstedeværelse eller risiko for arteriell tromboembolisme (ATE)
• Arteriell tromboemboli - nåværende eller tidligere arteriell tromboembolisme (f.eks. Hjerteinfarkt) eller prodromale tilstander (f.eks. Angina pectoris)
• Cerebrovaskulær sykdom - nåværende eller tidligere slag eller prodromale tilstander (f.eks. Forbigående iskemisk angrep (forbigående iskemisk angrep, TIA))
• Kjent arvelig eller ervervet disposisjon for arteriell tromboemboli, for eksempel hyperhomocysteinemi og antifosfolipidantistoffer (antikardiolipinantistoffer, lupusantikoagulant)
• Tidligere migrene med fokale nevrologiske symptomer
• Høy risiko for arteriell tromboemboli på grunn av tilstedeværelsen av flere risikofaktorer (se pkt. 4.4) eller tilstedeværelsen av en alvorlig risikofaktor som:
- diabetes mellitus med vaskulære symptomer
- alvorlig hypertensjon
- alvorlig dyslipoproteinemi
• nåværende eller tidligere pankreatitt hvis det er forbundet med alvorlig hypertriglyseridemi;
• alvorlige leverpatologier pågår eller tidligere, til leverfunksjonens verdier går tilbake til det normale;
• alvorlig nyresvikt eller akutt nyresvikt;
• nåværende eller tidligere levertumorer (godartede eller ondartede);
• kjente eller mistenkte hormonavhengige neoplasmer (for eksempel kjønnsorganene eller brystene);
• udiagnostisert vaginal blødning;
• overfølsomhet overfor virkestoffene eller overfor noen av hjelpestoffene listet opp i pkt. 6.1.
04.4 Spesielle advarsler og passende forholdsregler for bruk
Advarsler
Hvis noen av tilstandene eller risikofaktorene nevnt nedenfor er tilstede, bør egnetheten til LERNA diskuteres med kvinnen.
Ved forverring eller første opptreden av noen av disse risikofaktorene eller tilstandene, bør kvinnen konsultere legen sin for å avgjøre om bruk av LERNA skal avbrytes.
Hvis VTE eller ATE mistenkes eller bekreftes, bør bruk av kombinasjons -p -piller seponeres.
Hvis antikoagulant terapi settes i gang, må det brukes en tilstrekkelig alternativ prevensjonsmetode på grunn av teratogenisiteten til antikoagulant terapi (kumariner).
Risiko for venøs tromboembolisme (VTE)
Bruk av kombinert hormonell prevensjon (COC) resulterer i en økt risiko for venøs tromboembolisme (VTE) sammenlignet med ingen bruk. Produkter som inneholder levonorgestrel, norgestimat eller noretisteron er forbundet med en lavere risiko for VTE. Risikoen forbundet med andre produkter. LERNA kan også være todelt. Beslutningen om å bruke et annet produkt enn det som er forbundet med lavere risiko for VTE, bør bare tas etter diskusjoner med kvinnen for å sikre at hun forstår risikoen for VTE forbundet med LERNA, måten din nåværende risikofaktorer påvirker den risikoen og det faktum at risikoen for å utvikle en VTE er høyest i det første bruksåret. Det er også noen bevis på at risikoen øker når du tar en kombinasjonsp -pille gjenopptas etter en pause på 4 eller flere uker.
Omtrent 2 av 10 000 kvinner som ikke bruker en kombinasjonspreparat og som ikke er gravide, vil utvikle VTE i løpet av et år. Hos en enslig kvinne kan imidlertid risikoen være mye høyere, avhengig av hennes underliggende risikofaktorer (se nedenfor).
Det er anslått1 at av 10 000 kvinner som bruker en kombinasjons -p -pille som inneholder drospirenon, vil mellom 9 og 12 utvikle en VTE på ett år; dette kan sammenlignes med omtrent 62 kvinner som bruker en levonorgestrel inneholdende kombinasjons-p-piller.
I begge tilfellene er antallet VTE per år lavere enn forventet under graviditet eller etter fødsel.
VTE kan være dødelig i 1 2% av tilfellene.
1 Disse forekomstene ble estimert ut fra totaliteten av epidemiologiske studiedata, ved bruk av den relative risikoen for de forskjellige produktene sammenlignet med levonorgestrel-holdige kombinasjons-piller.
2 Medianverdi i området 5-7 per 10.000 kvinner / år, basert på en relativ risiko på ca. 2,3-3,6 av kombinasjons-p-piller som inneholder levonorgestrel sammenlignet med ikke-bruk.
Svært sjelden har trombose blitt rapportert hos CHC -brukere i andre blodårer, f.eks. Lever-, mesenteriske, nyre- eller retinale vener og arterier.
Risikofaktorer for VTE
Risikoen for venøse tromboemboliske komplikasjoner hos CHC -brukere kan øke vesentlig hvis det er flere risikofaktorer til stede, spesielt hvis det er mer enn én risikofaktor (se tabell).
LERNA er kontraindisert hvis en kvinne har flere risikofaktorer som øker risikoen for venøs trombose (se pkt. 4.3). Hvis en kvinne har mer enn én risikofaktor, er det mulig at den økte risikoen er større enn summen av de enkelte faktorene; i dette tilfellet bør hennes totale risiko for VTE vurderes. Hvis nytte-risiko-forholdet anses å være negativt , bør det ikke foreskrives COC (se pkt. 4.3).
Tabell: Risikofaktorer for VTE
Det er ingen enighet om den mulige rollen som åreknuter og overfladisk tromboflebitt har i begynnelsen og utviklingen av venøs trombose.
Den økte risikoen for tromboembolisme under graviditet, spesielt i 6-ukersperioden av puerperium, må vurderes (for informasjon om "Fertilitet, graviditet og amming", se pkt. 4.6).
Symptomer på VTE (dyp venetrombose og lungeemboli)
Hvis symptomer av denne typen oppstår, bør kvinner søke øyeblikkelig legehjelp og informere dem om at de tar en kombinasjonspreparat.
Symptomer på dyp venetrombose (DVT) kan omfatte:
- ensidig hevelse i beinet og / eller foten eller langs en vene i beinet;
- smerter eller ømhet i beinet som bare kan kjennes når du står eller går;
- økt følelse av varme i det berørte benet; hud på beinet som er rødt eller misfarget.
Symptomer på lungeemboli (PE) kan omfatte:
- plutselig og uforklarlig start av kortpustethet eller rask pust;
- plutselig hoste som kan være forbundet med hemoptyse;
- skarp smerte i brystet;
alvorlig svimmelhet eller svimmelhet
- rask eller uregelmessig hjerterytme.
Noen av disse symptomene (for eksempel "kortpustethet" og "hoste") er uspesifikke og kan misforstås som mer vanlige eller mindre alvorlige hendelser (f.eks. Luftveisinfeksjoner).
Andre tegn på vaskulær okklusjon kan omfatte: plutselig smerte, hevelse eller en lyseblå misfarging av en "ekstremitet.
Hvis okklusjonen finner sted i øyet, kan symptomene variere fra smertefri uskarphet til synstap. Noen ganger oppstår synstap nesten umiddelbart.
Risiko for arteriell tromboembolisme (ATE)
Epidemiologiske studier har assosiert bruk av CHC med økt risiko for arteriell tromboembolisme (hjerteinfarkt) eller cerebrovaskulær ulykke (f.eks. Forbigående iskemisk anfall, hjerneslag). Arterielle tromboemboliske hendelser kan være dødelige.
Risikofaktorer for ATE
Risikoen for arterielle tromboemboliske komplikasjoner eller en cerebrovaskulær ulykke hos CHC -brukere øker i nærvær av risikofaktorer (se tabell). LERNA er kontraindisert hvis en kvinne har en alvorlig risikofaktor eller flere risikofaktorer for ATE som øker risikoen for arteriell trombose (se pkt. 4.3). Hvis en kvinne har mer enn én risikofaktor, er det mulig at økningen i risiko er større enn summen av de enkelte faktorene; i dette tilfellet bør hennes totale risiko vurderes. Hvis nytte-risiko balansen antas å være negativ, CHC bør ikke foreskrives (se avsnitt 4.3).
Tabell: Risikofaktorer for ATE
Symptomer på ATE
Hvis symptomer av denne typen oppstår, bør kvinner kontakte en helsepersonell umiddelbart og informere dem om at de tar en kombinasjonspreparat.
Symptomer på cerebrovaskulær ulykke kan omfatte:
- plutselig nummenhet eller svakhet i ansikt, arm eller ben, spesielt på den ene siden av kroppen;
- plutselige vanskeligheter med å gå, svimmelhet, tap av balanse eller koordinasjon;
- plutselig forvirring, vanskeligheter med å finne eller forstå;
- plutselig problemer med å se på ett eller begge øyne;
- plutselig, alvorlig eller langvarig migrene uten kjent årsak;
- bevissthetstap eller besvimelse med eller uten kramper.
Midlertidige symptomer tyder på at det er et forbigående iskemisk angrep (TIA).
Symptomer på hjerteinfarkt (MI) kan omfatte:
- smerte, ubehag, trykk, tyngde, klemmefølelse eller fylde i brystet, armen eller under brystbenet;
- ubehag som stråler ut i ryggen, kjeven, halsen, armer, mage;
følelse av metthet, fordøyelsesbesvær eller kvelning
- svette, kvalme, oppkast eller svimmelhet
- ekstrem svakhet, angst eller kortpustethet;
- raske eller uregelmessige hjerteslag.
Svulster
En økt risiko for livmorhalskreft hos langtidsbrukere av p-piller (> 5 år) har blitt rapportert i noen epidemiologiske studier, men i hvilken grad dette funnet kan tilskrives de forvirrende effektene av seksuell oppførsel og andre faktorer som humant papillomavirus (HPV).
En metaanalyse av 54 epidemiologiske studier rapporterte at det er en noe høyere relativ risiko (RR = 1,24) for å få diagnosen brystkreft hos kvinner som for tiden bruker p-piller. Overskytende risiko forsvinner gradvis over 10 år etter at bruk av p -piller er avsluttet. Fordi brystkreft er sjelden hos kvinner under 40 år, er det større antallet brystkreftdiagnoser hos kvinner som bruker eller som nylig har brukt p -piller, liten i forhold til den generelle risikoen for brystkreft. Disse studiene gir ikke bevis på årsakssammenheng. Det observerte mønsteret for økt risiko kan skyldes en tidlig diagnose av brystkreft hos brukere av kombinasjons -p -piller, de biologiske effektene av p -piller eller en kombinasjon av begge. Brystkreft diagnostisert hos brukere har en tendens til å være mindre klinisk avansert enn kreft hos kvinner som aldri har brukt dem.
I sjeldne tilfeller er det rapportert om godartede levertumorer og, enda mer sjelden, ondartede levertumorer hos COC -brukere. I isolerte tilfeller har disse svulstene resultert i livstruende intra-abdominale blødninger.Hos COC-brukere som opplever alvorlige smerter i øvre del av magen, leverforstørrelse eller tegn som tyder på intra-abdominal blødning, bør muligheten for leverkreft vurderes ved differensialdiagnosen.
Ved bruk av den høyere dosen av kombinerte orale prevensjonsmidler (50 mikrogram etinyløstradiol) reduseres risikoen for livmorkreft og eggstokkreft. Om dette også er aktuelt ved lavere dosering gjenstår å bekrefte.
Andre forhold
Progestogenkomponenten i LERNA er en aldosteronantagonist med kaliumsparende egenskaper. I de fleste tilfeller er det ingen forventning om økning i kaliumnivåer. I en klinisk studie, men hos noen pasienter med lett nedsatt nyrefunksjon. Eller moderat og samtidig bruk av kalium -sparende legemidler, kaliumnivået ble økt litt, men ikke signifikant under administrering av drospirenon. Derfor anbefaler ja at pasienter med nyreinsuffisiens og baseline serumkaliumverdier under maksimumsgrensen, overvåker serumkalium i den første behandlingssyklusen, spesielt ved samtidig inntak av kaliumsparende legemidler Se også pkt. 4.5.
Kvinner med hypertriglyseridemi, eller en familiehistorie av sykdommen, kan ha økt risiko for pankreatitt når de bruker p -piller.
Selv om det er rapportert om små blodtrykksøkninger hos mange kvinner som tar p -piller, er klinisk relevante økninger sjeldne. Bare i disse sjeldne tilfellene er en "umiddelbar seponering" av bruk av p -piller berettiget. Hvis konsekvens av forhøyede blodtrykksverdier eller en signifikant økning i blodtrykket ikke svarer tilstrekkelig på antihypertensiv behandling under bruk av en kombinasjons-p-piller med eksisterende hypertensjon, bør COC-behandlingen seponeres. avbrytes. "Bruk av COC kan gjenopptas hvis normale blodtrykksverdier er oppnådd etter antihypertensiv behandling.
Begynnelsen eller forverringen av tilstandene nedenfor er rapportert både under graviditet og mens du tar p -piller, men bevisene på en sammenheng med bruk av p -piller er ikke avgjørende: gulsott og / eller kløe på grunn av kolestase, gallesteindannelse, porfyri, systemisk lupus erythematosus, uremisk-hemolytisk syndrom, Sydenhams chorea, herpes gestationis, hørselstap fra otosklerose.
Hos kvinner med arvelig angioødem kan eksogene østrogener indusere eller forverre symptomene på angioødem.
Akutte eller kroniske forstyrrelser i leverfunksjonen kan kreve seponering av COC -behandling inntil markører for leverfunksjonen går tilbake til det normale.Gjenopprettelse av kolestatisk gulsott og / eller kløe assosiert med kolestase som allerede forekommer under graviditet eller under en tidligere sexsteroidbehandling krever seponering av den kombinerte oral prevensjon.
Selv om kombinasjons-p-piller kan ha effekt på perifer insulinresistens og glukosetoleranse, er det ingen bevis for behovet for å endre behandlingsregimet hos diabetespasienter som bruker lavdose kombinerte orale prevensjonsmidler (som inneholder
Forverring av endogen depresjon, epilepsi, Crohns sykdom og ulcerøs kolitt er rapportert ved bruk av kombinerte orale prevensjonsmidler.
Noen ganger kan det oppstå chloasma, spesielt hos kvinner som tidligere har hatt chloasma gravidarum. Kvinner med tendens til chloasma bør unngå eksponering for sol eller ultrafiolette stråler mens de tar p -piller.
Hver rosa tablett av dette legemidlet inneholder 44 mg laktosemonohydrat, hver hvit tablett inneholder 89,5 mg vannfri laktose. Pasienter med sjeldne arvelige problemer med galaktoseintoleranse, Lapp-laktasemangel eller glukose-galaktosemalabsorpsjon som er på et laktosefritt kosthold, bør vurdere dette inntaket.
Medisinsk undersøkelse / konsultasjon
Før du starter eller starter LERNA på nytt, må en komplett medisinsk historie (inkludert familiehistorie) tas og graviditet utelukkes. Blodtrykk skal måles og fysisk undersøkelse utføres i lys av kontraindikasjoner (se pkt. 4.3) og advarsler (se pkt. 4.4). Det er viktig å henlede en kvinnes oppmerksomhet på informasjon relatert til venøs eller arteriell trombose, inkludert risikoen forbundet med LERNA sammenlignet med andre hormonelle kombinasjonsbetingelser, symptomer på VTE og ATE, kjente risikofaktorer og hva de skal gjøre ved mistanke om trombose.
Kvinnen bør også informeres om behovet for å lese pakningsvedlegget nøye og følge dets råd. Hyppigheten og typen undersøkelser bør baseres på etablerte retningslinjer og bør tilpasses den enkelte kvinne.
Kvinner bør informeres om at hormonelle prevensjonsmidler ikke beskytter mot HIV -infeksjoner (AIDS) og andre seksuelt overførbare sykdommer.
Redusert effektivitet
Effekten av p -piller kan reduseres hvis du for eksempel ikke tar de aktive tablettene (se pkt.4.2), eller ved gastrointestinale forstyrrelser mens du tar de aktive tabletter (se pkt.4.2) eller samtidig behandling. (Se pkt.4.5) .
Redusert sykluskontroll
Uregelmessig blødning (spotting eller gjennombruddsblødning) kan forekomme ved bruk av kombinasjons -p -piller, spesielt i løpet av de første månedene av bruk. Derfor er evalueringen av mulig uregelmessig blødning bare meningsfull etter en justeringsperiode på omtrent tre sykluser.
Hvis uregelmessig blødning vedvarer eller oppstår etter tidligere vanlige sykluser, bør ikke-hormonelle årsaker evalueres og passende diagnostiske tiltak iverksettes for å utelukke malignitet eller graviditet. Disse kan omfatte skraping.
Hos noen kvinner kan det hende at det ikke oppstår abstinensblødning i løpet av dagene med å ta placebotabletter. Hvis p -pillen er tatt i henhold til instruksjonene beskrevet i avsnitt 4.2, er det lite sannsynlig at brukeren er gravid, men hvis P -pillen ikke er tatt i henhold til disse instruksjonene før den første tapte perioden etter suspensjon, eller hvis to utsettelsesperioder har gått glipp av, må graviditet utelukkes før du fortsetter å bruke p -piller.
04.5 Interaksjoner med andre legemidler og andre former for interaksjon
Merk: Se informasjon om samtidige medisiner for å identifisere potensielle interaksjoner.
Påvirkning av andre legemidler på LERNA
Interaksjoner mellom p -piller og andre legemidler kan føre til blodtap og / eller svikt i prevensjonen. Følgende interaksjoner er rapportert i litteraturen:
Levermetabolisme
Interaksjoner kan forekomme med legemidler som induserer leverenzymer som kan føre til økt clearance av kjønnshormoner (f.eks. Fenytoin, barbiturater, primidon, karbamazepin, rifampicin, bosentan og medisiner for behandling av HIV (f.eks. Ritonavir, nevirapin) og muligens også okscarbazepin, topiramat , felbamat, griseofulvin og produkter som inneholder legemidlet basert på johannesurt (Hypericum perforatum)). Vanligvis ses maksimal enzyminduksjon på omtrent 10 dager, men kan opprettholdes i minst 4 uker etter avsluttet behandling.
Forstyrrelser i den enterohepatiske sirkulasjonen
Det er også rapportert svikt i prevensjonseffekten med antibiotika, for eksempel penicilliner og tetracykliner.Mekanismen for denne effekten er ikke klarlagt.
Atferd å følge
Kvinner på kortvarig behandling med noen av de ovennevnte legemiddelklassene eller enkeltaktive stoffer (leverenzymfremkallende medisiner), inkludert de som tar rifampicinholdige legemidler, bør midlertidig bruke en barriere i tillegg til det kombinerte orale prevensjonsmiddelet, dvs. under samtidig administrering av de andre legemidlene og i 7 dager etter avsluttet behandling.
Kvinner som tar rifampicin må bruke prevensjon i tillegg til det kombinerte orale prevensjonsmiddelet i perioden med rifampicinadministrasjon og i 28 dager etter avsluttet behandling.
Hos kvinner på langtidsbehandling med virkestoffer som induserer leverenzymer, anbefales en annen pålitelig ikke-hormonell prevensjonsmetode.
Kvinner som behandles med antibiotika (inkludert rifampicin, se ovenfor) bør bruke en barriere metode i opptil 7 dager etter at de har stoppet.
Hvis samtidig medisinering fortsetter utover slutten av de aktive tablettene i kombinasjons -p -pakningen, bør placebotablettene kastes og neste blister startes umiddelbart.
De viktigste metabolittene til drospirenon i menneskelig plasma produseres uten involvering av cytokrom P450 -systemet. Det er derfor lite sannsynlig at hemmere av dette enzymsystemet påvirker metabolismen av drospirenon.
Påvirkning av LERNA på andre legemidler
Orale prevensjonsmidler kan påvirke metabolismen av noen aktive ingredienser. Følgelig kan plasma- og vevskonsentrasjoner enten øke (f.eks. Cyklosporin) eller redusere (f.eks. Lamotrigin).
Basert på inhiberingsstudier in vitro og på interaksjonsstudier in vivo Hos frivillige pasienter som bruker omeprazol, simvastatin og midazolam som markørsubstrat, er det lite sannsynlig at det er en interaksjon mellom drospirenon i en dose på 3 mg og metabolismen av andre aktive stoffer.
Andre interaksjoner
Hos pasienter uten nedsatt nyrefunksjon viste samtidig bruk av drospirenon og ACE-hemmere eller NSAID ingen signifikant effekt på serumkalium, men samtidig bruk av LERNA med aldosteronantagonister eller kaliumsparende diuretika var ikke I dette tilfellet bør serumkalium testes under den første behandlingssyklusen Se også pkt.4.4.
Laboratorietester
Bruk av prevensjonssteroider kan påvirke resultatene av noen laboratorietester, inkludert biokjemiske parametere knyttet til lever-, skjoldbruskkjertel-, nyre- og nyrefunksjon, plasmanivåer av (transportør) proteiner, for eksempel blodbindende globulin. Kortikosteroider og lipid / lipoproteinfraksjoner, parametere for karbohydratmetabolisme og parametere for koagulering og fibrinolyse Generelt forblir endringer innenfor normale laboratoriegrenser.Drospirenon forårsaker en økning i plasma renin og plasma reninaktivitet. aldosteron i plasma, indusert av sin milde antimineralokortikoide aktivitet.
04.6 Graviditet og amming
Svangerskap
LERNA er ikke indisert under graviditet.
Hvis graviditet oppstår mens du bruker LERNA, bør produktet seponeres umiddelbart. Omfattende epidemiologiske studier har ikke avdekket noen økt risiko for fødselsskader hos barn født av kvinner som brukte p -piller før graviditet, og heller ingen effekt. Teratogent ved utilsiktet bruk av p -piller under graviditet.
Dyrestudier har vist bivirkninger under graviditet og amming (se pkt. 5.3) Basert på disse dyredataene kan ikke bivirkninger på grunn av hormonvirkningen til de aktive komponentene utelukkes.Generell erfaring med kombinasjons -p -piller under graviditet ga imidlertid ingen bevis bivirkninger hos mennesker.
Tilgjengelige data om bruk av LERNA under graviditet er for begrenset til å gi konklusjoner angående bivirkninger av LERNA på graviditet, foster eller nyfødt helse. Til dags dato er ingen relevante epidemiologiske data tilgjengelig.
Den økte risikoen for tromboemboli i postpartumperioden bør tas i betraktning når LERNA startes på nytt (se pkt. 4.2. Og 4.4).
Foringstid
Amming kan påvirkes av kombinasjons -p -piller, da de kan redusere mengden og endre sammensetningen av morsmelk. Derfor bør bruk av p -piller ikke anbefales før ammende mor er ferdig med avvenning. Små mengder prevensjonssteroider og / eller deres metabolitter kan skilles ut med melk under bruk av p -piller. Slike mengder kan påvirke barnet.
04.7 Påvirkning av evnen til å kjøre bil og bruke maskiner
Det er ikke utført studier på påvirkning av evnen til å kjøre bil og bruke maskiner Det er ikke observert effekter på evnen til å kjøre bil eller bruke maskiner hos COC -brukere.
04.8 Bivirkninger
Følgende bivirkninger er rapportert under bruk av LERNA:
Tabellen nedenfor viser bivirkninger etter MedDRA systemorganklasse (MedDRA SOC). Frekvenser er basert på kliniske data. Det mer passende MedDRA -uttrykket ble brukt for å beskrive en bestemt reaksjon, dens synonymer og relaterte tilstander.
Uønskede effekter som har vært assosiert med bruk av LERNA som p -piller i henhold til MedDRA systemorganklasse og MedDRA -vilkår
* uregelmessig blødning avtar vanligvis ved fortsatt behandling.
Beskrivelse av utvalgte bivirkninger
En økt risiko for arterielle og venøse trombotiske og tromboemboliske hendelser, inkludert hjerteinfarkt, hjerneslag, forbigående iskemiske anfall, venøs trombose og lungeemboli, har blitt observert hos CHC -brukere, og denne risikoen diskuteres mer detaljert i pkt.4.4.
Følgende alvorlige bivirkninger er rapportert hos COC -brukere, som er omtalt i pkt.4.4
• tromboemboliske venøse lidelser;
• tromboemboliske arterielle lidelser;
• hypertensjon;
• levertumorer;
• tilstedeværelse eller forverring av tilstander som det ikke er påvist sammenheng med bruk av kombinerte orale prevensjonsmidler: Crohns sykdom, ulcerøs kolitt, epilepsi, uterin myom, porfyri, systemisk lupus erythematosus, herpes gravidarum, Sydenhams chorea, hemolytisk uremisk, kolestatisk gulsott;
• chloasma;
• akutte eller kroniske forstyrrelser i leverfunksjonen kan kreve avbrytelse av orale prevensjonsmidler til levermarkører går tilbake til det normale;
• hos kvinner med arvelig angioødem kan eksogene østrogener indusere eller forverre symptomene på angioødem.
Hyppigheten av brystkreftdiagnoser er litt økt blant COC -brukere. Siden brystkreft er sjelden hos kvinner under 40 år, er økningen liten i forhold til den totale risikoen for brystkreft Korrelasjonen med kombinasjons -p -piller er ukjent. For ytterligere informasjon, se pkt. 4.3. Og 4.4.
Rapportering av mistenkte bivirkninger
Rapportering av mistenkte bivirkninger som oppstår etter godkjenning av legemidlet er viktig ettersom det muliggjør kontinuerlig overvåking av nytte / risiko -balansen for legemidlet. Helsepersonell blir bedt om å rapportere alle mistenkte bivirkninger via det nasjonale rapporteringssystemet. "Adresse: www. .agenziafarmaco.gov.it/it/responsabili.
04.9 Overdosering
Til dags dato er det ingen erfaring med overdose med LERNA. Basert på generell erfaring med kombinasjons -p -piller, er symptomene som kan oppstå ved overdosering av aktive tabletter: kvalme, oppkast og, hos unge jenter, mild vaginal blødning. Det er ingen motgift og behandling. Det må være symptomatisk.
05.0 FARMAKOLOGISKE EGENSKAPER
05.1 Farmakodynamiske egenskaper
Farmakoterapeutisk gruppe (ATC): progestogener og østrogener, faste kombinasjoner. ATC -kode: G03AA12.
Pearl Index for metodesvikt: 0,41 (øvre verdi av det bilaterale 95% konfidensintervallet: 0,85). Total Pearl Index (metodesvikt + pasientfeil): 0,80 (øvre verdi av intervallet 95% bilateral konfidens: 1,30).
Den prevensjonseffekten av LERNA er basert på samspillet mellom forskjellige faktorer, hvorav de viktigste er hemming av eggløsning og endringer i endometrium.
LERNA er et kombinert oralt prevensjonsmiddel med etinyløstradiol og gestagen drospirenon. I en terapeutisk dosering har drospirenon også antiandrogene egenskaper og milde antimineralokortikoide egenskaper. Det er blottet for østrogen, glukokortikoid og antiglukokortikoid aktivitet. Dette gir drospirenon en lignende farmakologisk profil som naturlig progesteron.
Det er bevis fra kliniske studier som indikerer at de milde antimineralokortikoidegenskapene til LERNA oversettes til en mild antimineralokortikoidaktivitet.
To multisenter, dobbeltblinde, randomiserte, placebokontrollerte studier ble utført for å evaluere effekten og sikkerheten til LERNA hos pasienter med moderat akne vulgaris.
Etter seks måneders behandling, sammenlignet med placebo, viste LERNA en statistisk signifikant reduksjon i inflammatoriske lesjoner større enn 15,6% (49,3% mot 33,7%), 18,5% (40,6% mot 22), 1%) i ikke-inflammatoriske lesjoner, og 16,5% (44,6% mot 28,1%) av det totale antallet lesjoner. I tillegg viste en høyere prosentandel av pasientene, 11,8% (18,6% mot 6,8%), en ISGA (Investigator "sStatic Global Assessment) score på" klar "eller" nesten klar ".
05.2 Farmakokinetiske egenskaper
Drospirenon
Absorpsjon
Oralt administrert drospirenon absorberes raskt og nesten fullstendig. Maksimal konsentrasjon av det aktive stoffet i serum på ca. 38 ng / ml oppnås innen 1-2 timer etter en enkelt administrering. Biotilgjengeligheten er mellom 76% og 85%. Samtidig matinntak har ingen innflytelse på biotilgjengeligheten til drospirenon.
Fordeling
Etter oral administrering synker drospirenon-serumnivået med en halveringstid på 31 timer. Drospirenon binder seg til serumalbumin og binder seg ikke til kjønnshormonbindende globulin (SHBG) eller kortikoidbindende globulin (CBG). Bare 3-5% av totale serumkonsentrasjoner av det aktive stoffet er tilstede som et fritt steroid. L "etinyløstradiol-indusert økning i SHBG påvirker ikke serumbinding av drospirenon til bærerproteiner Det gjennomsnittlige tilsynelatende fordelingsvolumet for drospirenon er 3,7 ± 1,2 L / kg.
Biotransformasjon
Drospirenon metaboliseres i stor grad etter oral administrering. De viktigste metabolittene i plasma er syreformen av drospirenon, generert ved åpning av laktonringen, og 4,5-dihydro-drospirenon-3-sulfat, som begge dannes uten involvering av P450-systemet. Drospirenon metaboliseres i mindre grad av cytokrom P450 3A4 og har vist seg å hemme dette enzymet og cytokrom P450 1A1, cytokrom P450 2C9 og cytokrom P450 2C19 in vitro.
Eliminering
Metabolsk clearance for drospirenon i serum er 1,5 ± 0,2 ml / min / kg. Drospirenon elimineres bare i spormengder i uendret form. Metabolittene til drospirenon skilles ut i avføring og urin i et utskillelsesforhold på ca. 1,2 til 1,4. Halveringstiden for metabolittutskillelse med urin og avføring er omtrent 40 timer.
Steady state forhold
I løpet av et behandlingsforløp oppnås de maksimale steady-state konsentrasjonene av drospirenon i serum på ca. 70 ng / ml etter ca. 8 dagers behandling. Serum drospirenonnivåer akkumuleres med en faktor på omtrent 3 som en konsekvens av forholdet mellom halveringstiden og doseintervallet.
Spesielle populasjoner
Effekt av nedsatt nyrefunksjon
Serumnivåer av drospirenon i jevnt tilstand hos kvinner med lett nedsatt nyrefunksjon (kreatininclearance CLcr, 50-80 ml / min) er sammenlignbare med nivåene hos kvinner med normal nyrefunksjon. Serumnivåer av drospirenon er i gjennomsnitt 37% høyere hos kvinner med moderat nedsatt nyrefunksjon (CLcr, 30-50 ml / min) enn hos kvinner med normal nyrefunksjon. Drospirenonbehandling tolereres godt selv av kvinner med mild til moderat nedsatt nyrefunksjon. Behandling med drospirenon viste ingen klinisk signifikant effekt på serumkaliumkonsentrasjonen.
Effekt av nedsatt leverfunksjon
I en enkeltdosestudie på frivillige med moderat nedsatt leverfunksjon, reduserte oral clearance (CL / f) med omtrent 50% sammenlignet med de med normal leverfunksjon. Reduksjonen i clearance observert hos frivillige med moderat nedsatt leverfunksjon resulterte ikke i åpenbare forskjeller i serumkaliumkonsentrasjoner. Selv i nærvær av diabetes og samtidig behandling med spironolakton (to faktorer som kan disponere en pasient for hyperkalemi) er det ikke observert noen økning i serumkalium over de øvre grensene for normalområdet.Det kan konkluderes med at drospirenon tolereres godt hos pasienter med mild til moderat nedsatt leverfunksjon (Child-Pugh B-klassifisering).
Etniske grupper
Ingen relevante forskjeller i farmakokinetikken til drospirenon eller etinyløstradiol ble observert mellom japanske og kaukasiske kvinner.
Etinyløstradiol
Absorpsjon
Oralt administrert etinyløstradiol absorberes raskt og fullstendig. Topp serumkonsentrasjoner på ca. 33 pg / ml oppnås innen 1 - 2 timer etter enkelt oral administrering Absolutt biotilgjengelighet som et resultat av presystemisk konjugering og førstegangsmetabolisme er ca 60%. Samtidig matinntak reduserer biotilgjengeligheten av etinyløstradiol hos omtrent 25% av forsøkspersonene mens ingen endringer ble observert hos de andre.
Fordeling
Serumnivåer av etinyløstradiol reduseres i to faser, den endelige disponeringsfasen er preget av en halveringstid på omtrent 24 timer. Etinyløstradiol er sterkt, men uspesifikt, bundet til serumalbumin (ca. 98,5%), og induserer en økning i serumkonsentrasjoner av SHBG og kortikoidbindende globulin (CBG). Et tilsynelatende fordelingsvolum ble bestemt til å være omtrent 5 l / kg.
Biotransformasjon
Etinyløstradiol er utsatt for presystemisk konjugering både i slimhinnen i tynntarmen og i leveren. Etinyløstradiol metaboliseres hovedsakelig ved aromatisk hydroksylering, men et stort utvalg av hydroksylerte og metylerte metabolitter dannes, og disse er tilstede som frie metabolitter og som konjugater med glukuronider og sulfater. Metabolsk clearance av etinyløstradiol er omtrent 5 ml / min / kg.
Eliminering
Etinyløstradiol elimineres ikke i uendret form i vesentlig grad.Etinyløstradiolmetabolitter elimineres i et urin / galleforhold på 4: 6. Eliminasjonshalveringstiden for metabolitter er omtrent 1 dag.
Steady state forhold
Jevntilstander oppnås i løpet av andre halvdel av en behandlingssyklus og serumnivåer av etinyløstradiol akkumuleres til omtrent 2,0 til 2,3.
05.3 Prekliniske sikkerhetsdata
Hos laboratoriedyr var effekten av drospirenon og etinyløstradiol begrenset til de som er forbundet med anerkjent farmakologisk aktivitet. Spesielt hos dyr avslørte reproduksjonstoksisitetsstudier embryotoksiske og fostertoksiske effekter som ble ansett for artsspesifikke. Ved doser høyere enn de som ble brukt hos LERNA -brukere, ble det observert effekter på seksuell differensiering hos rottefostre, men ikke hos aper.
06.0 LEGEMIDDELOPPLYSNINGER
06.1 Hjelpestoffer
Aktive filmdrasjerte tabletter (rosa):
Kjernen på nettbrettet:
Laktosemonohydrat; pregelatinisert stivelse (mais); povidon K-30 (E1201); kroskarmellosenatrium; polysorbat 80; magnesiumstearat (E572).
Tablettbeleggfilm:
Polyvinylalkohol; titandioksid (E171); makrogol 3350; talkum; gult jernoksid (E172); rødt jernoksid (E172); svart jernoksid (E172).
Placebo (hvite) filmdrasjerte tabletter:
Kjernen på nettbrettet:
Vannfri laktose; povidon (E1201); magnesiumstearat (E572).
Tablettbeleggfilm:
Polyvinylalkohol; titandioksid (E171); makrogol 3350; talkum.
06.2 Uforlikelighet
Ikke relevant.
06.3 Gyldighetsperiode
3 år.
06.4 Spesielle forholdsregler for lagring
Denne medisinen krever ingen spesielle oppbevaringsbetingelser.
06.5 Emballasje og innhold i pakningen
Gjennomsiktig, klar til lett ugjennomsiktig PVC / PVDC-Al-blister. Hver blister inneholder 24 rosa filmdrasjerte tabletter (aktive tabletter) og 4 hvite placebo filmdrasjerte tabletter.
Pakker:
1 x 28 filmdrasjerte tabletter
3 x 28 filmdrasjerte tabletter
6 x 28 filmdrasjerte tabletter
13 x 28 filmdrasjerte tabletter
Det er ikke sikkert at alle pakningsstørrelser blir markedsført.
06.6 Bruksanvisning og håndtering
Ubrukte medisiner og avfall fra denne medisinen må kastes i henhold til lokale forskrifter.
07.0 INNEHAVER AV MARKEDSFØRINGSTILLATELSE
FARMITALIA s.r.l. - Viale A. De Gasperi 165 / B - 95127 CATANIA
08.0 NUMMER FOR MARKEDSFØRINGSTILLATELSE
0,02 mg / 3 mg filmdrasjerte tabletter 1x28 tabletter i PVC / PVDC / Al -blister - AIC: 041345012
0,02 mg / 3 mg filmdrasjerte tabletter 3x28 tabletter i PVC / PVDC / Al -blister - AIC: 041345024
0,02 mg / 3 mg filmdrasjerte tabletter 6x28 tabletter i PVC / PVDC / Al -blister - AIC: 041345036
0,02 mg / 3 mg filmdrasjerte tabletter 13x28 tabletter i PVC / PVDC / Al -blister - AIC: 041345048
09.0 DATO FOR FØRSTE GODKJENNELSE ELLER FORNYELSE AV GODKJENNINGEN
Januar 2013
10.0 DATO FOR REVISJON AV TEKSTEN
September 2014