Generellitet
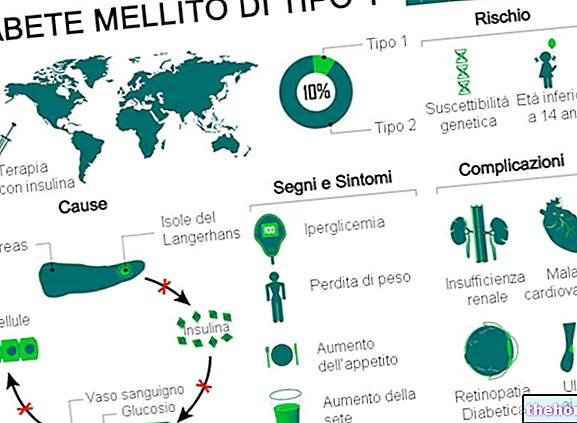
Type 1 diabetes mellitus er en metabolsk lidelse forårsaket av mangel (eller alvorlig mangel) på insulin, et hormon som produseres av bukspyttkjertelen.
De klassiske symptomene gjelder hovedsakelig økt vannlating, tørst og appetitt og vekttap.

De underliggende årsakene til denne autoimmune reaksjonen er dårlig forstått; det antas at de kan være av en genetisk type eller av endogent eller eksogent stress.
Hovedtesten som gjør det mulig å diagnostisere type 1 diabetes mellitus, og skille den fra type 2 diabetes, er basert på søket etter autoantistoffene som er involvert i den autoimmune reaksjonen.
For å leve, krever diabetes type 1 administrering av eksogent insulin, det vil si en syntetisk form av hormonet, som ligner på det naturlige. Denne terapien må følges på ubestemt tid og går generelt ikke på kompromiss med normale daglige aktiviteter. Alle diabetikere av type 1 er utdannet og opplært i selvledelse av insulinmedisinbehandling.
Ubehandlet, forårsaker type 1 diabetes mellitus forskjellige alvorlige komplikasjoner, både akutte og kroniske. Andre komplikasjoner av type 1 diabetes mellitus er av sikkerhetsmessig art og er hovedsakelig basert på hypoglykemi forårsaket av administrering av en overdreven dose insulin.
Type 1 diabetes mellitus står for 5-10% av de totale diabetes tilfellene over hele verden.
Bukspyttkjertel og diabetes mellitus type 1
Kort Anatomo-funksjonell tilbakekalling
Bukspyttkjertelen er et kjertelorgan som griper inn ved å støtte fordøyelsessystemet og det endokrine systemet av virveldyr.
Hos mennesker finnes det i bukhulen bak magen.
Det er en endokrine kjertel som produserer flere viktige hormoner, inkludert insulin, glukagon, somatostatin og bukspyttkjertel -polypeptid.
Det spiller også en eksokrin rolle, ettersom det skiller ut en fordøyelsessaft som inneholder spesifikke enzymer for fordøyelsen av karbohydrater, proteiner og lipider i kimet.
Ved type 1 diabetes mellitus er det bare den endokrine funksjonen til insulin som er kompromittert.
Patofysiologi
Type 1 (også kjent som T1D) er en form for diabetes mellitus forårsaket av autoimmun lesjon av betaceller i bukspyttkjertelen. Når de er skadet, produserer disse cellene ikke lenger insulin, uansett hva risikofaktorene og årsakene er.
Tidligere ble type 1 diabetes mellitus også referert til som insulinavhengig eller ungdomsdiabetes, men i dag anses disse definisjonene som grunnleggende feil eller ufullstendige.
De individuelle årsakene til diabetes mellitus type 1 kan relateres til ulike patofysiologiske prosesser som igjen ødelegger betacellene i bukspyttkjertelen. Prosessen foregår gjennom disse trinnene:
- Rekruttering av autoreaktive CD4 hjelper T -celler og cytotoksiske CD8 T -celler
- Rekruttering av autoantistoffer B
- Aktivering av det medfødte immunsystemet.

Årsaker
Årsakene til type 1 diabetes er ukjent.
Flere forklarende teorier er blitt fremmet, og årsakene kan være en eller flere av dem vi skal nevne:
- Genetisk predisposisjon
- Tilstedeværelse av en diabetogen aktivator (immunfaktor)
- Eksponering for et antigen (f.eks. Et virus).
Genetikk og arv
Type 1 diabetes mellitus er en sykdom som involverer mer enn 50 gener.
Avhengig av locus eller kombinasjonen av loci, kan sykdommen være: dominerende, recessiv eller mellomliggende.
Det sterkeste genet er IDDM1 og finnes på kromosom 6, nærmere bestemt i 6p21 -fargingsområdet (MHC klasse II). Noen varianter av dette genet øker risikoen for redusert histokompatibilitetskarakteristikk av type 1. Disse inkluderer: DRB1 0401, DRB1 0402, DRB1 0405, DQA 0301, DQB1 0302 og DQB1 0201, som er mer vanlige i europeiske og nordamerikanske befolkninger. Det er bemerkelsesverdig at noen ser ut til å spille en beskyttende rolle.
Et barns risiko for å utvikle type 1 diabetes mellitus er:
- 10% hvis faren rammes
- 10% hvis broren rammes
- 4% hvis moren er påvirket og var 25 år eller yngre på leveringstidspunktet
- 1% hvis moren er påvirket og var over 25 år på fødselstidspunktet.
Miljøfaktorer
Miljøfaktorer påvirker uttrykket av type 1 diabetes mellitus.
For monozygotiske tvillinger (som har samme genetiske arv), når den ene av de to er rammet av sykdommen, har den andre bare 30-50% sjanse for å manifestere den. Dette betyr at i 50-70% av tilfellene angriper sykdommen. bare en av de to identiske tvillingene. Den såkalte konkordansindeksen er mindre enn 50%, noe som tyder på en VELDIG viktig "miljøpåvirkning.
Andre miljøfaktorer refererer til boligområdet. Enkelte europeiske områder, der kaukasiske befolkninger bor, har en 10 ganger høyere risiko for debut enn mange andre. Ved flytting ser det ut til at faren øker eller reduseres basert på destinasjonslandet.
Viruss rolle
En teori om årsakene til begynnelsen av diabetes mellitus type 1 er basert på interferens av et virus, noe som kan utløse immunsystemet som av mystiske årsaker ender med å angripe også betacellene i bukspyttkjertelen.
Den virale familien Coxsackie, som rubellaviruset tilhører, ser ut til å være involvert i denne mekanismen, men bevisene er ennå ikke tilstrekkelige for å bevise det. Faktisk påvirker denne følsomheten ikke hele befolkningen, og bare noen individer som er rammet av røde hunder får diabetes type 1.
Dette antydet en viss genetisk sårbarhet, og ikke overraskende ble den arvelige tendensen til bestemte HLA -genotyper identifisert. Imidlertid forblir deres korrelasjon og autoimmune mekanisme misforstått.
Kjemikalier og legemidler
Noen kjemikalier og visse legemidler ødelegger selektivt bukspyttkjertelceller.
De pyrinuron, et gnagermiddel som ble utgitt i 1976, ødelegger selektivt betaceller i bukspyttkjertelen som forårsaker diabetes mellitus type 1. Dette produktet ble trukket tilbake fra de fleste markeder på slutten av 1970 -tallet, men ikke overalt.
Der streptozotocin, et antibiotikum og kreftmiddel som brukes i kjemoterapi for kreft i bukspyttkjertelen, dreper organets betaceller ved å frata det den endokrine kapasiteten til insulin.
Symptomer
Klassiske symptomer på type 1 diabetes mellitus inkluderer:
- Polyuri: overdreven vannlating
- Polydipsia: økt tørst
- Xerostomia: tørr munn
- Polyfagi: økt appetitt
- Kronisk utmattelse
- Uberettiget vekttap.
Akutte komplikasjoner
Mange diabetikere av type 1 får diagnosen ved starten av visse komplikasjoner som er typiske for sykdommen, for eksempel:
- Diabetisk ketoacidose
- Ikke-ketotisk hyperosmolar-hyperglykemisk koma.
Diabetisk ketoacidose: Hvordan skjer det?
Ketoacidose av type 1 diabetes mellitus oppstår på grunn av akkumulering av ketonlegemer.
Dette er metabolsk avfall som induseres av forbruk av fett og aminosyrer til energiformål. Denne omstendigheten manifesteres av mangel på insulin og påfølgende mangel på glukose i vevet.
Tegn og symptomer på diabetisk ketoacidose inkluderer:
- Xeroderma: tørr hud
- Hyperventilasjon og takypné: dyp og rask pust
- Døsighet
- Magesmerter
- Han retched.
Ikke-ketotisk Hyperosmolar-Hyperglykemisk koma
Svært ofte utløst av en "infeksjon eller ved å ta medisiner i nærvær av diabetes mellitus type 1, har den en dødelighet på opptil 50%.
Den patologiske mekanismen gir:
- Overdreven glykemisk konsentrasjon
- Intens nyrefiltrering for glukoseutskillelse
- Mangel på rehydrering.
Det viser seg ofte som fokale eller generaliserte anfall.
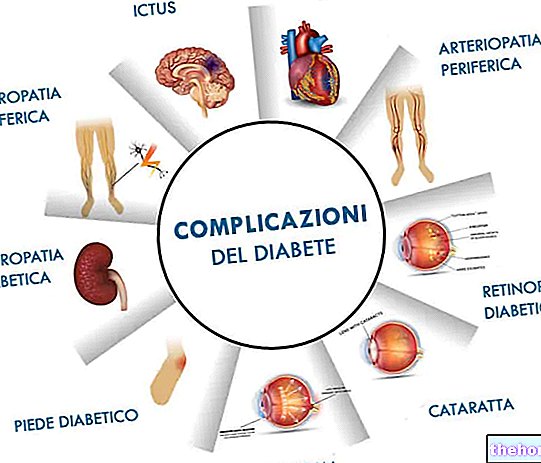
Kroniske komplikasjoner
De langsiktige komplikasjonene av diabetes mellitus type 1 er hovedsakelig relatert til makro- og mikroangiopatier (komplikasjoner av blodårene).
Komplikasjoner av dårlig behandlet type 1 diabetes mellitus kan omfatte:
- Karsykdommer i makrosirkulasjonen (makroangiopatier): hjerneslag, hjerteinfarkt
- Karsykdommer i mikrosirkulasjonen (mikroangiopatier): retinopatier, nefropatier og nevropatier
- Andre, i slekt eller ikke relatert til det ovennevnte: diabetisk nyresvikt, følsomhet for infeksjoner, diabetisk fotamputasjon, grå stær, urinveisinfeksjoner, seksuell dysfunksjon etc.
- Klinisk depresjon: i 12% av tilfellene.
Det patologiske grunnlaget for makroangiopatier er aterosklerose.
Imidlertid kan kardiovaskulær sykdom og nevropati også ha et autoimmun grunnlag. For denne typen komplikasjoner har kvinner en 40% høyere dødsrisiko enn menn.
Infeksjoner i urinveiene
Personer med type 1 diabetes mellitus viser en økt frekvens av urinveisinfeksjoner.
Årsaken er blæredysfunksjon relatert til diabetisk nefropati. Dette kan føre til redusert følsomhet, noe som igjen fører til en økning i urinretensjon (risikofaktor for infeksjoner).
Seksuell dysfunksjon
Seksuell dysfunksjon er ofte et resultat av fysiske faktorer (som nerveskader og / eller dårlig sirkulasjon) og psykologiske faktorer (som stress og / eller depresjon forårsaket av sykdommens krav).
- Hanner: de vanligste seksuelle problemene hos menn er ereksjon og ejakulasjonsvansker (retrograd komplikasjon).
- Kvinne: Statistiske studier har vist at det er en signifikant sammenheng mellom type 1 diabetes mellitus og seksuelle problemer hos kvinner (selv om mekanismen er uklar). De vanligste dysfunksjonene inkluderer redusert følsomhet, tørrhet, vanskeligheter / manglende evne til å oppnå orgasme, smerter under sex og redusert libido.
Diagnose
Type 1 diabetes mellitus er preget av tilbakevendende og vedvarende hyperglykemi, som kan diagnostiseres med ett eller flere av følgende krav:
- Fastende blodsukker lik eller større enn 126 mg / dL (7.0mmol / L)
- Blodsukker lik eller større enn 200 mg / dl (11,1 mmol / L), 2 timer etter oral administrering av en oral mengde lik 75 g glukose (glukosetoleransetest)
- Hyperglykemi symptomer og diagnostisk bekreftelse (200 mg / dL eller 11,1 mmol / L)
- Glykert hemoglobin (type A1c) lik eller større enn 48 mmol / mol.
NB. Disse kriteriene er anbefalt av Verdens helseorganisasjon (WHO).
Debut
Omtrent ¼ av personer med diabetes mellitus type 1 begynner med diabetisk ketoacidose. Dette er definert som en "metabolsk acidose forårsaket av" økningen av ketonlegemer i blodet; denne økningen er igjen forårsaket av den eksklusive energibruken til fettsyrer og aminosyrer.
Mer sjelden kan diabetes mellitus type 1 begynne med hypoglykemisk kollaps (eller koma). Dette skyldes overdreven produksjon av insulin de få øyeblikkene før det siste avbruddet. Dette er en ganske farlig omstendighet.
Differensialdiagnose
Diagnose av andre typer diabetes skjer under forskjellige omstendigheter.
For eksempel med vanlig skjerm, med tilfeldig påvisning av hyperglykemi og gjennom gjenkjenning av sekundære symptomer (tretthet og synsforstyrrelser).
Type 2 diabetes identifiseres ofte sent for utbruddet av langsiktige komplikasjoner, for eksempel: slag, hjerteinfarkt, nevropar, fotsår eller problemer med å helbrede sår, øyeproblemer, soppinfeksjoner og fødsel som lider av makrosomi eller hypoglykemi.
Et positivt resultat, i fravær av entydig hyperglykemi, må uansett bekreftes ved gjentakelse av et positivt resultat.
Differensialdiagnosen mellom type 1 og type 2 diabetes mellitus, begge preget av hyperglykemi, gjelder hovedsakelig årsaken til metabolsk svekkelse.
Mens det i type 1 er en signifikant reduksjon i insulin på grunn av ødeleggelse av pankreasbetaceller, i type 2 er det insulinresistens (fraværende i type 1).
En annen faktor som kjennetegner type 1 diabetes mellitus er tilstedeværelsen av antistoffer rettet mot ødeleggelse av betaceller i bukspyttkjertelen.
Autoantistoffdeteksjon
Utseendet i blodet av autoantistoffer knyttet til diabetes mellitus type 1 har vist seg å være i stand til å forutsi sykdomsutbruddet allerede før hyperglykemi.
De viktigste autoantistoffene er:
- Øyecelle autoantistoffer
- Insulin autoantistoffer
- Autoantistoffer rettet mot 65 kDa isoform av glutaminsyre -dekarboksylase (GAD),
- Tyrosin-fosfatase anti-IA-2 autoantistoffer
- Sinktransportør 8 autoantistoffer (ZnT8).
Per definisjon KAN diagnosen type 1 diabetes IKKE stilles før symptomene og kliniske tegn begynner. Utseendet til autoantistoffer kan imidlertid fortsatt avgrense en tilstand av "latent autoimmun diabetes".
Ikke alle personer som viser ett eller noen av disse autoantistoffene utvikler diabetes mellitus type 1. Risikoen øker når de øker; for eksempel med tre eller fire forskjellige antistofftyper er et risikonivå på 60- nådd. 100%.
Tidsintervallet mellom utseendet av autoantistoffer i blodet og begynnelsen av klinisk diagnostiserbar type 1 diabetes mellitus kan være et par måneder (spedbarn og små barn); på den annen side kan det hos noen individer ta flere år.
Bare analysen av auto-antistoffer mot øyer krever konvensjonell immunfluorescensdeteksjon, mens de andre måles med spesifikke radiobindingstester.
Forebygging og terapi
Type 1 diabetes mellitus er foreløpig ikke forebyggbar.
Noen forskere hevder at det kan unngås hvis det behandles riktig i sin latente autoimmune fase, før immunsystemet aktiveres mot betaceller i bukspyttkjertelen.
Immunsuppressive legemidler
Det ser ut til at syklosporin A, et immunsuppressivt middel, er i stand til å blokkere ødeleggelsen av betaceller. Imidlertid gjør nyretoksisiteten og andre bivirkninger det svært upassende for langvarig bruk.
Anti-CD3 antistoffer, inkludert teplizumab og "otelixizumab, ser ut til å bevare insulinproduksjonen. Mekanismen for denne effekten skyldes sannsynligvis bevaring av regulatoriske T -celler. Disse mediatorene undertrykker aktiveringen av immunsystemet, opprettholder homeostase og toleransen for selvantigener. Varigheten av disse effektene er fortsatt ukjent
Anti-CD20-antistoffene til rituximab de hemmer B-celler, men langtidseffektene er ukjente.
Kosthold
Noen undersøkelser har antydet at amming reduserer risikoen for å utvikle type 1 diabetes mellitus.
Inntak av D -vitamin på 2000 IE i det første leveåret har vist seg å være forebyggende, men årsakssammenhengen mellom næringsstoff og sykdom er uklar.
Barn med antistoffer mot betacelleproteiner, når de behandles med vitamin B3 (PP eller niacin), viser en drastisk reduksjon i forekomsten i løpet av de første syv årene av livet.
Stress og depresjon
Det psykologiske stresset knyttet til livsstilen til diabetes type 1 er av betydelig størrelse; ikke overraskende inkluderer komplikasjonene av denne patologien også depressive symptomer og alvorlig depresjon.
For å unngå dette er det forebyggende tiltak som inkluderer: trening, hobbyer og deltakelse i veldedige formål.
Insulin
I motsetning til type 2 diabetes, er ikke kosthold og trening en kur.
For hormoninsuffisiens tvinges diabetikere av type 1 til å injisere insulin subkutant eller gjennom pumping.
I dag er insulin syntetisk; tidligere har hormoner av animalsk opprinnelse (storfe, hester, fisk, etc.) blitt brukt.
Det er fire hovedtyper av insulin:
- Hurtigvirkende: "effekten setter inn på 15" minutter, og toppet seg mellom 30 og 90 ".
- Korttidsvirkende: "effekten setter inn på 30" minutter, og topper seg mellom 2 og 4 timer.
- Mellomvirkning: effekten skjer etter 1-2 timer, med en topp mellom 4 og 10 timer.
- Langtidsvirkende: administrert en gang om dagen, har en effekt som oppstår på 1-2 timer, med en "langvarig handling som varer i alle 24.
MERK FØLGENDE! Overskudd av insulin kan forårsake hypoglykemi (
Kostholdsstyring og blodglukosedeteksjon er to svært viktige faktorer som tjener til å unngå overflødig og defekt av eksogent insulin.
Når det gjelder dietten, er en av hjørnesteinene karbohydrattellingen; for det som angår det glykemiske estimatet, er det imidlertid tilstrekkelig å bruke en elektronisk enhet (glukometer).
Se også: Diett av diabetes mellitus type 1.
Målet med diett / hormonell styring er å holde glykemi rundt 80-140 mg / dl på kort sikt og glykert hemoglobin under 7%, for å unngå langsiktige komplikasjoner.
For ytterligere informasjon: Legemidler til behandling av diabetes type 1 "
Bukspyttkjertel transplantasjon
Ved diabetes type 1, spesielt i tilfeller der insulinbehandling er vanskeligere, er det også mulig å utføre en transplantasjon av betaceller i bukspyttkjertelen.
Vanskelighetene er knyttet til rekruttering av kompatible givere og bivirkninger ved bruk av medisiner mot avvisning.
Suksessraten de første 3 årene (definert som insulinuavhengighet) er estimert til å være rundt 44%.
Epidemiologi
Type 1 diabetes utgjør 5-10% av alle diabetes tilfeller, eller 11-22.000.000 over hele verden.
I 2006 påvirket type 1 diabetes mellitus 440 000 barn under 14 år og var hovedårsaken til diabetes hos de under 10 år.
Diagnosen diabetes type 1 øker med omtrent 3% hvert år.
Prisene varierer veldig fra land til land:
- I Finland er det 57 tilfeller per 100 000 per år
- I Nord-Europa og USA, 8-17 tilfeller per 100 000 per år
- I Japan og Kina, 1-3 tilfeller per 100 000 per år.
Asiatiske amerikanere, latinamerikanere og spanske amerikanere av farge er mer sannsynlig å få type 1 diabetes mellitus enn ikke-spanske hvite.
Forskning
Type 1 diabetesforskning er finansiert av myndigheter, industri (f.eks. Farmasøytiske selskaper) og veldedige organisasjoner.
For tiden beveger eksperimentet seg i to forskjellige retninger:
- Pluripotente stamceller: Dette er celler som kan brukes til å generere ytterligere spesifikke betaceller. I 2014 ga et eksperiment på mus et positivt resultat, men før disse teknikkene kan brukes hos mennesker, er det nødvendig med mer forskning.
- Vaksine: Vaksiner for å behandle eller forebygge diabetes type 1 er utviklet for å indusere immuntoleranse på betaceller i bukspyttkjertelen og insulin. Etter noen mislykkede utfall er det foreløpig ingen fungerende vaksine. Nye protokoller har blitt igangsatt siden 2014.