I denne tilstanden er de typiske symptomene på åpen hypotyreose knappe eller fraværende: økningen i TSH -nivåer klarer å holde skjoldbruskhormonverdiene i normalområdet.
Den hyppigste årsaken til subklinisk hypotyreose er Hashimotos thyroiditt.
Skjoldbrusk: viktige punkter
Før du definerer egenskapene til subklinisk hypotyreose, er det nødvendig å kort huske noen forestillinger knyttet til skjoldbruskkjertelen:
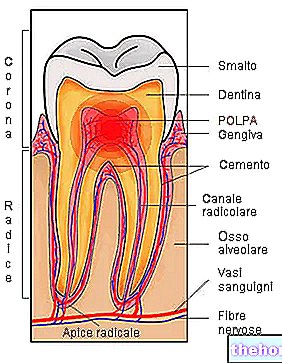
- Skjoldbruskkjertelen er en liten endokrin kjertel, som ligger i den fremre delen av nakken, foran og lateralt til strupehodet og luftrøret. De viktigste hormonene den produserer - tyroksin (T4) og triiodothyronine (T3) - kontrollerer metabolske aktiviteter og er ansvarlige for at de fleste av kroppens celler fungerer.
- Nærmere bestemt signaliserer skjoldbruskkjertelhormonene hvor raskt kroppen må fungere og hvordan den må bruke mat og kjemikalier for å produsere energi og utføre funksjonene riktig. Ikke bare det: skjoldbruskkjertelen griper inn i vekst- og utviklingsprosessene i mange vev. Og stimulerer mobilnettet aktiviteter, og optimaliserer spesielt funksjonene til det kardiovaskulære systemet og nervesystemet.
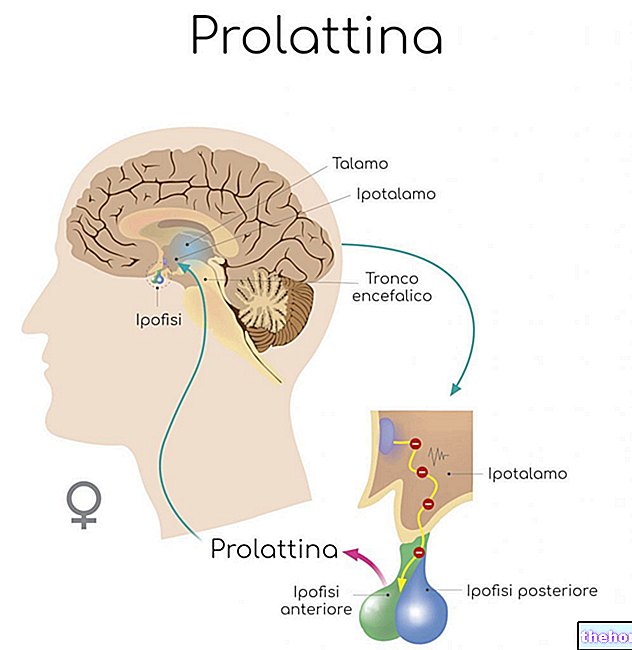
- Skjoldbruskhormonproduksjon aktiveres og deaktiveres via et tilbakemeldingssystem. Blant de forskjellige faktorene som er involvert i denne mekanismen, er skjoldbruskstimulerende hormon (TSH) ansvarlig for å opprettholde konsentrasjonen av skjoldbruskkjertelhormoner stabil i blodet.
Jeg er et eksempel:
- Hashimotos tyreoiditt (hovedårsak til subklinisk hypothyroidisme);
- Basedow-Graves sykdom.
Andre årsaker til subklinisk hypotyreose kan være:
- Tidligere akutt betennelse;
- Jodmangel (diett: diett fattig på jod eller rik på matvarer, kalt "gozzigeni", som hindrer assimilering; endemisk: lang opphold i jodmangel geografiske områder, spesielt fjellrike og langt fra sjøen);
- Iatrogen, spesielt:
- Tidligere ablativ terapi med radioaktivt jod;
- Skjoldbrusk fjerning kirurgi (thyroidektomi);
- Legemidler (amiodaron, litium, jodholdige radiologiske kontrastmidler, etc.);
- Utilstrekkelig erstatningsterapi;
- Ekstern strålebehandling av hode og nakke (administreres for eksempel ved laryngeal karsinom, Hodgkins lymfom, leukemi, intrakranielle neoplasmer, etc.).
Subklinisk hypotyreose kan også presentere seg i en idiopatisk form (dvs. for uidentifiserbare årsaker).
Hvem er mest utsatt
Subklinisk hypotyreose er relativt vanlig (prevalens anslås å være mellom 4 og 10% i befolkningen generelt).
Tilstanden påvirker hovedsakelig med stigende alder og hos kvinnelig kjønn ("kritiske" perioder for skjoldbruskkjertelfunksjon er graviditet og overgangsalder).
Subklinisk hypotyreose er spesielt vanlig hos de med underliggende Hashimotos tyroiditt.
Emnene som er mest disponert for å utvikle subklinisk hypotyreose er:
- Downs syndrom pasienter;
- Kvinner i fødselsperioden (innen 6 måneder);
- Overgangsalder kvinner;
- Eldre pasienter;
- Pasienter med type 1 diabetes mellitus;
- Pasienter med hjertesvikt;
- Pasienter med en slektshistorie med skjoldbruskkjertelen;
- Pasienter med andre autoimmune sykdommer.
Det skal huskes at subklinisk hypotyreose er en tilstand der endringen av skjoldbruskkjertelfunksjonen er mild til moderat. Hvis det blir neglisjert, kan imidlertid dysfunksjonen utvikle seg til fullstendig hypotyreose (de sirkulerende nivåene av TSH er forhøyet og verdiene til skjoldbruskkjertelhormoner er under de normale grensene, derfor er de utilstrekkelige til å opprettholde en tilstand av euthyroidisme).
Subklinisk hypotyreose: hovedsymptomer
Manifestasjoner av subklinisk hypothyroidisme kan være subtile eller milde.
Symptomer oppstår vanligvis etter et langt subklinisk forløp og kan omfatte:
- Muskel svakhet
- Asteni;
- Søvnighet på dagtid
- Kald intoleranse;
- Konsentrasjonsvansker
- Heshet;
- Tørr og grov hud;
- Øyelokk ødem;
- Tap av hukommelse
- Forstoppelse.
I de fleste tilfeller forblir subklinisk hypotyreose stabil i flere år og kan noen ganger avta.
Risikoen for subklinisk hypotyreose for å utvikle seg mot den åpenbare formen er større hos eldre pasienter og hos personer med høye antistoffskjoldbrusk-antistoffverdier (en parameter som indikerer tilstedeværelsen av autoimmune sykdommer).
Problemer forbundet med subklinisk hypotyreose
De siste årene har flere vitenskapelige studier assosiert subklinisk hypothyroidisme med ulike kliniske tilstander.
I tillegg til mulig progresjon av dysfunksjonen opp til fullstendig hypotyreose, kan det være:
- Økning i nivået av lipoproteiner med lav tetthet;
- Økt kardiovaskulær risiko;
- Kognitiv tilbakegang (hos eldre pasienter);
- Angst og depresjon.
I tillegg er det mer sannsynlig at pasienter med subklinisk hypotyreose utvikler:
- Hyperkolesterolemi (økning i nivået av totalt kolesterol);
- Aterosklerose;
- Dyslipidemi;
- Koronararteriesykdom;
- Perifer arteriell sykdom.
Diagnosen subklinisk hypotyreose kan stilles basert på:
- Pasientens forsiktige historie;
- Tilstedeværelse av symptomer og tegn på mild hypofunksjon i skjoldbruskkjertelen;
- Måling av serumkonsentrasjoner av TSH, fri T4 (FT4) og fri T3 (FT3) etter en enkel blodprøve.
Subklinisk hypothyroidisme er preget av forhøyede serumnivåer av TSH (skjoldbruskstimulerende hormon) assosiert med normale nivåer av frie skjoldbruskhormoner (FT3 og FT4) ved to anledninger med minst 2-3 måneders mellomrom.
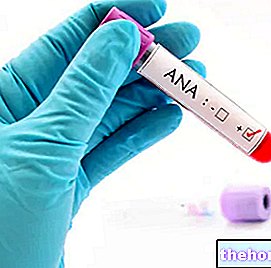
Påvisning av anti-tyroglobulin antistoffer (Ab anti-TG) og anti-tyroperoksidase antistoffer (Ab anti-TPO) i blodet gjør det mulig å etablere den autoimmune etiologien til subklinisk hypothyroidisme og muligheten til å starte erstatningsterapi med L-Thyroxine (L- T4).
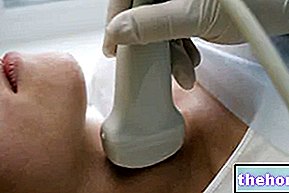
Skjoldbrusk -ultralyd, scintigrafi og finnålsaspirasjon er en nyttig fullføring for evaluering av det kliniske tilfellet, ettersom de gir informasjon om morfologi og funksjonell kapasitet til skjoldbruskkjertelen.

Hvilke tester er nødvendig for subklinisk hypotyreose?
Blodprøvene som er nyttige for diagnosen subklinisk hypothyroidisme er:
- Dosering av TSH, FT3 og FT4 (fri form av T4);
- Stimulustest med TRH (tyrotropinfrigivende hormon);
- Dosering av anti-tyroperoksidase antistoffer (Ab anti-TPO) og anti-tyroglobulin (Ab anti-TG);
- Total kolesterol, HDL, LDL og triglyserider dosering.
Ved subklinisk hypothyroidisme er sirkulerende skjoldbruskhormonnivåer vanligvis funnet innenfor normale grenser, assosiert med en forhøyet serum TSH-verdi. Dosen av antiskjoldbruskkjertelantistoffer lar oss indikere tilstedeværelsen av antistoffer som er ansvarlige for den vanligste formen for hypothyroidisme. Det vil si, den autoimmune.
Hva skal jeg gjøre når det oppstår høy TSH?
Det første du må gjøre er å gjenta TSH -doseringen, etter 2 eller 12 uker for å utelukke en "forbigående anomali. Evalueringen av" FT4 er nyttig for å definere tilstanden til subklinisk hypothyroidisme og gjør det mulig å evaluere alvorlighetsgraden.
Subklinisk hypotyreose vs forbigående økning i TSH
TSH -doseringen er de mest følsomme laboratoriedataene for diagnose av subklinisk hypothyroidisme. Det må imidlertid vurderes at noen fysiologiske eller patologiske situasjoner forbigående kan øke sekresjonen av TSH.
Årsakene til dette fenomenet inkluderer søvnforstyrrelser, abnormiteter i døgnrytmen (f.eks. Nattarbeid), eksponering for giftige stoffer (plantevernmidler, industrikjemikalier, etc.), noen former for skjoldbruskkjertelbetennelse (subakutt eller postpartum), antithyroidmedisiner eller hemmende sekresjon av TSH (glukokortikoider, dopamin etc.), større kirurgi, alvorlige traumer, infeksjoner og underernæring.
basert på skjoldbruskkjertelhormon (erstatningsterapi med L-tyroksin, L-T4; f.eks. levotyroksin), først ved lave doser. Målet med behandlingen er å gjenopprette tilstanden til euthyroidisme.
Før du fortsetter med L-tyroksinerstatningsterapi, bør imidlertid legen overvåke dysfunksjonen på kort tid (ca. 3-6 måneder) og bekrefte TSH-økningen (det kan skyldes en forbigående abnormitet)).
Hvis L-tyroksin ikke tas (på grunn av pasientens manglende overholdelse av den terapeutiske protokollen) eller ikke er tilstrekkelig, opprettes en tilstand med hypotyreose. Av denne grunn må pasienten med subklinisk hypotyreose, mens han tar stoffet, gjennomgå regelmessig oppfølging for å kontrollere effektene av behandlingen.
Subklinisk hypotyreose: skjema for overvåking
- Etter det første funnet av forhøyede TSH og normale skjoldbruskhormoner, utfør doseringen av TSH, FT4 og Anti-Thyroperoxidase antistoffer (Ab anti-TPO) i blodet etter 2-3 måneder.
- Hvis TSH er normal, ikke utfør ytterligere tester;
- Hvis TSH er høy (dvs. subklinisk hypotyreose er vedvarende):
- Utfør en ultralydundersøkelse av skjoldbruskkjertelen;
- Evaluer skjoldbruskfunksjonen hver sjette måned (TSH og FT4); etter 2 år kan denne sjekken bli årlig.
Generelt bør skjoldbruskkjertelfunksjon evalueres hos gravide, hos de som utvikler symptomer på hypothyroidisme eller i andre blodkjemitester.
Behandling av subklinisk hypotyreose: ja eller nei?
Selv i dag er behandling eller ikke av subklinisk hypothyroidisme gjenstand for kontrovers i de forskjellige retningslinjene.
Generelt starter erstatningsterapi med skjoldbruskkjertelhormon når TSH -verdiene er større enn 10 µU / ml. Når det gjelder konsentrasjoner under 10 µU / ml, derimot, har en større stimulering av TSH på skjoldbruskkjertelen en tendens til å bli utnyttet, slik at dette fortsatt sikrer en normal produksjon av skjoldbruskkjertelhormoner. Terapi kan startes for TSH -verdier mellom 4 og 10 µU / ml ved kronisk autoimmun thyroiditt eller nodulær skjoldbrusk sykdom.
Den eneste tilstanden der behandling av subklinisk hypotyreose alltid er indikert hos voksne er graviditet, for å unngå dysfunksjonens effekter på svangerskap og fosterutvikling. Behandlingen kan starte med behandling i nærvær av kliniske symptomer eller ved tilfelle av sameksisterende hyperlipidemi og hjertesvikt.