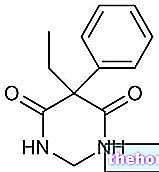
Aktive ingredienser: Amiodaron (amiodaronhydroklorid)
CORDARONE 150 mg / 3 ml injeksjonsvæske, oppløsning for intravenøs bruk
Cordarone pakningsinnsatser er tilgjengelige for pakninger:- CORDARONE 150 mg / 3 ml injeksjonsvæske, oppløsning for intravenøs bruk
- CORDARONE 200 mg tabletter
Hvorfor brukes Cordarone? Hva er den til?
FARMAKOTERAPEUTISK KATEGORI
Antiarytmisk, klasse III
TERAPEUTISKE INDIKASJONER
Intravenøs cordarone bør brukes når en rask respons er nødvendig eller når oral administrering ikke er mulig.
- Behandling og forebygging av alvorlige rytmeforstyrrelser som er motstandsdyktige mot andre spesifikke terapier: supraventrikulære takykardier (paroksysmal og ikke-paroksysmal), atriale ekstrasystoler, atrieflimmer og fibrillering.
- Gjensidig supraventrikulær paroksysmal takykardi som ved Wolff-Parkinson-hvitt syndrom. Ventrikulære ekstrasystoler og takykardier.
Kontraindikasjoner Når Cordarone ikke skal brukes
- Sinus bradykardi, sinoatrial blokk og sinus sykdom uten elektrostimulator (risiko for bihulebetennelse).
- Ledningsforstyrrelser, uten elektrostimulator (atrioventrikulære blokker, bi- eller trifaskulære blokker). I disse tilfellene kan injiserbar amiodaron brukes i spesialiserte enheter og ved hjelp av en elektrosystolisk stimulator.
- Kardiovaskulær kollaps, alvorlig arteriell hypotensjon.
- Kombinasjon med legemidler som kan forårsake "torsade de pointes" (se "Interaksjoner").
- Dystyroidisme pågår eller løst. I tvilsomme tilfeller, utfør en skjoldbruskfunksjonstest før behandling.
- Overfølsomhet overfor jod eller amiodaron eller overfor noen av hjelpestoffene.
- Graviditet, unntatt i unntakstilfeller, på grunn av virkningen på skjoldbruskkjertelen til fosteret.
- Amming, ettersom amiodaron skilles ut i morsmelk i betydelige mengder.
- Intravenøs injeksjon er kontraindisert i tilfeller av hypotensjon, alvorlig respirasjonssvikt, myokardiopati eller hjertesvikt (risiko for forverring).
- Gitt tilstedeværelsen av benzylalkohol i formuleringen, er intravenøs administrering av amiodaron kontraindisert hos nyfødte, spedbarn og barn opptil 3 år.
Forholdsregler for bruk Hva du trenger å vite før du bruker Cordarone
Intravenøs administrering av amiodaron bør bare utføres på spesialiserte sykehusenheter og under kontinuerlig overvåking (EKG, blodtrykk).
For å unngå reaksjoner på injeksjonsstedet, bør amiodaron administreres gjennom en sentral venelinje når det er mulig (se "Bivirkninger").
Amiodaron kan ofte forårsake lungetoksisitet: spesiell oppmerksomhet må gis spesielt hos pasienter som lider av kardiomyopatier og alvorlige koronar hjertesykdommer. Ved symptomer som produktiv hoste, pustevansker, feber, vekttap, er det nødvendig for pasienter å kontakte legen din for å utføre diagnostiske undersøkelser og iverksette passende terapeutiske tiltak.I noen tilfeller kan lungetoksisitet vise seg sent, selv etter flere ukers avsluttet behandling: spesielt de med suboptimale kroppsfunksjoner som kan eliminere stoffet saktere, bør ikke undervurdere de nevnte symptomene.
Vær forsiktig ved hypotensjon, alvorlig respirasjonssvikt, alvorlig og ikke -kompensert hjertesvikt.
Pediatriske pasienter: Sikkerhet og effekt av amiodaron hos disse pasientene er ikke påvist, og derfor anbefales ikke bruk av legemidlet til barn.
CORDARONE injiserbar inneholder benzylalkohol (se "Sammensetning - hjelpestoffer") som konserveringsmiddel og må ikke brukes til spedbarn. Tilfeller av dødelig gispesyndrom er rapportert etter intravenøs administrering av oppløsninger som inneholder dette konserveringsmiddelet hos nyfødte (under en måned). Symptomer inkluderer brå pipende pust, hypotensjon, bradykardi og kardiovaskulær kollaps.
Legemidlet inneholder 60,6 mg benzylalkohol i hver 3 ml ampull. Benzylalkohol kan forårsake toksiske og allergiske reaksjoner hos spedbarn og barn opptil 3 år.
Anestesi. Før operasjonen bør anestesilege informeres om at pasienten behandles med amiodaron (se "Interaksjoner").
Interaksjoner Hvilke medisiner eller matvarer kan endre effekten av Cordarone
Fortell legen din eller apoteket dersom du nylig har tatt andre legemidler, også reseptfrie.
Legemidler som induserer Torsade de Pointes eller QT -forlengelse
Legemidler som induserer Torsade de Pointes
Foreningen med legemidler som er i stand til å gi "torsade de pointes" er kontraindisert (se "Kontraindikasjoner"):
- antiarytmika som klasse IA, sotalol, bepridil.
- ikke-anti-arytmiske legemidler som vincamin, noen nevroleptika, inkludert sultoprid, cisaprid, erytromycin E.V., pentamidin (for parenteral administrering), da det kan være en økt risiko for livstruende "torsade de pointes".
QT -forlengende medisiner.
Samtidig administrering av amiodaron med andre legemidler som er kjent for å forlenge QT -intervallet krever nøye vurdering av de potensielle risikoene og fordelene for hver pasient ettersom risikoen for torsade de pointes kan økes og pasientene bør overvåkes for QT -forlengelse.
Fluorokinoloner bør unngås hos pasienter som behandles med amiodaron.
Legemidler som reduserer hjertefrekvensen eller forårsaker automatisme og / eller ledningsforstyrrelser.
Foreningen med disse stoffene anbefales ikke:
- Betablokkere og kalsiumkanalblokkere som reduserer hjertefrekvensen (verapamil, diltiazem) på grunn av muligheten for automatisme (overdreven bradykardi) og ledningsforstyrrelser.
F.aktører som kan indusere hypokalemi
Foreningen med legemidler som kan indusere hypokalemi anbefales ikke:
- Stimulerende avføringsmidler: på grunn av utseendet på en mulig hypokalemi, øker følgelig risikoen for "torsade de pointes"; andre typer avføringsmidler må derfor brukes.
Forsiktighet bør utvises når følgende legemidler kombineres med Cordarone:
- diuretika som kan gi hypokalemi, alene eller i kombinasjon
- systemiske glukokortikoider og mineralokortikoider, tetrakosaktid
- amfotericin B via E.V. Hypokalemi bør forebygges (og korrigeres), QT -intervall måles, og antiarytmika bør ikke administreres ved "torsade de pointes" (ventrikulær pacing bør startes; IV magnesium kan brukes).
Generell anestesi (se "Forholdsregler for bruk" og "Bivirkninger")
Potensielt alvorlige komplikasjoner er rapportert hos pasienter som gjennomgår generell anestesi: bradykardi (ufølsom for atropin), hypotensjon, ledningsforstyrrelser, redusert hjerteeffekt.
Svært sjeldne tilfeller av alvorlige respiratoriske komplikasjoner (akutt respiratorisk nødsyndrom hos voksne), noen ganger dødelige, har blitt observert, vanligvis i perioden umiddelbart etter operasjonen.Dette kan ha sammenheng med en mulig interaksjon med høy oksygenkonsentrasjon.
Effekt av Cordarone på andre legemidler
Amiodaron og / eller dets metabolitt, desetylamiodaron, hemmer CYP1A1, CYP1A2, CYP3A4, CYP2C9, CYP2D6 og P-glykoprotein og kan øke eksponeringen for underlaget.
På grunn av amiodarons lange halveringstid kan interaksjoner observeres i flere måneder etter at amiodaron er stoppet.
- PgP -underlag
Amiodaron er en P-glykoprotein (P-gp) hemmer. Samtidig administrering med P-gp-substrater forventes å føre til en økning i eksponeringen.
Digital
Forstyrrelser i automatisme (overdreven bradykardi) og atrioventrikulær ledning (synergistisk virkning) kan forekomme; Videre er en økning i plasma digoksinkonsentrasjoner på grunn av redusert digoksinklarering mulig.
Elektrokardiografiske og plasma digoksinnivåer bør derfor overvåkes; og pasienter bør overvåkes for kliniske tegn på digitalis toksisitet. Digitalis -doseringen må kanskje justeres.
Dabigatran
Forsiktighet bør utvises ved administrering av amiodaron med dabigatran på grunn av blødningsfare. Dosen av dabigatran må kanskje justeres i henhold til autorisert produktinformasjon.
- CYP2C9 underlag
Amiodaron øker konsentrasjonene av CYP2C9 -substrater som warfarin eller fenytoin ved inhibering av cytokrom P450 2C9.
Warfarin
Kombinasjonen av warfarin og amiodaron kan forsterke effekten av det orale antikoagulant, og dermed øke risikoen for blødning.Det er nødvendig å overvåke protrombinnivåene (INR) mer regelmessig og justere dosen av antikoagulantia både under behandling med amiodaron og etter avbrudd. .
Fenytoin
Kombinasjonen av fenytoin med amiodaron kan føre til overdose av fenytoin som kan føre til nevrologiske symptomer. Klinisk overvåking bør utføres og dosen av fenytoin bør reduseres så snart symptomer på overdosering oppstår; plasmafenytoin -nivåer bør bestemmes.
- CYP 2D6 underlag
Flecainide
Amiodaron øker plasmakonsentrasjonen av flekainid ved å hemme cytokrom CYP 2D6. Deretter bør doseringen av flekainid justeres.
- CYP P450 3A4 underlag
Når disse legemidlene administreres samtidig med amiodaron, en hemmer av CYP 3A4, kan det oppstå en økning i plasmakonsentrasjonen som kan føre til en økning i toksisiteten.
Statiner: Risikoen for muskeltoksisitet øker ved samtidig administrering av amiodaron og statiner som metaboliseres av CYP 3A4, for eksempel simvastatin, atorvastatin og lovastatin. Det anbefales at et statin som ikke metaboliseres av CYP 3A4 brukes når det gis samtidig med amiodaron.
Ciklosporin Kombinasjon med amiodaron kan øke plasmanivåene av cyklosporin ved å redusere clearance Dosen bør justeres.
Fentanyl: Kombinasjon med amiodaron kan øke de farmakologiske effektene av fentanyl og øke risikoen for toksisitet.
Andre legemidler som metaboliseres av CYP 3A4: lidokain, takrolimus, sildenafil, midazolam, triazolam, dihydroergotamin, ergotamin, kolkisin
Effekt av andre legemidler på Cordarone -hemmere av CYP 3A4 og CYP 2C8 har potensial til å hemme metabolismen av amiodaron og øke eksponeringen Det anbefales at CYP 3A4 -hemmere (f.eks. Grapefruktjuice og noen legemidler) unngås under behandling med amiodaron.
Advarsler Det er viktig å vite at:
For intravenøs injeksjon, se også "Kontraindikasjoner".
- Administrasjon ved intravenøs injeksjon anbefales vanligvis ikke på grunn av hemodynamisk risiko (alvorlig hypotensjon, kardiovaskulær kollaps); derfor, når det er mulig, er administrering ved venøs infusjon å foretrekke.
- Intravenøs injeksjon bør begrenses til akutte situasjoner, og i tilfeller der andre alternative behandlinger har mislyktes og bare bør brukes i kardiologiske gjenopplivingsenheter og under kontinuerlig overvåking (EKG, blodtrykk).
- Dosen er omtrent 5 mg / kg kroppsvekt på en tid på ikke mindre enn 3 minutter. Den intravenøse injeksjonen skal ikke gjentas innen 15 minutter etter den første injeksjonen, selv om den siste injeksjonen bare var 1 ampull (risiko for irreversibel kollaps).
- Ikke tilsett andre produkter i samme sprøyte. Ikke injiser andre produkter på samme linje. Hvis behandlingen skal fortsette, bør intravenøs infusjon brukes (se "Dose, metode og tidspunkt for administrering").
- Produktet er inkompatibelt med aminofyllin-, heparin- og natriumkloridoppløsninger.
- Bruk av medisinsk utstyr og utstyr som inneholder myknere som DEHP (di-2-etylfenylftalat) kan føre til at de frigjøres i nærvær av amiodaron.For å minimere pasientens eksponering for DEHP, bør den siste fortynningen av amiodaron for infusjon helst administreres gjennom media inneholder ikke DEHP.
- Periodisk overvåking av lungefunksjonen anbefales; ved begynnende ikke-produktiv hoste, isolert dyspné eller assosiert med forverring av den generelle tilstanden (tretthet, vekttap), feber, indikeres en pulmonal radiografisk sjekk og om nødvendig passende kliniske og instrumentelle undersøkelser. Ved lungetoksisitet er det nødvendig å vurdere behovet for å redusere eller avbryte behandling med amiodaron, og sette opp en kortisonbehandling.Det må tas i betraktning at tiden før lungetoksisitet begynner kan være svært variabel (fra noen dager til måneder), og at forsinkelse i diagnosen i mange tilfeller kan føre til dødelig utgang.
Hjerteendringer
Ny debut eller forverring av behandlede arytmier, noen ganger dødelige, er rapportert. Det er viktig, men vanskelig, å skille et tap av legemiddeleffektivitet fra en proarytmisk effekt, uansett er dette forbundet med en forverring av hjertesykdommen. Proarytmiske effekter rapporteres sjeldnere med amiodaron enn med andre antiarytmika og forekommer vanligvis i sammenheng med faktorer som forlenger QT -intervallet, for eksempel interaksjoner med andre legemidler og / eller elektrolyttforstyrrelser (se interaksjoner og bivirkninger).
Leverforstyrrelser (se Bivirkninger)
Nær overvåking av leverfunksjonen (transaminaser) anbefales ved oppstart av amiodaronbehandling, og regelmessig under behandling Akutte leversykdommer (inkludert alvorlig hepatocellulær insuffisiens eller leversvikt, noen ganger dødelig) og kroniske leversykdommer kan oppstå ved oral og intravenøs amiodaron og innen de første 24 timene med IV -administrering. Derfor bør amiodarondosen reduseres eller behandlingen seponeres hvis transaminasehøyden er større enn 3 ganger den øvre grensen for det normale.
De kliniske og biologiske tegnene på kroniske leversykdommer på grunn av oral amiodaron kan være minimale (hepatomegali, transaminaseforhøyelser opptil 5 ganger verdien som tilsvarer den øvre grensen for normal) og reversible ved seponering av behandlingen, men tilfeller er rapportert. dødelig utfall.
Ved hepatomegali eller mistanke om kolestase, bør legemidlet seponeres umiddelbart og pasienten skal gjennomgå ultralydkontroll. Av disse grunnene kan stoffet ikke brukes til pasienter med tydelige kliniske og laboratorietegn på aktiv leversykdom; i mildere tilfeller kan den bare brukes når den er uunnværlig og må suspenderes når det er en forverring av leverskaden
Legemiddelinteraksjoner (se interaksjoner)
Samtidig bruk av amiodaron med følgende legemidler anbefales ikke: betablokkere, kalsiumkanalblokkere som reduserer hjertefrekvensen (verapamil, diltiazem), stimulerende avføringsmidler som kan forårsake hypokalemi.
Graviditet og amming
Rådfør deg med lege eller apotek før du tar medisiner.
Gravid
Amiodaron er kontraindisert bortsett fra når fordelen oppveier risikoen, på grunn av virkningen på skjoldbruskkjertelen til fosteret.
Betydelige mengder amiodaron skilles ut i morsmelk; naturlig amming er derfor kontraindisert hos pasienter behandlet med stoffet.
Forening med statiner
Det anbefales at et statin som ikke metaboliseres av CYP 3A4 brukes når det gis samtidig med amiodaron (se interaksjoner).
Dosering og bruksmåte Hvordan bruke Cordarone: Dosering
I forhold til de farmasøytiske egenskapene bør konsentrasjoner lavere enn 600 mg / l ikke brukes. Bruk bare 5% isotonisk dekstroseoppløsning (glukose). Ikke tilsett andre produkter i infusjonsoppløsningen. Venøs infusjon:
- Laster dosering: gjennomsnittlig dosering er 5 mg / kg utelukkende i 250 ml 5% dekstroseoppløsning (glukose), administrert over en periode mellom 20 minutter og 2 timer, denne dosen kan gjentas fra 2 til 3 ganger på 24 timer. Infusjonshastigheten må tilpasses den kliniske responsen. Den terapeutiske effekten vises i løpet av de første minuttene og reduseres deretter gradvis, så en påfølgende infusjon må utføres.
- Vedlikeholdsdose: 10 til 20 mg / kg på 24 timer (vanligvis 600-800 mg / 24 timer og opptil 1200 mg / 24 timer) i 250 ml 5% dextroseoppløsning (glukose) i noen dager. Bytt til den orale ruten fra den første infusjonsdagen.
Intravenøs injeksjon
(se også "Spesielle advarsler")
Dosen er 5 mg / kg, injeksjonsvarigheten bør ikke være mindre enn 3 minutter. Ikke tilsett noe annet produkt i sprøyten.
Samtidig behandling
For pasienter som tar amiodaron samtidig med statiner, se Forholdsregler for bruk og interaksjoner.
Pediatrisk populasjon
Sikkerhet og effekt av amiodaron hos barn er ikke fastslått.
Gitt tilstedeværelsen av benzylalkohol i formuleringen, er intravenøs administrering av amiodaron kontraindisert hos nyfødte, spedbarn og barn opptil 3 år.
Overdosering Hva du skal gjøre hvis du har tatt for mye Cordarone
Det er ingen informasjon tilgjengelig om tilfeller av overdose med intravenøs amiodaron.
Det er ikke mye informasjon tilgjengelig om akutt overdose med oralt administrert amiodaron. Noen få tilfeller av sinus bradykardi, hjertestans, ventrikulær takykardi, "torsade de pointes", sirkulasjonssvikt og leverskade er rapportert.
Behandlingen må være symptomatisk. Verken amiodaron eller dets metabolitter er dialyserbare.
Ved utilsiktet inntak av en overdreven dose CORDARONE, må du varsle legen din umiddelbart eller gå til nærmeste sykehus.
HVIS DU HAR NOEN tvil om å bruke CORDARONE, KONTAKT Legen din eller apoteket.
Bivirkninger Hva er bivirkningene av Cordarone
Som alle andre legemidler kan CORDARONE forårsake bivirkninger, men ikke alle får det.
Følgende bivirkninger er klassifisert etter systemorganklasse og frekvens ved bruk av følgende konvensjon: svært vanlige (≥ 10%), vanlige (≥ 1%og <10%), uvanlige (≥ 0,1%og <1%), sjeldne (≥ 0,01%og <0,1%), svært sjeldne (<0,01%), ikke kjent (kan ikke anslås ut fra tilgjengelige data).
Hjertepatologier
Vanlig: generelt moderat bradykardi
Veldig sjelden:
- markert bradykardi, bihulebetennelse som krever seponering av behandlingen, spesielt hos pasienter med dysfunksjon i sinusnoden og / eller eldre pasienter
- oppstart eller forverring av arytmi, noen ganger etterfulgt av hjertestans (se spesielle advarsler og interaksjoner)
Frekvens ikke kjent: Torsade de pointes (se "Interaksjoner")
Endokrine patologier
Frekvens ikke kjent: Hypertyreose
Gastrointestinale lidelser
Svært sjelden: kvalme
Generelle lidelser og tilstander på administrasjonsstedet
Vanlige: Reaksjoner på injeksjonsstedet som smerte, erytem, ødem, nekrose, ekstravasasjon, infiltrasjon, betennelse, indurasjon, tromboflebitt, flebitt, cellulitt, infeksjon, pigmenteringsendringer.
Forstyrrelser i det hepatobiliære systemet
Veldig sjelden:
- isolert økning i serumtransaminaser, vanligvis moderat (1,5 til 3 ganger normalt) ved behandlingsstart.De kan gå tilbake til det normale med dosereduksjon eller til og med spontant
- akutt leversykdom med forhøyede serumtransaminase -nivåer og / eller gulsott, inkludert leversvikt, noen ganger dødelig. I slike tilfeller bør behandlingen avbrytes, og det anbefales derfor å overvåke leverfunksjonen (se spesielle advarsler).
Forstyrrelser i immunsystemet
Svært sjelden: anafylaktisk sjokk
Frekvens ikke kjent: angioneurotisk ødem (Quinckes ødem)
Muskel -skjelett- og bindevevssykdommer
Frekvens ikke kjent: ryggsmerter.
Endringer i nervesystemet
Veldig sjelden
- godartet intrakranial hypertensjon (pseudotumor cerebri)
- hodepine.
Sykdommer i luftveiene, thorax og mediastinum
- Alvorlig, noen ganger dødelig, lungetoksisitet kan oppstå, spesielt hvis den ikke diagnostiseres umiddelbart. Denne toksisiteten inkluderer lungealveolitt, lungebetennelse, astmasymptomer, lipoid lungebetennelse og lungefibrose. Lungetoksisitet, hoste og dyspné kan ledsages av radiografiske og funksjonelle tegn på interstitiell lungebetennelse (endret alveolar-kapillær diffusjon); fremveksten av disse kliniske tegnene krever at behandlingen avsluttes og administreres av kortikosteroider. Slike symptomer kan også vise seg sent etter at behandlingen er avsluttet: nøye og langvarig overvåking av pasienten er derfor nødvendig for å identifisere mulige endringer i lungefunksjonen.
Veldig sjelden
- interstitiell lungebetennelse (se Forholdsregler for bruk). Røntgen av brystet bør utføres ved mistanke om diagnose. Amiodaronbehandling bør imidlertid vurderes på nytt da interstitiell lungebetennelse generelt er reversibel ved tidlig seponering av behandling med amiodaron; en kortisonbehandling bør også bli vurdert.
- alvorlige, noen ganger dødelige, respiratoriske komplikasjoner (akutt respiratorisk nødsyndrom hos voksne) (se interaksjoner).
- bronkospasme og / eller apné i tilfeller av alvorlig respiratorisk insuffisiens og spesielt hos astmatiske pasienter.
Hud og subkutant vev
Svært sjelden: svette
Frekvens ikke kjent: urticaria
Vaskulære patologier
Vanlige: blodtrykksfall, vanligvis moderat og forbigående. Det har vært rapporter om alvorlig hypotensjon eller kollaps etter overdose eller for rask injeksjon
svært sjelden: hetetokter.
Overholdelse av instruksjonene i pakningsvedlegget reduserer risikoen for bivirkninger.
Informer lege eller apotek dersom noen av bivirkningene blir alvorlige, eller du merker noen bivirkninger som ikke er nevnt i dette pakningsvedlegget.
Utløp og oppbevaring
Oppbevares ved en temperatur som ikke overstiger 25 ° C.
Utløpsdato: se utløpsdatoen som er trykt på pakken. Den angitte utløpsdatoen refererer til produktet i intakt emballasje, riktig lagret.
Advarsel: ikke bruk medisinen etter utløpsdatoen som er angitt på pakningen.
Legemidler bør ikke kastes i avløpsvann eller husholdningsavfall. Spør apoteket om hvordan du skal kaste medisiner du ikke bruker lenger. Dette vil bidra til å beskytte miljøet.
Oppbevar dette legemidlet utilgjengelig for barn.
SAMMENSETNING
En ampull inneholder aktiv ingrediens: amiodaronhydroklorid 150 mg Hjelpestoffer: benzylalkohol 60,6 mg, polysorbat 80, vann til injeksjonsvæsker.
LEGEMIDDELFORM OG INNHOLD
Injeksjonsvæske, oppløsning 5 og 6 ampuller à 150 mg / 3 ml
Kildepakningsvedlegg: AIFA (Italian Medicines Agency). Innhold publisert i januar 2016. Informasjonen som er tilstede er kanskje ikke oppdatert.
For å få tilgang til den mest oppdaterte versjonen, er det lurt å gå til nettstedet til AIFA (Italian Medicines Agency). Ansvarsfraskrivelse og nyttig informasjon.
01.0 LEGEMIDLETS NAVN
CORDARONE 150 MG / 3 ML LØSNING FOR INJEKSJON FOR INTRAVENØS BRUK
02.0 KVALITATIV OG KVANTITATIV SAMMENSETNING
Ett hetteglass inneholder:
Aktivt prinsipp: amiodaronhydroklorid 150 mg
Hjelpestoffer: benzylalkohol
For fullstendig liste over hjelpestoffer, se pkt.6.1.
03.0 LEGEMIDDELFORM
Injeksjonsvæske, oppløsning for intravenøs bruk.
04.0 KLINISK INFORMASJON
04.1 Terapeutiske indikasjoner
Intravenøs cordarone bør brukes når en rask respons er nødvendig eller når oral administrering ikke er mulig.
Behandling og forebygging av alvorlige rytmeforstyrrelser som er motstandsdyktige mot andre spesifikke terapier: supraventrikulære takykardier (paroksysmal og ikke-paroksysmal), atriale ekstrasystoler, atrieflimmer og fibrillering.
Gjensidig supraventrikulær paroksysmal takykardi som ved Wolff-Parkinson-hvitt syndrom. Ventrikulære ekstrasystoler og takykardier.
04.2 Dosering og administrasjonsmåte
Se også avsnitt 6.6.
Venøs infusjon:
• Laster dosering: gjennomsnittlig dosering er 5 mg / kg utelukkende i 250 ml 5% dekstroseoppløsning (glukose), administrert over en periode mellom 20 minutter og 2 timer, denne dosen kan gjentas fra 2 til 3 ganger på 24 timer . Infusjonshastigheten må tilpasses den kliniske responsen.
Den terapeutiske effekten vises i løpet av de første minuttene og reduseres deretter gradvis, så en påfølgende infusjon må utføres.
• Vedlikeholdsdose: fra 10 til 20 mg / kg på 24 timer (vanligvis 600-800 mg / 24 timer og opptil 1200 mg / 24 timer) i 250 ml 5% dextroseoppløsning (glukose) i noen dager.
Bytt til den orale ruten fra den første infusjonsdagen.
Intravenøs injeksjon
(se pkt. 4.4).
Dosen er 5 mg / kg, injeksjonsvarigheten bør ikke være mindre enn 3 minutter. Ikke tilsett noe annet produkt i sprøyten.
Pediatrisk populasjon
Sikkerhet og effekt av amiodaron hos barn er ikke fastslått.
Tilgjengelige data er beskrevet i avsnitt 5.1 og 5.2.
Gitt tilstedeværelsen av benzylalkohol i formuleringen, er intravenøs administrering av amiodaron kontraindisert hos nyfødte, spedbarn og barn opptil 3 år.
Samtidig behandling
For pasienter som tar amiodaron samtidig med HMG-CoA reduktasehemmere (statiner), se pkt.4.4 og 4.5.
04.3 Kontraindikasjoner
• Sinus bradykardi, sinoatrial blokk og sinus sykdom uten elektrostimulator (risiko for bihulebetennelse).
• Ledningsforstyrrelser, uten elektrostimulator (atrio-ventrikulære blokker, bi- eller trifaskulære blokker). I disse tilfellene kan injiserbar amiodaron brukes i spesialiserte enheter og ved hjelp av en elektrosystolisk stimulator.
• Kardiovaskulær kollaps, alvorlig arteriell hypotensjon.
• Kombinasjon med legemidler som er i stand til å bestemme "torsade de pointes" (se avsnitt 4.5).
• Dystyroidisme pågår eller er løst. I tvilsomme tilfeller, utfør en skjoldbruskfunksjonstest før behandling.
• Overfølsomhet overfor jod eller amiodaron eller overfor noen av hjelpestoffene.
• Graviditet, unntatt unntaksvis (se pkt. 4.6).
• Amming (se avsnitt 4.6).
• Intravenøs injeksjon er kontraindisert i tilfeller av hypotensjon, alvorlig respirasjonssvikt, myokardiopati eller hjertesvikt (risiko for forverring).
• På grunn av tilstedeværelsen av benzylalkohol i formuleringen er intravenøs administrering av amiodaron kontraindisert hos nyfødte, spedbarn og barn opptil 3 år.
04.4 Spesielle advarsler og passende forholdsregler for bruk
Spesielle advarsler
For intravenøs injeksjon, se også avsnitt 4.3.
• Administrasjon ved intravenøs injeksjon anbefales vanligvis ikke på grunn av hemodynamisk risiko (alvorlig hypotensjon, kardiovaskulær kollaps); derfor, når det er mulig, er administrering ved venøs infusjon å foretrekke.
• Intravenøs injeksjon bør begrenses til akutte situasjoner, i tilfeller der andre alternative behandlinger har mislyktes, og bør bare brukes i kardiologiske gjenopplivingsenheter og under kontinuerlig overvåking (EKG, blodtrykk).
• Dosen er omtrent 5 mg / kg kroppsvekt; amiodaron må injiseres på ikke mindre enn 3 minutter. Den intravenøse injeksjonen skal ikke gjentas innen 15 minutter etter den første injeksjonen, selv om den siste injeksjonen bare var 1 ampull (risiko for irreversibel kollaps).
• Ikke legg andre produkter til den samme sprøyten. Ikke injiser andre produkter på samme linje. Hvis behandlingen skal fortsette, bør venøs infusjon brukes (se pkt.4.2).
Hjerteendringer
Ny debut eller forverring av behandlede arytmier, noen ganger dødelige, er rapportert. Det er viktig, men vanskelig, å skille et tap av legemiddeleffektivitet fra en proarytmisk effekt, uansett er dette forbundet med en forverring av hjertesykdommen. Proarytmiske effekter rapporteres sjeldnere med amiodaron enn med andre antiarytmika og forekommer vanligvis i sammenheng med faktorer som forlenger QT -intervallet, for eksempel interaksjoner med andre legemidler og / eller elektrolyttforstyrrelser (se pkt. 4.5 og 4.8).
Leverproblemer (se pkt.4.8)
Nær overvåking av leverfunksjonen (transaminaser) anbefales ved oppstart av amiodaronbehandling, og regelmessig under behandling Akutte leversykdommer (inkludert alvorlig hepatocellulær insuffisiens eller leversvikt, noen ganger dødelig) og kroniske leversykdommer kan oppstå ved oral og intravenøs amiodaron og innen de første 24 timene med IV administrasjon.
Derfor bør amiodarondosen reduseres eller behandlingen seponeres hvis transaminasehøyden er større enn 3 ganger den øvre grensen for det normale.
De kliniske og biologiske tegnene på kroniske leversykdommer på grunn av oral amiodaron kan være minimale (hepatomegali, transaminaseforhøyelser opptil 5 ganger verdien som tilsvarer den øvre grensen for normal) og reversible ved seponering av behandlingen, men tilfeller er rapportert. dødelig utfall.
Ved hepatomegali eller mistanke om kolestase, bør legemidlet seponeres umiddelbart og pasienten skal gjennomgå ultralydkontroll.
Av disse grunnene kan stoffet ikke brukes til pasienter med tydelige kliniske og laboratorietegn på aktiv leversykdom; i mildere tilfeller kan den bare brukes når den er uunnværlig og må suspenderes når en forverring av leverskaden oppstår.
Legemiddelinteraksjoner (se avsnitt 4.5)
Samtidig bruk av amiodaron med følgende legemidler anbefales ikke: betablokkere, kalsiumkanalblokkere som reduserer hjertefrekvensen (verapamil, diltiazem), stimulerende avføringsmidler som kan forårsake hypokalemi.
Forholdsregler for bruk
Intravenøs administrering av amiodaron bør bare utføres på spesialiserte sykehusenheter og under kontinuerlig overvåking (EKG, blodtrykk).
For å unngå reaksjoner på injeksjonsstedet bør amiodaron administreres gjennom en sentral venelinje når det er mulig (se pkt. 4.8).
Vær forsiktig ved hypotensjon, alvorlig respirasjonssvikt, alvorlig og ikke -kompensert hjertesvikt.
Pediatriske pasienter : Sikkerhet og effekt av amiodaron hos disse pasientene er ikke påvist.Derfor anbefales ikke bruk av stoffet til barn.
CORDARONE injiserbare ampuller inneholder benzylalkohol (se pkt. 6.1) som konserveringsmiddel og bør ikke brukes til nyfødte. Tilfeller av dødelig gispesyndrom er rapportert etter intravenøs administrering av oppløsninger som inneholder dette konserveringsmiddelet hos nyfødte (under en måned). Symptomer inkluderer brå pipende pust, hypotensjon, bradykardi og kardiovaskulær kollaps.
Legemidlet inneholder 60,6 mg benzylalkohol i hver 3 ml ampull.
Benzylalkohol kan forårsake toksiske og anafylaktiske reaksjoner hos spedbarn og barn opptil 3 år.
Anestesi. Før operasjonen bør anestesilege informeres om at pasienten behandles med amiodaron (se pkt. 4.5).
Forening med statiner.
Det anbefales at et statin som ikke metaboliseres av CYP 3A4 brukes når det gis samtidig med amiodaron (se pkt. 4.5).
Lungetoksisitet
Lungetoksisitet knyttet til inntak av amiodaron er en hyppig og alvorlig bivirkning som kan oppstå hos opptil 10% av pasientene, og som kan være dødelig hos omtrent 8% av de berørte pasientene, hovedsakelig på grunn av mangel på diagnose. Tidspunktet for reaksjonen under behandlingen varierer fra noen få dager til noen få måneder eller år med inntak; i noen tilfeller kan starten også forekomme etter en viss tid fra behandlingen er avsluttet.
Risikoen for toksisitet gjør imidlertid ikke risiko / nytte -forholdet for amiodaron ugunstig, noe som opprettholder dets nytteverdi. Imidlertid må man være ytterst oppmerksom på å umiddelbart identifisere de første tegnene på lungetoksisitet, spesielt hos pasienter som lider av kardiomyopati og alvorlig koronar hjertesykdom. der slik identifisering kan være mer problematisk.
Risikoen for amiodaron lungetoksisitet øker med doser over 400 mg / dag, men kan også forekomme ved lave doser tatt i mindre enn 2 år.
Lungetoksisitet manifesteres av lungealveolitt, lungebetennelse, interstitiell lungebetennelse, lungefibrose, bronkial astma. Pasienter som utvikler lungetoksisitet har ofte uspesifikke symptomer, for eksempel ikke-produktiv hoste, dyspné, feber og vekttap.
Alle disse symptomene kan maskeres av patologien som amiodaron er indikert for, og kan være betydelig alvorlig hos pasienter over 70 år, som vanligvis har redusert funksjonsevne eller allerede eksisterende hjertesykdommer. -Respiratorisk. Tidlig diagnose ved hjelp av pulmonal radiografisk kontroll og muligens nødvendige kliniske og instrumentelle undersøkelser er av avgjørende betydning ettersom lungetoksisitet er svært reversibel, spesielt i form av utslettende bronkiolitt og lungebetennelse.
Lungesymptomer og objektivitet må derfor kontrolleres med jevne mellomrom, og behandlingen må avbrytes ved mistanke om lungetoksisitet, med tanke på kortisonbehandling: symptomene går vanligvis tilbake innen 2-4 uker etter at amiodaron avsluttes. I noen tilfeller kan lungetoksisitet vise seg sent, til og med uker etter at behandlingen er avsluttet: Personer med suboptimale organiske funksjoner, som kan eliminere stoffet saktere, må derfor overvåkes nøye.
04.5 Interaksjoner med andre legemidler og andre former for interaksjon
• Legemidler som induserer Torsade de Pointes eller QT -forlengelse
- Legemidler som induserer Torsade de Pointes
Kombinasjonen med legemidler som kan forårsake "torsade de pointes" er kontraindisert (se avsnitt 4.3):
• antiarytmika som klasse IA, sotalol, bepridil.
• ikke-anti-arytmiske legemidler som vincamin, noen nevroleptika, inkludert sultoprid, cisaprid, erytromycin E.V., pentamidin (for parenteral administrering), da det kan være en økt risiko for livstruende "torsade de pointes".
• QT-forlengende medisiner.
Samtidig administrering av amiodaron med andre legemidler som er kjent for å forlenge QT -intervallet krever nøye vurdering av de potensielle risikoene og fordelene for hver pasient ettersom risikoen for torsade de pointes kan økes og pasientene bør overvåkes for QT -forlengelse.
Fluorokinoloner bør unngås hos pasienter som behandles med amiodaron.
• Legemidler som reduserer hjertefrekvensen eller forårsaker automatisme og / eller ledningsforstyrrelser.
Foreningen med disse stoffene anbefales ikke:
• betablokkere og kalsiumkanalblokkere som reduserer hjertefrekvensen (verapamil, diltiazem) på grunn av muligheten for automatisme (overdreven bradykardi) og ledningsforstyrrelser.
• Faktorer som kan indusere hypokalemi
Foreningen med legemidler som kan indusere hypotassemi anbefales ikke:
• stimulerende avføringsmidler: på grunn av utseendet av en mulig hypokalemi, og dermed øke risikoen for "torsade de pointes"; andre typer avføringsmidler må derfor brukes.
Forsiktighet bør utvises når følgende legemidler kombineres med Cordarone:
• diuretika som kan forårsake hypokalemi, alene eller i kombinasjon
• systemiske glukokortikoider og mineralokortikoider, tetrakosaktid
• amfotericin B via E.V.
Hypokalemi bør forebygges (og korrigeres): QT -intervall bør overvåkes og antiarytmika bør ikke administreres ved "torsade de pointes" (ventrikulær pacing bør startes, magnesium IV kan brukes).
• Generell anestesi (se pkt. 4.4 og 4.8)
Potensielt alvorlige komplikasjoner er rapportert hos pasienter som gjennomgår generell anestesi: bradykardi (ufølsom for atropin), hypotensjon, ledningsforstyrrelser, redusert hjerteeffekt.
Svært sjeldne tilfeller av alvorlige respiratoriske komplikasjoner (akutt respiratorisk nødsyndrom hos voksne), noen ganger dødelige, har blitt observert, vanligvis i perioden umiddelbart etter operasjonen.Dette kan ha sammenheng med en mulig interaksjon med høy oksygenkonsentrasjon.
Effekt av Cordarone på andre legemidler
Amiodaron og / eller dets metabolitt, desetylamiodaron, hemmer CYP1A1, CYP1A2, CYP3A4, CYP2C9, CYP2D6 og P-glykoprotein og kan øke eksponeringen for underlaget.
På grunn av amiodarons lange halveringstid kan interaksjoner observeres i flere måneder etter at amiodaron er stoppet.
• PgP -underlag
Amiodaron er en P-glykoprotein (P-gp) hemmer. Samtidig administrering med P-gp-substrater forventes å føre til en økning i eksponeringen.
• Digital
Forstyrrelser i automatisme (overdreven bradykardi) og atrioventrikulær ledning (synergistisk virkning) kan forekomme; Videre er en økning i plasma digoksinkonsentrasjoner på grunn av redusert digoksinklarering mulig.
Elektrokardiografiske og plasma digoksinnivåer bør derfor overvåkes; og pasienter bør overvåkes for kliniske tegn på digitalis toksisitet. Digitalis -doseringen må kanskje justeres.
• Dabigatran
Forsiktighet bør utvises ved administrering av amiodaron med dabigatran på grunn av blødningsfare. Dosen av dabigatran må kanskje justeres i henhold til autorisert produktinformasjon.
• CYP2C9 underlag
Amiodaron øker konsentrasjonene av CYP2C9 -substrater som warfarin eller fenytoin ved inhibering av cytokrom P450 2C9.
- Warfarin
Kombinasjonen av warfarin og amiodaron kan øke effekten av det orale antikoagulant, og dermed øke risikoen for blødning. Protrombinnivåer (INR) bør overvåkes mer regelmessig og doseringen av antikoagulantia justeres både under behandling med amiodaron enn etter avbrudd.
• Fenytoin
Kombinasjonen av fenytoin med amiodaron kan føre til overdose av fenytoin som kan føre til nevrologiske symptomer. Klinisk overvåking bør utføres og dosen av fenytoin bør reduseres så snart symptomer på overdosering oppstår; plasmafenytoin -nivåer bør bestemmes.
• CYP2D6 -underlag
• Flecainide
Amiodaron øker plasmakonsentrasjonen av flekainid ved å hemme cytokrom CYP 2D6. Deretter bør doseringen av flekainid justeres.
• CYP P450 3A4 underlag:
Når disse legemidlene administreres samtidig med amiodaron, en hemmer av CYP 3A4, kan det oppstå en økning i plasmakonsentrasjonen som kan føre til en økning i toksisiteten.
• Statiner: Risikoen for muskeltoksisitet øker ved samtidig administrering av amiodaron og statiner som metaboliseres av CYP 3A4, for eksempel simvastatin, atorvastatin og lovastatin.Det anbefales at et statin som ikke metaboliseres av CYP 3A4 brukes når det gis samtidig med amiodaron.
• Syklosporin: Kombinasjon med amiodaron kan øke plasmanivåene av cyklosporin ved å redusere clearance Dosen bør justeres.
• Fentanyl: Kombinasjonen med amiodaron kan øke de farmakologiske effektene av fentanyl og øke risikoen for toksisitet.
• Andre legemidler metabolisert av CYP 3A4: lidokain, takrolimus, sildenafil, midazolam, triazolam, dihydroergotamin, ergotamin, kolkisin.
Effekt av andre legemidler på Cordarone
CYP3A4- og CYP2C8 -hemmere har potensial til å hemme metabolismen av amiodaron og øke eksponeringen.
Det anbefales at CYP3A4 -hemmere (f.eks. Grapefruktjuice og noen medisiner) unngås under behandling med amiodaron.
04.6 Graviditet og amming
Svangerskap
Amiodaron er kontraindisert under graviditet, med mindre fordelen oppveier risikoen på grunn av virkningen på skjoldbruskkjertelen i fosteret.
Foringstid
Amiodaron er kontraindisert hos ammende mødre, da det skilles ut i morsmelk i betydelige mengder.
04.7 Påvirkning av evnen til å kjøre bil og bruke maskiner
Ikke relevant.
04.8 Bivirkninger
Følgende bivirkninger er klassifisert etter systemorganklasse og frekvens ved bruk av følgende konvensjon: svært vanlige (≥ 10%), vanlige (≥ 1% og
Hjertepatologier
• Felles:
generelt moderat bradykardi.
• Veldig sjelden:
• markert bradykardi, bihulebetennelse som krever seponering av behandlingen, spesielt hos pasienter med dysfunksjon i sinusnoden og / eller eldre pasienter.
• begynnelsen eller forverringen av arytmi, noen ganger etterfulgt av hjertestans (se pkt. 4.4 "Spesielle advarsler" og 4.5).
• Frekvens ikke kjent:
Torsade de pointes (se avsnitt 4.5)
Endokrine patologier
Frekvens ikke kjent: Hypertyreose
Gastrointestinale lidelser
• Svært sjelden: kvalme
Generelle lidelser og tilstander på administrasjonsstedet
• Vanlige: Reaksjoner på injeksjonsstedet som smerter, erytem, ødem, nekrose, ekstravasasjon, infiltrasjon, betennelse, indurasjon, tromboflebitt, flebitt, cellulitt, infeksjon, pigmenteringsendringer.
Hepatobiliære lidelser
Veldig sjelden:
• isolert økning i serumtransaminaser, vanligvis moderat (1,5 til 3 ganger normale verdier) ved behandlingsstart. De kan gå tilbake til det normale med dosereduksjon eller til og med spontant.
• akutt leversykdom med forhøyede serumtransaminase -nivåer og / eller gulsott, inkludert leversvikt, noen ganger dødelig. I slike tilfeller bør behandlingen stoppes og monitorering av leverfunksjon anbefales derfor (se pkt. 4.4 "Spesielle advarsler").
Forstyrrelser i immunsystemet
Svært sjelden: anafylaktisk sjokk
Frekvens ikke kjent: angioneurotisk ødem (Quinckes ødem)
Muskel -skjelett- og bindevevssykdommer
Frekvens ikke kjent: ryggsmerter.
Nervesystemet lidelser
Veldig sjelden:
• godartet intrakranial hypertensjon (pseudotumor cerebri)
• hodepine.
Sykdommer i luftveiene, thorax og mediastinum
• Alvorlig lungetoksisitet, noen ganger dødelig, kan forekomme hos omtrent 10% av pasientene, spesielt hvis de ikke blir diagnostisert umiddelbart. Denne toksisiteten inkluderer lungealveolitt, lungebetennelse, astmasymptomer, lipoid lungebetennelse og lungefibrose. Lungetoksisitet, hoste og dyspné kan ledsages av radiografiske og funksjonelle tegn på interstitiell lungebetennelse (endret alveolar-kapillær diffusjon); fremveksten av disse kliniske tegnene krever at behandlingen avsluttes og administreres av kortikosteroider. Slike symptomer kan også vise seg sent etter at behandlingen er avsluttet: nøye og langvarig overvåking av pasienten er derfor nødvendig for å identifisere mulige endringer i lungefunksjonen.
Veldig sjelden
• interstitiell lungebetennelse (se pkt. 4.4 "forsiktighetsregler for bruk"). Røntgen av brystet bør utføres ved mistanke om diagnose. Amiodaronbehandling bør imidlertid vurderes på nytt da interstitiell lungebetennelse generelt er reversibel etter tidlig seponering av behandling med amiodaron; kortison behandling bør også vurderes.
• alvorlige, noen ganger dødelige, respiratoriske komplikasjoner (akutt respiratorisk nødsyndrom hos voksne) (se pkt. 4.5).
• bronkospasme og / eller apné i tilfeller av alvorlig respiratorisk insuffisiens og spesielt hos astmatiske pasienter.
Hud og subkutant vev
• Svært sjelden: svette
• Frekvens ikke kjent: elveblest
Vaskulære patologier
• Felles
• redusert blodtrykk, vanligvis moderat og forbigående. Det har vært rapporter om alvorlig hypotensjon eller kollaps etter overdose eller for rask injeksjon
• svært sjelden: hetetokter.
04.9 Overdosering
Det er ingen informasjon tilgjengelig om tilfeller av overdose med intravenøs amiodaron.
Det er ikke mye informasjon tilgjengelig om akutt overdose med oralt administrert amiodaron. Noen få tilfeller av sinus bradykardi, hjertestans, ventrikulær takykardi, "torsade de pointes", sirkulasjonssvikt og leverskade er rapportert.
Behandlingen må være symptomatisk. Verken amiodaron eller dets metabolitter er dialyserbare.
05.0 FARMAKOLOGISKE EGENSKAPER
05.1 Farmakodynamiske egenskaper
Farmakoterapeutisk gruppe: Kardiovaskulært system, antiarytmika, klasse III; ATC -kode: C01BD01
Antiarytmiske egenskaper :
• Fase 3 -forlengelse av hjertefibrets virkningspotensial, hovedsakelig på grunn av en reduksjon i kaliumstrømmen (klasse III i henhold til klassifiseringen av Vaughan Williams); denne forlengelsen er ikke korrelert med hjertefrekvensen.
• Redusert sinusautomatikk, noe som fører til bradykardi, ufølsom for administrering av atropin.
• Ikke-konkurransedyktig alfa- og beta-adrenerg hemming.
• Sakte i sinoatrial, atrial og nodal ledning, noe som er mer uttalt når pulsen er høy.
• Ingen endringer i intraventrikulær ledning.
• Ved atriell, nodal og ventrikulær nivå: økning i ildfast periode og reduksjon i eksitabilitet i myokardiet.
• Bremsing av ledning og forlengelse av ildfaste perioder i tilbehørsatrioventrikulære kanaler.
Anti-iskemiske egenskaper :
• Moderat fall i perifer motstand og reduksjon i hjertefrekvens som resulterer i redusert oksygenbehov.
• Ikke-konkurrerende antagonisme for alfa- og beta-adrenerge reseptorer.
• Økt koronarutgang på grunn av en direkte effekt på glattmuskel i myokardielle arterier.
• Opprettholdelse av hjerteeffekten på grunn av redusert aortatrykk og perifer motstand.
Annen :
• Redusert hjertekontraktilitet spesielt etter intravenøs injeksjon.
Pediatrisk populasjon
Det er ikke utført kontrollerte pediatriske studier.
I publiserte studier ble sikkerheten til amiodaron evaluert hos 1118 pediatriske pasienter med forskjellige arytmier. Følgende doser ble brukt i pediatriske kliniske studier.
Intravenøs rute
• ladningsdose: 5 mg / kg kroppsvekt administrert over en periode mellom 20 minutter og 2 timer - vedlikeholdsdose: 10 til 15 mg / kg / dag fra noen få timer til flere dager
Om nødvendig kan oral behandling startes samtidig med den vanlige ladningsdosen.
05.2 Farmakokinetiske egenskaper
Etter administrering ved injeksjon synker blodkonsentrasjonen av amiodaron
raskt siden amiodaron deponeres i vevet; maksimal effekt oppnås etter 15 minutter etter injeksjonen og er oppbrukt i de påfølgende 4 timene. Ved en enkelt administrering elimineres stoffet gradvis; det akkumuleres i vevet i ved gjentatte injeksjoner eller hvis behandlingen fortsetter oralt.
Amiodaron metaboliseres hovedsakelig av CYP3A4 og også av CYP2C8.
Amiodaron og dets metabolitt, desetylamiodaron, har potensial til å hemme CYP1A1, CYP1A2, CYP2C19, CYP2D6, CYP3A4 in vitro. Amiodaron og desetylamiodaron er også potensielt i stand til å hemme noen transportører som P-gp. In vivo-data beskriver samspillet mellom amiodaron og CYP3A4, CYP2C9, CYP2D6 og P-gp substrater.
Det er ikke utført kontrollerte pediatriske studier. I de begrensede publiserte dataene som er tilgjengelige for pediatriske pasienter, ble det ikke funnet noen forskjeller sammenlignet med voksne.
05.3 Prekliniske sikkerhetsdata
Akutt toksisitet: LD50 i rotte 170 mg / kg E.V.,> 3000 mg / kg os, hos mus 450 mg / kg i.p.,> 3000 mg / kg os, hos beaglehund 85-150 mg / kg E.V.
Kronisk toksisitet: ingen dødelighet, vekttap eller endring i biologiske parametere ble påvist ved orale doser opp til 37,5 mg / kg / dag (4 uker) og 16 mg / kg / dag (52 uker) hos rotter og opptil 12,5 mg / kg / dag hos hunder.
Teratogenese: undersøkelser utført på rotte (100 mg / kg / dag) og hos kanin (75 mg / kg / dag) viste ingen tegn på fostertoksisitet.
06.0 LEGEMIDDELOPPLYSNINGER
06.1 Hjelpestoffer
benzylalkohol, polysorbat 80, vann til injeksjonsvæsker (q.s. til 3 ml).
06.2 Uforlikelighet
Uforenlig med aminofyllin, heparin og natriumkloridløsninger.
Bruk av medisinsk utstyr og utstyr som inneholder myknere som DEHP (di-2-etylheksylftalat) kan føre til at de frigjøres i nærvær av amiodaron.For å minimere pasientens eksponering for DEHP, bør den siste fortynningen av amiodaron for infusjon helst administreres gjennom media som ikke inneholder DEHP.
Se også avsnitt 6.6.
06.3 Gyldighetsperiode
2 år.
06.4 Spesielle forholdsregler for lagring
Oppbevares ved en temperatur som ikke overstiger 25 ° C.
06.5 Emballasje og innhold i pakningen
Kartong med 5 og 6 ampuller.
06.6 Bruksanvisning og håndtering
I forhold til de farmasøytiske egenskapene bør konsentrasjoner lavere enn 600 mg / l ikke brukes. Bruk bare 5% isotonisk dekstroseoppløsning (glukose). Ikke tilsett andre produkter i infusjonsoppløsningen.
07.0 INNEHAVER AV MARKEDSFØRINGSTILLATELSE
Sanofi-Aventis S.p.A. - Viale L. Bodio, 37 / B - 20158 Milano
08.0 NUMMER FOR MARKEDSFØRINGSTILLATELSE
A.I.C. n. 025035027 CORDARONE 150 mg / 3 ml injeksjonsvæske, oppløsning for intravenøs bruk - 5 ampuller
A.I.C. n. 025035039 CORDARONE 150 mg / 3 ml injeksjonsvæske, oppløsning for intravenøs bruk - 6 ampuller
09.0 DATO FOR FØRSTE GODKJENNELSE ELLER FORNYELSE AV GODKJENNINGEN
Fornyelse: 01.06.2010
10.0 DATO FOR REVISJON AV TEKSTEN
AIFA -fastsettelse av juni 2013